"Η γνώση είναι δύναμη" - είμαστε συνηθισμένοι σε αυτόν τον όρο από τη σοβιετική παιδική ηλικία και δεν πιστεύουμε ότι η γνώση είναι ζωή. Πρώτα απ 'όλα, αυτό αφορά τον καρκίνο του μαστού. Το μέσο προσδόκιμο ζωής των ασθενών με νεοδιαγνωσμένο καρκίνο του μαστού είναι 12-15 χρόνια στη Δυτική Ευρώπη και 3-5 χρόνια στη χώρα μας. Μια τόσο σημαντική διαφορά στην έκβαση της νόσου, λαμβάνοντας υπόψη τις γενικά γενικές προσεγγίσεις για τη διάγνωση και τη θεραπεία της ίδιας της νόσου, αναλύθηκε λεπτομερώς και τα αποτελέσματα κατέστρεψαν τους ειδικούς.
Η πρώτη θεμελιώδης διαφορά είναι η φροντίδα της γυναίκας απέναντι στην υγεία της, η έγκαιρη αξιολόγηση των πρώιμων συμπτωμάτων της νόσου. σωστή αντίληψη της ανάγκης για τακτικές εξετάσεις. Ως αποτέλεσμα, πάνω από το 90% των Ευρωπαίων γυναικών και μόνο το 30% των συμπατριωτών μας αναζητούν πρώτα ιατρική βοήθεια στο στάδιο 1 του καρκίνου του μαστού. Πολλοί άνθρωποι απλά φοβούνται να πάνε στο ιατρείο σε περίπτωση που ακούσουν διάγνωση καρκίνου. Οι περισσότερες από τις γυναίκες μας αναζητούν ιατρική βοήθεια για πρώτη φορά ήδη στα στάδια 2 και 3 του καρκίνου. Από πολλές απόψεις, αυτή η διαφορά υπαγορεύεται από το χαμηλό επίπεδο γνώσης και την επιθυμία να φροντίζει κανείς την υγεία του. Έπειτα η ψυχολογική αντίληψη της διάγνωσης του καρκίνου ως πρόταση που δεν δίνει πλέον ευκαιρία για θεραπεία.
Η δεύτερη θεμελιώδης διαφορά μεταξύ των ασθενών μας είναι το γεγονός ότι μετά τη διάγνωση του καρκίνου, περίπου το 90% όλων των ασθενών κατά τους πρώτους έξι μήνες, ο πιο πολύτιμος γι' αυτούς, πρακτικά εξαφανίζονται από τα μάτια των γιατρών, προσπαθώντας να επιτύχουν θεραπεία με «λαϊκή διορθωτικά μέτρα."
Λαμβάνοντας υπόψη ότι κάθε 8η γυναίκα παθαίνει καρκίνο του μαστού κατά τη διάρκεια της ζωής της, είναι απαραίτητο να κατανοήσουμε σταθερά τις κύριες πρώιμες εκδηλώσεις του καρκίνου, τις αρχές της αυτοδιάγνωσης και της έγκαιρης διάγνωσης του καρκίνου του μαστού.
Ποιος πρέπει να είναι ιδιαίτερα προσεκτικός και σε εγρήγορση για τον καρκίνο του μαστού;
Οι κύριοι παράγοντες κινδύνου για την ανάπτυξη καρκίνου του μαστού προκαλούνται από διαταραχές στην ορμονική ισορροπία της γυναίκας. Πρώτα απ 'όλα, πρόκειται για ένα επιβαρυμένο οικογενειακό ιστορικό (καρκίνος του μαστού στη γυναικεία γραμμή - σε αδελφή, μητέρα, γιαγιά), αλλαγές στους μαστικούς αδένες (μετά από τραυματισμούς, τοκετό, ινοκυστική μαστοπάθεια), πρώιμη εμμηνόπαυση (ειδικά πριν τα 30 χρόνια ηλικία ως αποτέλεσμα χειρουργικού ευνουχισμού, για παράδειγμα, αμφοτερόπλευρη εκτομή των ωοθηκών μετά από αποπληξία), καθυστερημένος τοκετός ή ατεκνία μετά την ηλικία των 30 ετών.
Πώς εκδηλώνεται ο καρκίνος του μαστού;
Συμπτώματα όπως:
- ένα "χτύπημα" ή ένα εξόγκωμα στην περιοχή του μαστού που δεν εξαφανίζεται μετά την έμμηνο ρύση.
- εστιακές αλλαγές στο περίγραμμα, το μέγεθος ή το σχήμα του μαστού, κυρίως στη μία πλευρά.
- έκκριση από τις θηλές (ελαφρύ υγρό ή αιματηρό).
- ένα κομμάτι ή ένα κομμάτι στον μαστικό αδένα στο μέγεθος ενός μπιζελιού.
- ερυθρότητα της θηλής ή του δέρματος του μαστού, ανάσυρση της θηλής στη μία πλευρά.
- συμπίεση σαν πέτρα στον μαστικό αδένα.
- αλλαγή στην εμφάνιση της θηλής ή του δέρματος του μαστού (φλεγμονή, ξεφλούδισμα, κυματισμός ή ζαρωμένο δέρμα).
- η περιοχή στο στήθος είναι σαφώς διαφορετική.
- οι λεμφαδένες κάτω από τον βραχίονα είναι διευρυμένοι.
- πρήξιμο των ιστών της μασχάλης και του ώμου.
Μόνο οι ίδιες οι γυναίκες μπορούν να δουν πρώτα αυτές τις αλλαγές. Είναι απαραίτητο να μάθετε όχι μόνο να παρατηρείτε προσεκτικά τις αλλαγές στο σώμα σας, αλλά και να κατέχετε πρακτικές δεξιότητες αυτοεξέτασης, συμπεριλαμβανομένης της αυτοψηλάφησης του μαστού και των κοντινών λεμφαδένων.
Οι αυτοεξετάσεις του μαστού πρέπει να γίνονται κάθε μήνα, περίπου 3-5 ημέρες μετά την περίοδό σας. Πρέπει να θυμόμαστε ότι περισσότερες από τις μισές γυναίκες βιώνουν αλλαγές στους μαστικούς αδένες και μόνο μία στις οκτώ αναπτύσσει καρκίνο του μαστού.
Εάν υποπτεύεστε αυτήν την ύπουλη ασθένεια, θα πρέπει να αναζητήσετε επειγόντως βοήθεια από ειδικούς (μαστολόγο και ογκολόγο). Θα πραγματοποιηθεί εξέταση και επαγγελματική ψηλάφηση σε ιατρικό ίδρυμα. μαστικοί αδένεςκαι στους περιβάλλοντες ιστούς, διεξήχθη λεπτομερής έρευνα για την αποσαφήνιση του ιστορικού της ζωής και της νόσου (συλλογή ιστορικού) και συνταγογραφήθηκαν επαρκείς διαγνωστικές μέθοδοι, βάσει των οποίων θα είναι δυνατό να κριθεί η παρουσία της νόσου και το στάδιο της.
Οι ακόλουθες εξετάσεις βοηθούν στην ανίχνευση του καρκίνου του μαστού:
- υπερηχογράφημα - υπερηχογράφημα;
- κυτταρολογική εξέταση ενός επιχρίσματος εκκρίματος από τη θηλή του μαστικού αδένα.
- μαστογραφία (ακτινογραφία);
- μαγνητική τομογραφία - MRI.
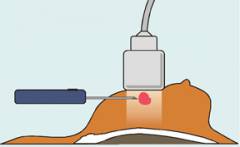
- βιοψία μιας περιοχής ύποπτου ιστού υπό υπερηχογραφική καθοδήγηση.
Σε ορισμένες περιπτώσεις, ειδικά για κόμβους μικρότερους από 5 mm, μπορεί να πραγματοποιηθεί ηλεκτρονική βιοψία ακριβείας χρησιμοποιώντας ένα αυτοματοποιημένο σύστημα.
Το υλικό που λαμβάνεται από τη βιοψία πρέπει να υποβληθεί σε ιστολογική εξέταση, κατά προτίμηση σε δύο διαφορετικά κέντρα, και επίσης, εάν η διάγνωση του καρκίνου είναι θετική, ανοσοϊστοχημική μελέτη και μελέτη έκφρασης οιστρογόνων, προγεστερόνης και άλλων υποδοχέων από καρκινικά κύτταρα.
Εάν είναι απαραίτητο, ο γιατρός μπορεί να συνταγογραφήσει πρόσθετες μελέτες που βοηθούν στην αξιολόγηση της γενικής κατάστασης του σώματος, του επιπολασμού της διαδικασίας του όγκου, στον προσδιορισμό της παρουσίας μεταστάσεων στους λεμφαδένες ή σε άλλα όργανα και στον εντοπισμό συνοδών παθολογιών:
- Ακτινογραφία των πνευμόνων;
- Υπερηχογράφημα οργάνων κοιλιακή κοιλότητακαι μικρή λεκάνη?
- γενικές κλινικές εξετάσεις, εξετάσεις.
- βιοψία περιφερικών λεμφαδένων.
- σκελετικό σπινθηρογράφημα;
- CT στήθοςκαι των κοιλιακών οργάνων.
Εάν υπάρχουν, ποιοι παράγοντες εκδηλώνουν τον καρκίνο του μαστού;
- ηλικία 40 ετών και άνω.
- στο αίμα - αυξημένα επίπεδα οιστρογόνων.
- μακροχρόνια χρήση ορμονικών φαρμάκων υψηλής δόσης.
- Συγγενείς 1ου βαθμού που διαγνώστηκαν με καρκίνο του μαστού.
- προηγούμενο ιστορικό καρκίνου του μαστού ή των ωοθηκών.
- η πρώτη εγκυμοσύνη ήταν σε ηλικία 30 ετών ή μεγαλύτερη, ή η γυναίκα είναι στείρα.
- παρατεταμένη επαφή με ραδιενεργά ισότοπα ή/και πηγές σκληρής ακτινοβολίας ακτίνων Χ.
- απουσία εγκυμοσύνης και τοκετού ·
- άτυπες αλλαγές στο επιθήλιο των θωρακικών αγωγών (επιθηλιακή υπερπλασία) - ανιχνεύονται κατά τη διάρκεια μιας κυτταρολογικής εξέτασης ενός επιχρίσματος από τον μαστικό αδένα.
- την έναρξη της εμμήνου ρύσεως πριν από την ηλικία των 12 ετών και/ή την έναρξη της εμμηνόπαυσης αργότερα από το συνηθισμένο·
- μεταβολικές και ενδοκρινικές διαταραχές (παχυσαρκία, διαβήτης τύπου 2).
- η υπερβολική κατανάλωση λιπαρών τροφών.
Τι είναι η πρόληψη του καρκίνου του μαστού;
Πρώτα απ 'όλα, η ανάπτυξη αυτής της ασθένειας μπορεί να προληφθεί με την παρατήρηση του φυσιολογικού φυσιολογικού ρυθμού της ζωής (κύηση, τοκετός, παρατεταμένη σίτιση) με την εξάλειψη ή τη μείωση στο ελάχιστο του αριθμού των αμβλώσεων. Είναι επίσης σημαντικό για τους ασθενείς να αντιμετωπίζουν έγκαιρα τα προκαρκινικά εξογκώματα στους μαστικούς αδένες.
Θα πρέπει να κάνετε μηνιαία αυτοεξέταση μαστού. Οι γυναίκες άνω των 40 ετών υποβάλλονται σε ετήσιες προληπτικές εξετάσεις και μαστογραφία κάθε 2 χρόνια. Η ετήσια μαστογραφία συνιστάται σε γυναίκες σε κίνδυνο (ανεξαρτήτως ηλικίας) και σε γυναίκες άνω των 50 ετών.
Νεοπλάσματα που προκύπτουν στον μαστικό αδένα μπορεί να έχουν κακοήθης μορφή, που χαρακτηρίζεται από επιθετικό κυτταρικό πολλαπλασιασμό που οδηγεί σε μεταστάσεις.
Συμπτώματα καρκίνου του μαστού
Πώς να αναγνωρίσετε τους αδένες στις γυναίκες, ποια συμπτώματα πρέπει να σας προειδοποιούν; Υπάρχουν πολλά σημάδια της νόσου του μαστού, αλλά λίγη προσοχή δίνεται σε αυτά. Αυτό οφείλεται στο γεγονός ότι δεν προκαλούν ενόχληση στα αρχικά στάδια της παθολογίας. Εν τω μεταξύ, ο χρόνος είναι ο κύριος παράγοντας για τη θεραπεία του καρκίνου του μαστού.
Σπουδαίος! Το 80% των γυναικών μπόρεσαν να αποφύγουν τον θάνατο χάρη στην έγκαιρη διάγνωση του καρκίνου του μαστού και την έγκαιρη έναρξη της θεραπείας.
Τα συμπτώματα του καρκίνου του μαστού ποικίλλουν, ανάλογα με το σχήμα και το μέγεθος της ανωμαλίας, τον βαθμό εξάπλωσης και τη θέση.
Συνήθη συμπτώματα καρκίνου του μαστού:
- Διαθεσιμότητα σφραγίδων;
- εμφανίστηκε εκκένωση από τη θηλή.
- η θηλή έχει βυθιστεί προς τα μέσα.
Ασυνήθιστα σημάδια καρκίνου του μαστού:
- Συνεχές αίσθημα πόνου στην πλάτη.
- παροδική ασυμμετρία μπούστου.
- εμφανίστηκε ξεφλούδισμα, ερεθισμός, ερυθρότητα και κνησμός στο δέρμα του θώρακα.
Ο καρκίνος του μαστού και τα συμπτώματά του για κάθε μορφή της νόσου πρέπει να εξεταστούν λεπτομερέστερα:
- Στην οζώδη μορφή, το νεόπλασμα μπορεί να αναγνωριστεί από μια σκληρή μπάλα. Η διάμετρός του μπορεί να είναι από 0,5 – 5 cm ή περισσότερο. Με αυτόν τον τύπο ασθένειας, θα εμφανιστούν όλα τα ακόλουθα συμπτώματα.
- Ο διάχυτος καρκίνος του μαστού χωρίζεται σε τρεις τύπους:
- Θωρακισμένο - με αυτόν τον τύπο παθολογίας, ένα κακοήθη νεόπλασμα εξαπλώνεται σε όλο τον αδένα με τη μορφή "κρούστας", η οποία συσφίγγει και μειώνει το μέγεθος του προσβεβλημένου μαστού.
- Ερυσίπελας – το δέρμα στην επιφάνεια του στήθους κοκκινίζει, εμφανίζεται αίσθημα πόνου και η θερμοκρασία του σώματος μπορεί να ανέλθει στους 40°C.
- Ψευδο-φλεγμονώδη – σημεία παρόμοια με εκείνα μιας ασθένειας που μοιάζει με ερυσίπελα. Λόγω αυτής της συμπτωματολογίας, είναι δύσκολο να διαγνωστεί σωστά η παθολογία στον ασθενή συνταγογραφείται θεραπεία για εκείνες τις ασθένειες που υπάρχουν στο όνομα αυτής της μορφής ογκολογίας.
Και τα τρία αυτά είδη είναι πολύ επιθετικά. Η ανάπτυξη καρκινικών κυττάρων συμβαίνει με αστραπιαία ταχύτητα και εξαπλώνεται σε ολόκληρο το στήθος, χωρίς σαφή όρια.
Υπάρχουν περιπτώσεις που το νεόπλασμα εκδηλώνεται ως μεταστάσεις στους λεμφαδένες της πληγείσας πλευράς. Σε αυτή την περίπτωση, ο όγκος δεν ανιχνεύεται, καθιστώντας δύσκολη τη διάγνωση του καρκίνου. Σε τέτοιες περιπτώσεις, αυτός ο τύπος παθολογίας ονομάζεται "λανθάνουσα ογκολογία".
Εάν ο σχηματισμός είναι μικρού μεγέθους, τότε δεν παρατηρούνται εμφανείς εκδηλώσεις. Μια γυναίκα μπορεί να νιώσει από μόνη της έναν τέτοιο όγκο μόνο αν είναι μικρό σε μέγεθος.
Ένας κακοήθης κόμβος, κατά κανόνα, είναι ακίνητος κατά την ψηλάφηση και εάν συμβεί μετατόπιση, είναι ασήμαντος, δεν προκαλεί πόνο, έχει ανώμαλη επιφάνεια και πυκνότητα λίθων.

Στην ογκολογία, το δέρμα πάνω από τον όγκο είναι σημαντικά διαφορετικό - ζαρώνει και εμφανίζονται πτυχές. Ανασύρεται και πρήζεται. Εμφανίζεται ένα σημάδι «φλούδας λεμονιού». Σε σπάνιες περιπτώσεις, παρατηρείται «κουνουπίδι» — ο όγκος αναπτύσσεται προς τα έξω, μέσω του χόριου.
Σπουδαίος! Εάν η αυτοδιάγνωση αποκαλύψει τέτοια σημεία, τότε θα πρέπει να ελεγχθεί η κατάσταση των λεμφαδένων. Δεν πρέπει να ανησυχείτε εάν αυξάνονται ελαφρώς, αισθάνεστε πόνο ή κινούνται όταν ψηλαφώνται. Αλλά στην περίπτωση που ο λεμφαδένας είναι μεγάλος, συγχωνευμένος σε έναν με άλλους και πυκνός σε συνοχή, τότε αυτός είναι ο τόπος εντοπισμού των μεταστάσεων.
Ένα από τα συμπτώματα της ογκολογίας σε αυτό το μέρος του σώματος μπορεί να είναι το πρήξιμο του βραχίονα στο πλάι του όγκου. Εάν υπάρχει ένα τέτοιο αναγνωρισμένο σημάδι, τότε θα πρέπει να γνωρίζετε ότι αυτά είναι ήδη τα τελευταία στάδια της νόσου. Οι μεταστάσεις διείσδυσαν στους μασχαλιαίους λεμφαδένες και σφράγισαν την εκροή υγρού και αίματος στον βραχίονα.
Για να συνοψίσουμε όλα όσα αναφέρθηκαν παραπάνω, αξίζει να αναφέρουμε τα κύρια συμπτώματα αυτής της ασθένειας:
- Οποιαδήποτε αλλαγή στο σχήμα - μείωση ή αύξηση του μεγέθους ενός από αυτά, ανάκληση ή μετατόπιση της θηλής.
- Αλλαγές στο χόριο του μαστού - έλκη στην περιοχή της θηλής, της θηλής. Αλλαγή στο χρώμα οποιουδήποτε σημείου στο δέρμα - μπλε, ερυθρότητα ή κιτρίνισμα. Πάχυνση ή συμπίεση περιορισμένης περιοχής - "φλούδα λεμονιού".
- Ένας σκληρός, ακίνητος κόμπος.
- Στην μασχαλιαία περιοχή, οι λεμφαδένες είναι διευρυμένοι, προκαλώντας ελαφρύ πόνο κατά την ψηλάφηση.
- Όταν πιέζετε τις θηλές, εμφανίζεται μια απόρριψη - με ichor ή διαφανή.
Σπουδαίος! Είναι αδύνατο να εντοπιστεί ανεξάρτητα ο καρκίνος του μαστού στα αρχικά στάδια. Ως εκ τούτου, είναι σημαντικό να επισκέπτεστε τακτικά έναν μαστολόγο.
Φυσικά, υπάρχουν πολλά περισσότερα σημάδια ογκολογίας για αυτήν την ανωμαλία, αλλά είναι αυτά που αναφέρονται πιο συχνά από τις γυναίκες.
Πώς να προσδιορίσετε την παθολογία μιας ασθένειας στο σπίτι ενδιαφέρει πολλές γυναίκες.
Αυτοεξέταση
Οι ειδικοί συνιστούν όλες τις γυναίκες που διατρέχουν κίνδυνο καρκίνου να υποβάλλονται σε τακτική αυτοεξέταση. Η διάγνωση πρέπει να γίνεται ταυτόχρονα τις κρίσιμες ημέρες. Αυτό οφείλεται στο γεγονός ότι κατά τη διάρκεια του εμμηνορροϊκού κύκλου, το στήθος των γυναικών υφίσταται αλλαγές στη δομή και το μέγεθος της μαμάς.
Καταλληλότερος χρόνος για εξέταση είναι η πέμπτη ή έκτη μέρα από την έναρξη του κύκλου. Κατά την εμμηνόπαυση, η διαδικασία πρέπει να πραγματοποιείται επιλέγοντας μία σταθερή ημέρα ανά μήνα.
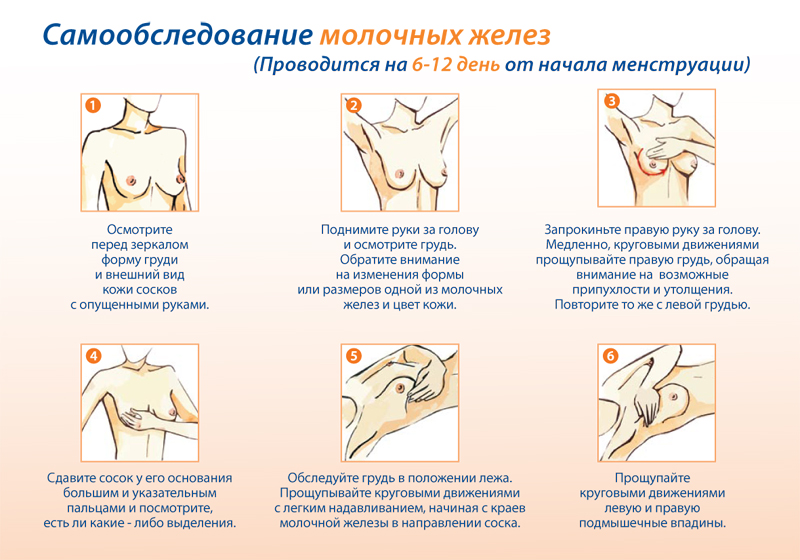
Η μελέτη αποτελείται από έξι στάδια, τα οποία περιλαμβάνουν:
- Εξέταση εσωρούχων - αυτό οφείλεται στο γεγονός ότι με αλλαγές που συμβαίνουν στους μαστικούς αδένες, μπορεί να εμφανιστεί εκκένωση. Μπορεί να είναι αόρατα στη θηλή, αλλά αφήνουν ένα σημάδι στο σουτιέν με τη μορφή ιχθύος, αποξηραμένου πύου, πρασινωπών ή καφέ κηλίδων.
- Η εμφάνιση του μπούστου - για μια οπτική επιθεώρηση πρέπει να σταθείτε μπροστά στον καθρέφτη και να γδυθείτε μέχρι τη μέση και να εξετάσετε προσεκτικά τη μαμά ξεχωριστά. Πρώτα απ 'όλα, πρέπει να δώσετε προσοχή στη συμμετρία και των δύο μαστών - θα πρέπει να βρίσκονται στο ίδιο επίπεδο, να κινούνται ομοιόμορφα με τα χέρια σας σηκωμένα ή πίσω από το κεφάλι σας, με στροφές και κάμψεις του κορμού. Κατά τη διάρκεια αυτού του ελέγχου, πρέπει να δοθεί προσοχή στο εάν ένας από τους μαστούς έχει μετατοπιστεί ή στερεωθεί στο πλάι. Στη συνέχεια, σηκώστε τα χέρια σας πάνω από το κεφάλι σας και εξετάστε προσεκτικά το στήθος για ένα παράδειγμα κίνησης του τελευταίου προς τα πάνω, προς τα κάτω ή στο πλάι.
Κατά τη διάρκεια ενός τέτοιου ελέγχου, πρέπει να κοιτάξετε για να δείτε εάν εμφανίζονται αλλαγές με τη μορφή βαθουλωμάτων, εξογκωμάτων ή βύθισης της θηλής και εάν το υγρό αρχίζει να διαρρέει από αυτήν τη στιγμή αυτών των κινήσεων.
- Η γενική κατάσταση του δέρματος της προτομής - είναι απαραίτητο να δοθεί προσοχή στην ελαστικότητα και το χρώμα του δέρματος. Υπάρχει ερυθρότητα, εξάνθημα από πάνα, εξάνθημα, φλούδα λεμονιού ή πληγές;
- Ψηλάφηση ενώ στέκεστε – αυτή η διαδικασία μπορεί να πραγματοποιηθεί στο ντους. Με ένα σαπουνόν χέρι μπορείτε εύκολα να νιώσετε τη μαμά. Εξετάζεται ο αριστερός μαστός δεξιόστροφοςκαι το αντίστροφο. Η ψηλάφηση πραγματοποιείται χρησιμοποιώντας τα μαξιλάρια των δακτύλων και όχι τις άκρες τους. Συνδέστε τρία ή τέσσερα δάχτυλα και κάντε διαπεραστικές κινήσεις σε μια σπείρα. Εάν το στήθος σας είναι μεγάλο, θα πρέπει να στηρίζεται με το χέρι σας κατά την εξέταση.
Το πρώτο στάδιο μιας τέτοιας δοκιμής ονομάζεται επιφανειακό - τα τακάκια δεν διεισδύουν βαθιά μέσα. Με αυτόν τον τρόπο, μπορούν να ανιχνευθούν σχηματισμοί που βρίσκονται κάτω από το δέρμα.
Μετά από αυτό, μπορείτε να προχωρήσετε στο δεύτερο στάδιο - βαθύτερη ψηλάφηση. Με αυτόν τον τύπο, τα δάχτυλα εισχωρούν στο εσωτερικό σταδιακά μέχρι τα πλευρά. Η εξέταση αυτή πραγματοποιείται προς την κατεύθυνση από την κλείδα προς την πλευρά και από το μέσο του στέρνου μέχρι τη μασχάλη.
- Η ψέματα ψηλάφηση αναφέρεται σε σημαντικά στάδιααυτοδιάγνωση της ογκολογίας του μαστού. Αυτό οφείλεται στο γεγονός ότι σε αυτή τη θέση ο αδένας ψηλαφάται εύκολα. Για την εξέταση, πρέπει να ξαπλώσετε σε μια σκληρή επιφάνεια, τοποθετώντας ένα μαξιλάρι κάτω από την περιοχή του θώρακα. Ένα άκρο πρέπει να επεκταθεί κατά μήκος του σώματος ή να τοποθετηθεί πίσω από το κεφάλι. Σε αυτήν την περίπτωση, η διάγνωση μπορεί να πραγματοποιηθεί χρησιμοποιώντας δύο μεθόδους - τετράγωνο και σπειροειδές.
Τετράγωνο - διαιρέστε διανοητικά ολόκληρο το στήθος σε τετράγωνα και ψηλαφήστε κάθε περιοχή από πάνω προς τα κάτω.
Σπιράλ - από την περιοχή της μασχάλης μέχρι τη θηλή, χρησιμοποιήστε τα δάχτυλά σας για να κινηθείτε κυκλικά.
- Η εξέταση της θηλής είναι απαραίτητη για τον έγκαιρο προσδιορισμό του καρκίνου του μαστού. Εξάλλου, ο καρκίνος που ανιχνεύεται στα αρχικά στάδια είναι ευκολότερος να αντιμετωπιστεί.
Κατά την εξέταση της θηλής, θα πρέπει να προσέξετε το σχήμα και το χρώμα της για να δείτε αν έχουν αλλάξει. Έχουν εμφανιστεί ρωγμές ή έλκη; Η περιοχή γύρω από τη θηλή και η ίδια η θηλή πρέπει να ψηλαφηθούν για να αποκλειστεί η εμφάνιση όγκου.
Στο τέλος της αυτοεξέτασης, πάρτε τη θηλή με δύο δάχτυλα και πιέστε την. Αυτό είναι απαραίτητο για να διαπιστώσετε εάν υπάρχει εκκένωση από τη θηλή.
Εάν, μετά την τελευταία διάγνωση στο σπίτι, υπήρξε μια ορισμένη μετατόπιση προς την αρνητική κατεύθυνση, τότε πρέπει επειγόντως να επικοινωνήσετε με έναν ειδικό ο οποίος, αφού πραγματοποιήσει πλήρη εξέταση, λαμβάνοντας υπόψη κλινικά συμπτώματα, και η θεραπεία θα μπορεί να συνταγογραφηθεί σύμφωνα με τη διάγνωση.
Σπουδαίος! Πριν πανικοβληθείτε όταν παρατηρήσετε εξογκώματα στο στήθος σας, θα πρέπει να συμβουλευτείτε έναν ειδικό. Άλλωστε μόνο αυτός μπορεί να πει αν πρόκειται για καρκίνωμα ή αδένωμα του μαστικού αδένα, τα συμπτώματα του οποίου κατά την αυτοεξέταση μπορεί να μοιάζουν με κακοήθη σχηματισμό.
Αυτή η ασθένεια κατατάσσεται πρώτη σε συχνότητα στις γυναίκες, δεύτερη στους άνδρες και τις γυναίκες, αφού ο καρκίνος εμφανίζεται και στους άνδρες (κάτω από 1%).
Τι είναι ο καρκίνος του μαστού, του μαστικού αδένα, του μαστού;
Ο ιδρωτοποιός αδένας που έχει εξελιχθεί στον μαστικό αδένα ονομάζεται μαστός. Η δομή των θηλυκών και αρσενικών μαστικών αδένων είναι πανομοιότυπη, αλλά ο βαθμός ανάπτυξής τους είναι διαφορετικός. Κατά την εφηβεία, στο πλαίσιο των ορμονικών αλλαγών, η ανάπτυξη και η λειτουργία των μαστών των αγοριών και των κοριτσιών αρχίζει να διαφέρει, καθώς στα αγόρια το σώμα πυροδοτεί διαδικασίες που διαφέρουν από τις εσωτερικές διεργασίες των γυναικών.
Με την ανάπτυξη του μαστού, η οποία ξεκινά πριν από την εμφάνιση της εμμήνου ρύσεως, ένα κορίτσι μετατρέπεται σε γυναίκα, γεγονός που δείχνει ότι το στήθος είναι ένα ορμονοεξαρτώμενο όργανο.
Σημαντικό να γνωρίζετε!Δεδομένου ότι ο μαστός αποτελείται από ένα δεξιό και αριστερό όργανο, οι ορμονικές αλλαγές επηρεάζουν εξίσου και τους δύο μαστούς.
Επομένως, όταν συμβαίνουν αλλαγές στο στήθος, μπορείτε να αντιδράσετε σωστά τρέχουσα διαδικασία. Για παράδειγμα, εάν και οι δύο μαστοί πονάνε πριν από την έμμηνο ρύση, αυτό οφείλεται σε προεμμηνορροϊκό πρήξιμο του αδένα. Αν όμως έχετε πόνο μόνο στο ένα στήθος, θα πρέπει να συμβουλευτείτε άμεσα έναν γυναικολόγο-μαστολόγο, εάν δεν σχετίζεται με εκδορές από το σουτιέν σας. Ο πόνος μπορεί να σχετίζεται με παθολογικές διεργασίες στο εσωτερικό του μαστού, όπως ο καρκίνος του μαστού.
Ανατομία του μαστού
Ο θωρακικός μυς συγκρατεί και τους μαστικούς αδένες, οι οποίοι βασίζονται σε αδενικό και λιπώδη ιστό. Το μέγεθος του μαστού εξαρτάται από την ποσότητα του λίπους και του αδενικού ιστού. Ο συνδετικός ιστός χωρίζει τον αδένα σε 15-20 λοβούς και κάθε λοβό σε πολλούς μικρούς λοβούς με διάμετρο 0,05-0,07 mm, ο χώρος μεταξύ των οποίων είναι γεμάτος με λιπώδη ιστό. Στο σημείο όπου ο αδένας προσκολλάται στο θωρακικό τοίχωμα, υπάρχει επίσης ένας λιπώδης ιστός που μοιάζει με μαξιλάρι. Στηρίζει τον αδένα και δημιουργεί το σχήμα του μαστού.
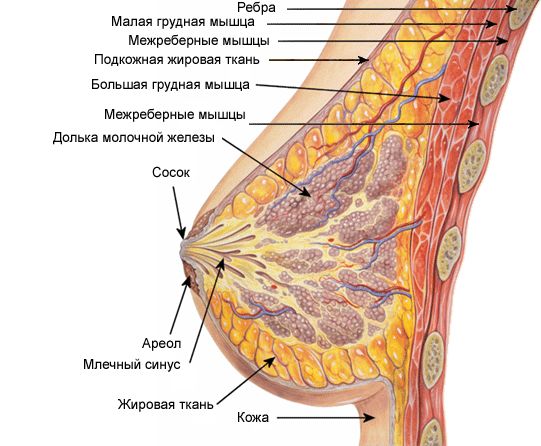
Μεμονωμένοι μαστικοί αδένες, αποτελούμενοι από πολλούς σωλήνες με προεκτάσεις στο άκρο - κυψελίδες (μικροσκοπικά κυστίδια), αποτελούν το αδενικό τμήμα, που βρίσκεται στους λοβούς του αδένα. Στις κυψελίδες σχηματίζεται γάλα. Οι απεκκριτικοί πόροι (σωληνάρια) τον μεταφέρουν στον αδένα μέσω των ακραίων τμημάτων των σωλήνων και στη συνέχεια των διεσταλμένων γαλακτοειδών κόλπων που ανοίγουν στη θηλή. Η θηλή βρίσκεται ακριβώς κάτω από το κέντρο του στήθους και απέναντι από τα 4-5 πλευρά. Το σχήμα της θηλής είναι κωνικό σε γυναίκες που δεν έχουν γεννήσει και κυλινδρικό στις γυναίκες που έχουν γεννήσει.
Στην επιφάνεια των θηλών και των θηλών τους (χρωματισμένη περιοχή με διάμετρο 3-5 cm) υπάρχουν μυϊκά κύτταρα με μεγάλο αριθμό νευρικών απολήξεων, λόγω του ερεθισμού των οποίων, κατά τη σίτιση, απελευθερώνεται γάλα από τις θηλές. μητρικό γάλα. Το χρώμα της θηλής και της θηλής είναι ροζ ή σκούρο κόκκινο σε γυναίκες που δεν έχουν γεννήσει και καφέ σε γυναίκες που έχουν γεννήσει.
Οι θηλές με νευρικές απολήξεις γίνονται μια ευαίσθητη ερωτογενής ζώνη και αυξάνονται όταν τα μυϊκά κύτταρα συστέλλονται κατά τη σεξουαλική διέγερση (στύση). Μικροί υποτυπώδεις μαστικοί αδένες Montgomery υπάρχουν επίσης στον κύκλο κοντά στις θηλές με τη μορφή μικρών ανυψώσεων.
Οι θηλές καλύπτονται με ζαρωμένο δέρμα με μικρές τρύπες στην κορυφή - πόρους γάλακτος (τα άκρα των γαλακτοφόρων αγωγών) με διάμετρο 1,7-2,3 mm. Όταν κάποιοι γαλακτοφόροι αγωγοί συγχωνεύονται μεταξύ τους, ο αριθμός των οπών φτάνει τις 8-15, δηλαδή μικρότερος από τον συνολικό αριθμό των αγωγών.
Οι μαστικοί αδένες τροφοδοτούνται με αίμα μέσω των θωρακικών αρτηριών: εσωτερικές και πλευρικές.
Άποψη του μαστικού αδένα κατά την ωρίμανση
Μέχρι την ηλικία των 11-12 ετών, οι μαστικοί αδένες στα κορίτσια αποτελούνται από μαστικούς αδένες σε μορφή κοντών σωλήνων χωρίς διακλάδωση και κυψελίδες. Στο πλαίσιο των οιστρογόνων που παράγονται από τις ωοθήκες, οι γαλακτώδεις σωλήνες αρχίζουν να μεγαλώνουν σε μήκος και στα άκρα τους - οι κυψελίδες, με ταυτόχρονη αύξηση της ποσότητας συνδετικού, λιπώδους και αδενικού ιστού. Έτσι διαμορφώνεται το μέγεθος του στήθους μιας γυναίκας.
Άποψη του μαστού κατά τη διάρκεια του εμμηνορροϊκού κύκλου
Κατά την έμμηνο ρύση ξεκινούν κύκλοι αλλαγών στο στήθος. Στη δεύτερη φάση του κύκλου, η προγεστερόνη προάγει την ανάπτυξη των κυψελίδων για 12-14 ημέρες. Όταν σταματήσει η παραγωγή προγεστερόνης, οι κυψελίδες σταματούν να αναπτύσσονται και εξαφανίζονται πριν ξεκινήσει ο επόμενος κύκλος.
Στο τέλος του εμμηνορροϊκού κύκλου, το μέγεθος των μαστικών αδένων αυξάνεται ελαφρώς, «εμποτίζονται» με ταυτόχρονη ενόχληση και πόνο. Έτσι ξεκινά το προεμμηνορροϊκό σύνδρομο.
Άποψη του μαστού κατά τη διάρκεια της εγκυμοσύνης και μετά τον τοκετό
Η εγκυμοσύνη προάγει την πλήρη ανάπτυξη του μαστικού αδένα, αφού υπάρχει παρατεταμένη απελευθέρωση προγεστερόνης, η οποία ενεργοποιεί την ανάπτυξη των κυψελίδων. Προς το τέλος της εγκυμοσύνης, παράγεται μια άλλη ορμόνη - η προλακτίνη, η οποία προωθεί την παραγωγή πρωτογάλακτος στις κυψελίδες - μια ειδική έκκριση που περιέχει πολλές πρωτεΐνες και λιγότερα λιπίδια, σε αντίθεση με το μητρικό γάλα.
Η σύνθεση της ορμόνης προλακτίνης, η οποία είναι υπεύθυνη για την έκκριση γάλακτος και τη διέγερση της ανάπτυξης των λοβών του γάλακτος, συμβαίνει στην υπόφυση. Οι άνδρες παράγουν επίσης προλακτίνη. Τα αυξημένα επίπεδα προλακτίνης οδηγούν σε στρες και προβλήματα στο στήθος.
Μετά τον τοκετό, ο μαστικός αδένας παράγει μητρικό γάλα - η γαλουχία ξεκινά υπό την επίδραση της κύριας ορμόνης - της ωκυτοκίνης - στις κυψελίδες, καθώς και των θυρεοειδικών ορμονών.
Έτσι, η λειτουργία του μαστού επηρεάζεται από: την προγεστερόνη, την προλακτίνη και την ωκυτοκίνη, καθώς και από την ινσουλίνη, γι' αυτό οι γυναίκες με διαβήτη έχουν περισσότερες πιθανότητες να αναπτύξουν καρκίνο του μαστού. Η κατάσταση του θυρεοειδούς αδένα σχετίζεται άμεσα με τους μαστικούς αδένες και τη μήτρα.
Υπό την επίδραση των ορμονών που παράγονται από τον θυρεοειδή αδένα: θυροξίνη (Τ4) και τριιωδοθυρονίνη (Τ3), συμβαίνουν τα εξής:
- ρύθμιση του μεταβολισμού στο σώμα?
- καρδιαγγειακή δραστηριότητα?
- εργασία του γαστρεντερικού σωλήνα?
- λειτουργική εργασία του αναπαραγωγικού συστήματος ·
- νοητική δραστηριότητα.
Ενδιαφέρον να γνωρίζετε!Το αριστερό στήθος είναι μεγαλύτερο σε μέγεθος από το δεξιό στήθος. Μια διαταραχή του ενδοκρινικού συστήματος οδηγεί σε μεγέθυνση μαστών και έκκριση γάλακτος στους άνδρες. Στα νεογέννητα, οι μαστικοί αδένες είναι ικανοί να παράγουν παθολογικά ένα έκκριμα, το λεγόμενο «γάλα μαγισσών».
Η ανάπτυξη των μαστικών αδένων μπορεί να είναι μη φυσιολογική, επομένως παρατηρούνται τα ακόλουθα:
- αμστία - μονόπλευρη ή αμφοτερόπλευρη ατροφία των μαστικών αδένων (MG).
- μακρομαστία – αύξηση της μάζας του μαστού έως και 30 kg και στις δύο πλευρές.
- πολυμαστία - η παρουσία πρόσθετου ιστού του μαστού στην περιοχή της μασχάλης.
- πολυθηλία – μη φυσιολογική ανάπτυξη του μαστού με τη μορφή πολλών θηλών κατά μήκος της γραμμής του σώματος.
Καρκίνος του μαστού - τι είναι;
Ένας επιθηλιακός όγκος που προκύπτει από τους λοβούς ή τους πόρους του αδένα ονομάζεται καρκίνος του μαστού ή του μαστού. Η κακοήθης ογκοπαθολογία εμφανίζεται συχνότερα - με καθυστερημένη διάγνωση και με αρνητικό αποτέλεσμα.
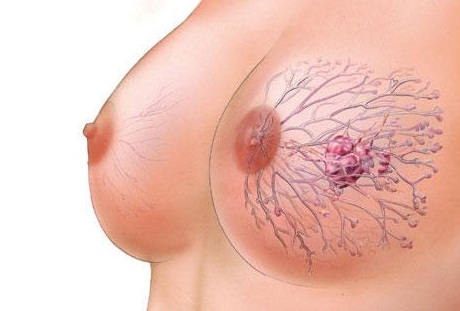
Ο καρκίνος του μαστού (BC) μπορεί να προκληθεί από τους ακόλουθους παράγοντες:
- υψηλά επίπεδα οιστρογόνων στο αίμα.
- λήψη ορμονικών αντισυλληπτικών.
- φάρμακα με ορμόνες που ρυθμίζουν τον εμμηνορροϊκό κύκλο.
- χρήση θεραπείας ορμονικής υποκατάστασης κατά την εμμηνόπαυση.
- η παρουσία συγγενών στην 1η γυναικεία γραμμή με καρκίνο του μαστού.
- πρώτη εγκυμοσύνη μετά από 30 χρόνια.
- αγονία;
- άνω των 40 ετών?
- είχε προηγουμένως καρκίνο των ωοθηκών ή καρκίνο των ωοθηκών.
- επαφή με πηγή ραδιενέργειας·
- η εμφάνιση αλλαγών στο μαστό, όπως η άτυπη υπερπλασία του επιθηλίου.
- ενδοκρινολογικές και μεταβολικές διαταραχές - νόσος του θυρεοειδούς, παχυσαρκία.
- αυξημένη κατανάλωση λιπαρών τροφίμων.
- πρώιμη έναρξη της εμμήνου ρύσεως (σε ηλικία 9-11 ετών).
- καθυστερημένη έναρξη της εμμηνόπαυσης.
Καθώς το μέγεθος του μαστού αυξάνεται, ο κίνδυνος καρκίνου αυξάνεται.
Αιτίες όγκων, προκαρκινικές παθήσεις του μαστού
Ο καρκίνος μπορεί να αναπτυχθεί σε σχέση με προηγούμενες παθολογικές διεργασίες στον ιστό του μαστού - επαναλαμβανόμενες δυσορμονικές υπερπλασίες, στις οποίες σχηματίζονται εστίες ινοκυστικής μαστοπάθειας (ινοαδενωμάτωση).
Οι ενδοκρινικές διαταραχές που οφείλονται σε ασθένειες των ωοθηκών, στην ακατάλληλη διατροφή του παιδιού και σε σχέση με τις αμβλώσεις γίνονται οι αιτίες αυτών των παθολογικών διεργασιών.
Οι αιτίες του καρκίνου του μαστού στις γυναίκες μπορεί να βρίσκονται σε μεταλλάξεις που συμβαίνουν σε υγιή κύτταρα του μαστού. Η έκθεση σε καρκινογόνους παράγοντες, καθώς και παράγοντες κινδύνου για καρκίνο, μπορεί να αλλάξει το DNA, γι' αυτό συμβαίνουν μεταλλάξεις και τα φυσιολογικά κύτταρα γίνονται ογκογόνα, ειδικά όταν διαιρούνται συχνά.
Ένας κακοήθης όγκος στο μαστό μπορεί να αναπτυχθεί λόγω της παρουσίας:
- μηχανικοί τραυματισμοί: μώλωπες του μαστού με αιματώματα, μώλωπες.
- αυξημένα επίπεδα οιστρογόνων?
- διαταραχές στη δραστηριότητα των επινεφριδίων και άλλων ενδοκρινών αδένων.
- συχνές αμβλώσεις, που αποκλείει τη γαλουχία.
- κακές συνήθειες: κάπνισμα, αυξημένη κατανάλωση ζωικών λιπών και μπύρας.
- καθημερινό στρες, καθιστικός τρόπος ζωής.
- στους άνδρες - συνοδός νόσος - γυναικομαστία.
Συχνές προκαρκινικές ασθένειες:
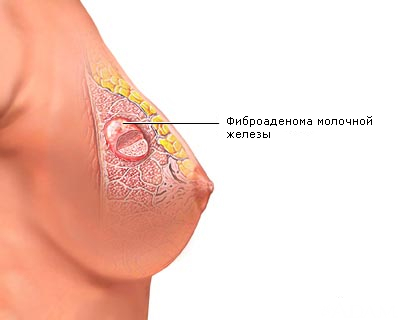
- Η ινοκυστική μαστοπάθεια χαρακτηρίζεται από καλοήθεις ορμονικές και μορφολογικές αλλαγές στον ιστό του μαστού.
- μαστίτιδα - αναφέρεται σε πυώδη φλεγμονή του μαστού, η οποία εμφανίζεται συχνά μετά τον τοκετό όταν σχηματίζονται σβώλοι λόγω ξαφνικής περίσσειας γάλακτος.
- Οι δερματικές βλάβες του μαστού χωρίς όγκους περιλαμβάνουν έκζεμα θηλής, καντιντίαση των πτυχών κάτω από το στήθος και βακτηριακές λοιμώξεις.
Καρκίνος του μαστού: συμπτώματα και σημεία της νόσου σε γυναίκες και άνδρες
Τα σημάδια του καρκίνου του μαστού σε πρώιμο στάδιο μπορεί να μην γίνουν αντιληπτά από τις γυναίκες κατά την προσεκτική αυτοψηλάφηση του μαστού. Ακόμη και έμπειροι ειδικοί μπορεί να μην είναι σε θέση να ανιχνεύσουν έναν μικροσκοπικό όγκο με ψηλάφηση. Όλες οι αλλαγές στο μαστό μπορούν να προσδιοριστούν με τη χρήση μαστογραφίας. Για ορισμένους παράγοντες κινδύνου, η διάγνωση επιβεβαιώνεται με έλεγχο με υπερηχογράφημα ή μαγνητική τομογραφία.
Εάν τα σημάδια του καρκίνου του μαστού με τη μορφή όγκου αρχίσουν να ανιχνεύονται κατά την ψηλάφηση στο σπίτι ή στο ραντεβού με έναν γιατρό, τότε αυτό υποδηλώνει ήδη την ανάπτυξη ενός πιο σοβαρού σταδίου καρκίνου.
Κατά τις καθημερινές εξετάσεις μαστού, θα πρέπει να προσέχετε:
- ερυθρότητα και ξεφλούδισμα του δέρματος.
- οπτικές αλλαγές στη θηλή και πόνος σε αυτήν.
- εκκένωση θηλής?
- ένα εξόγκωμα ή ένα μικρό ογκίδιο, ειδικά στο ένα στήθος.
- παραμόρφωση και πρήξιμο του μαστού.
- αλλαγές στο περίγραμμα του μαστού κατά την ψηλάφηση, το οποίο ονομάζεται σύμπτωμα πλατφόρμας.
- "φλούδα λεμονιού" - εμφανείς πόροι στο δέρμα.
- πληγές στο δέρμα?
- ανάσυρση της θηλής και του δέρματος πάνω από τον όγκο.
- διευρυμένοι λεμφαδένες κάτω από τους βραχίονες.
Εάν υπάρχει υποψία καρκίνου του μαστού, τα συμπτώματα μπορούν να ελεγχθούν με διαγνωστικές εξετάσεις: βιοψία και μαστογραφία, που θα δείξει τον όγκο ακόμη και μέσω πυκνού ιστού μαστού.
Πονάει το στήθος με τον καρκίνο; Απαντώντας σε αυτή την ερώτηση, μπορούμε να προσθέσουμε ότι ο ενοχλητικός πόνος εμφανίζεται όχι μόνο στο στήθος, αλλά και στην πλάτη μεταξύ των ωμοπλάτων κατά τη διάρκεια του νυχτερινού ύπνου. Ωστόσο, η βαθιά αναπνοή και/ή η θέση του σώματος δεν συνδέονται με αυτό.
Τα συμπτώματα και τα σημεία εμφανίζονται συχνότερα σε δυσμενείς περιβαλλοντικές συνθήκες, αρνητικό αντίκτυποβλαβερές χημικές ουσίες στην παραγωγή και από οικιακά χημικά, διεισδυτική ακτινοβολία, ηλιακή ακτινοβολία, ευρεία και αδικαιολόγητη χρήση ναρκωτικών μεταξύ των κατοίκων μεγάλων βιομηχανικών πόλεων.
Ο καρκίνος του μαστού σε άνδρες (έφηβους και ηλικιωμένους) μπορεί να εμφανιστεί εάν:
- γυναικομαστία – διεύρυνση του ιστού του μαστού λόγω ορμονικής ανισορροπίας.
- η εμφάνιση όγκου ή ηπατικής νόσου, η οποία οδηγεί σε αυξημένη παραγωγή οιστρογόνων, της γυναικείας σεξουαλικής ορμόνης.
- τη χρήση ορισμένων φαρμάκων για τη θεραπεία ελκών και ασθενειών της καρδιάς και των αιμοφόρων αγγείων που προκαλούν γυναικομαστία.
- Το σύνδρομο Klinefelter είναι μια σπάνια γενετική ασθένεια που προκαλεί γυναικομαστία και αυξάνει τον κίνδυνο καρκίνου του μαστού.
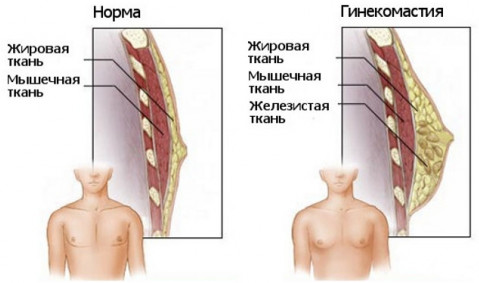
Οι παράγοντες κινδύνου για τη νόσο περιλαμβάνουν επίσης την κληρονομικότητα, την έκθεση σε ακτινοβολία, τη σωματική αδράνεια και την παχυσαρκία. Τα συμπτώματα που δείχνουν ξεκάθαρα καρκίνο του μαστού στους άνδρες χαρακτηρίζονται από όγκους στο στήθος που βρίσκονται κάτω από τη θηλή ή στην περιοχή της θηλής. Μια αιματηρή ουσία θα απελευθερωθεί από τη θηλή. Στα τελευταία στάδια του καρκίνου, θα σας προβληματίσουν: έλκη του δέρματος, ταχεία διεύρυνση των μασχαλιαίων λεμφαδένων και σκλήρυνση τους. Σε αυτή την περίπτωση, ο καρκίνος μπορεί να εξαπλωθεί πέρα από το στήθος, αφού στους άνδρες είναι μικρότερος από ότι στις γυναίκες. Η πρόγνωση για ανάκαμψη μπορεί να είναι απογοητευτική.
Άλλα συμπτώματα καρκίνου του μαστού
Κατά την εξέταση και την υποψία καρκίνου, ο γιατρός δίνει προσοχή στη φύση των εξογκωμάτων, τα οποία στη συνέχεια εξετάζει στο εργαστήριο. Η ογκολογία ενδείκνυται από κόμβους (μονούς ή ομαδικούς) με καθαρά περιγράμματα, ανώδυνους, με πυκνή σύσταση, περιορισμένη κινητικότητα και παρουσία ρυτιδωμένων δερματικών συστολών πάνω από τους κόμβους. Σε αυτή την περίπτωση, οι λεμφαδένες μπορούν να ψηλαφηθούν κάτω από τις μασχάλες. Η θηλή γίνεται παχύτερη, το δέρμα εξελκώνεται και μοιάζει με φλούδα λεμονιού.
Οι διάχυτες συμπιέσεις είναι παρόμοιες με την οξεία μορφή μαστίτιδας ή μαστοπάθειας. Έρχονται σε πέντε επιλογές:
- οιδηματώδη, συχνότερα κατά την εγκυμοσύνη και θηλασμός. Το δέρμα του μαστού διογκώνεται και κορεστεί με διήθηση, κοκκινίζει και έχει την όψη φλούδας λεμονιού. Εμφανίζεται οίδημα λόγω συμπίεσης των γαλακτοφόρων αγωγών από το διήθημα.
- θωρακισμένα με χαρακτηριστική ιστική διήθηση και εξαπλώνονται στο στήθος. Το δέρμα γίνεται πυκνό, μπλε-κόκκινο, ανενεργό και ρυτιδωμένο. Μπορείτε να νιώσετε πολλά οζίδια σε αυτό, να βρείτε έλκη και μια θωρακισμένη κρούστα.
- ερυσίπελας (φλεγμονή) με εστιακή ερυθρότητα, πρησμένες, ανομοιόμορφες άκρες. Το δέρμα του θωρακικού τοιχώματος εμπλέκεται στη φλεγμονώδη διαδικασία. Συνοδεύεται από φλεγμονή υψηλή θερμοκρασίαέως 40C και πυρετό. Κακή μεταχείριση.
- που μοιάζει με vastitis με αύξηση της περιοχής στο δέρμα, ένταση, ερυθρότητα και αύξηση της τοπικής θερμοκρασίας στην περιοχή συμπίεσης. Θα είναι πυκνά, ασθενώς κινητά και ψηλαφητά κάτω από τα δάχτυλά σας σε όλες τις περιοχές. Χαρακτηρίζεται από ταχεία εξάπλωση φλεγμονής που συνοδεύεται από πυρετό.
- με τη μορφή ψωρίασης ή εκζέματος (με τη νόσο του Paget) που συνοδεύεται από φωτεινή υπεραιμία, διόγκωση της θηλής και της θηλής με την εμφάνιση πρώτα ξηρών, στη συνέχεια κρουστών και κρουστών και κάτω από αυτά - υγρών κοκκίων. Η εξάπλωση της καρκινογένεσης θα γίνει μέσω των γαλακτοφόρων αγωγών βαθιά στο στήθος.
Ενημερωτικό βίντεο με θέμα: «3 κύρια σημάδια καρκίνου του μαστού»
Μεταστάσεις στον καρκίνο του μαστού
Οι μεταστάσεις του καρκίνου του μαστού εμφανίζονται όταν τα μεμονωμένα κύτταρα όγκου εξαπλώνονται μέσω της κυκλοφορίας του αίματος (αιματογενώς) και του λεμφικού υγρού (λεμφογενείς οδοί) πρώιμη ανάπτυξηογκογόνος όγκος. Η ταχεία εμφάνιση δευτερογενών όγκων λόγω μεταστάσεων συμβαίνει μόνο σε περίπτωση εξαντλημένου ανοσοποιητικού συστήματος του οργανισμού, ιδιαίτερα σε περιπτώσεις επιθετικών μορφών καρκίνου.
Με υψηλή ανοσία, το σώμα εμποδίζει τον πολλαπλασιασμό των καρκινικών κυττάρων έξω από τους μαστικούς αδένες και δεν σχηματίζονται μεταστατικές εστίες. Ένας όγκος που δεν εκτείνεται πέρα από τη θέση σχηματισμού του: τον μαστικό αδένα ή τον πόρο, ονομάζεται μη διηθητικός.
Εάν ο όγκος μεγεθύνεται με ανεξέλεγκτη ανάπτυξη και εξαπλωθεί πέρα από το λοβό ή τον πόρο του μαστού, ονομάζεται διηθητικός (εισβολέας).
Όταν τα καρκινικά κύτταρα εκφράζουν πρωτεΐνες ErbB-2, αρχίζει η μετάσταση. Επομένως, η ανοσολογική ανάλυση της βιοψίας μαστού μπορεί να δείξει αυτή την έκφραση προκειμένου να επιβεβαιωθεί η επιθετικότητα του πρώιμου σταδίου της νόσου, πριν εμφανιστούν οι μεταστάσεις. Όταν ανιχνεύονται μεταστάσεις με σπινθηρογράφημα ή PET-CT, είναι ήδη δυνατό να υποδηλωθεί η εξάπλωση των κυττάρων στον ιστό του ήπατος, του εγκεφάλου, των πνευμόνων και των οστών.
Ο καρκίνος του μαστού και οι μεταστάσεις μπορούν να ανιχνευθούν τόσο στα αρχικά στάδια ανάπτυξης του όγκου όσο και μετά την υποτροπή του. Οι μεταστάσεις όγκου συχνά παραμένουν σε λανθάνουσα (αδρανής) κατάσταση για μεγάλο χρονικό διάστημα. Μετά την αφαίρεση του σχηματισμού πρωτοπαθούς όγκου, τείνουν να «κοιμούνται» για 7-10 χρόνια και εμφανίζονται μόνο υπό την επίδραση προκλητικών παραγόντων.
Ο τόπος ανάπτυξης των μεταστάσεων είναι οι πλησιέστεροι (περιοχικοί) λεμφαδένες - πρόσθιο θωρακικό, μασχαλιαία, υποκλείδιος, υπερκλείδιος και παραστερνικός. Καθώς ο καρκίνος εξελίσσεται, οι λεμφαδένες αυξάνονται σε μέγεθος, το οποίο ονομάζεται λεμφαδενοπάθεια.

Οι περιφερειακοί λεμφαδένες δεν είναι πλέον σε θέση να αποτρέψουν περαιτέρω μετάσταση καρκινικών κυττάρων, επομένως οι αιματογενείς μεταστάσεις φτάνουν:
- εγκέφαλος και νωτιαίος μυελός?
- συκώτι και νεφρά?
- πνεύμονες?
- σπογγώδη οστά.
Όταν τα καρκινικά κύτταρα εισέρχονται σε αυτά τα όργανα, το νησί του όγκου αυξάνεται σε μέγεθος μετάστασης και εκδηλώνεται με τα ακόλουθα συμπτώματα:
- στον εγκέφαλο– πονοκέφαλος, γενική και μυϊκή αδυναμία στα άκρα, οπτική αναπηρία: διπλή όραση ή απώλεια οπτικού πεδίου, ψυχολογικές διαταραχές, μειωμένο επίπεδο συνείδησης, σπασμοί.
- στον νωτιαίο μυελό– πόνος και μούδιασμα, παραισθησία και μυϊκή αδυναμία, συμπτώματα κρεμαστού χεριού και πέλματος, σύνδρομο Horner μπορεί να παρατηρηθεί στο βραχιόνιο πλέγμα.
- στο συκώτι– βαρύτητα και φούσκωμα της κοιλιάς, που συνοδεύεται από παρατεταμένο πόνο, ανάπτυξη ίκτερου με μείωση του ηπατικού ιστού που μπορεί να λειτουργήσει και απώλεια σωματικού βάρους.
- στα νεφρά– αίμα στα ούρα, αιματουρία, κόπωση, ξαφνική απώλεια βάρους, έλλειψη ή μειωμένη όρεξη, υψηλή εφίδρωση, υψηλός πυρετός, κρίσεις οσφυαλγίας, αναιμία, μειωμένη παραγωγή ορμονών και επακόλουθη μείωση των ερυθρών αιμοσφαιρίων, υψηλή αρτηριακή πίεση.
- στους πνεύμονες– επίμονος βήχας: ξηρός και υγρός, δύσπνοια κατά την άσκηση και την ηρεμία.
- σε σπογγώδη κόκκαλα– σταθερά αυξανόμενος πόνος στην πλάτη (σπόνδυλοι), στα οστά της λεκάνης και στις μεγάλες αρθρώσεις, συμπεριλαμβανομένων των γονάτων και των αστραγάλων, των γοφών και των ώμων. Όταν οι ρίζες των νωτιαίων νεύρων συμπιέζονται από τους προσβεβλημένους σπονδύλους (συνήθως στην οσφυϊκή περιοχή), τα συμπτώματα εκδηλώνονται ως μούδιασμα ή αδυναμία των άκρων, διαταραχή της φυσιολογικής δραστηριότητας των εντέρων και της ουροδόχου κύστης: αναπτύσσεται ακράτεια κοπράνων και ούρων.
Στάδια καρκίνου του μαστού και η ταξινόμηση τους
Κατά τον προσδιορισμό των πέντε σταδίων του καρκίνου του μαστού (από 0 έως 4), περιγράφεται ένα θεραπευτικό σχήμα για τους ασθενείς και προβλέπεται η αποτελεσματικότητα της ανάρρωσης.

καθορίζεται από τους ακόλουθους παράγοντες:
- μέγεθος όγκου (Τ1, Τ2, Τ3, Τ4);
- επεμβατικότητα της εκπαίδευσης·
- βλάβη στους λεμφαδένες (N 0, N1, N2, N3).
- η παρουσία μεταστάσεων σε άλλα όργανα - M0, (απούσα) M1 (παρούσα).
Στάδια καρκίνου του μαστού - ταξινόμηση:
| Στάδιο | Μέγεθος, cm. | Συμμετοχή λεμφαδένων | Μακρινόςμεταστάσεις |
| 0 | Απών | Κανένας | |
| εγώ | T1 = 2 | Χωρίς μεταστάσεις - N 0 | Δεν αναγνωρίστηκε - M 0 |
| II | Τ2 = 3-5 | N 1 – ανιχνεύθηκαν μεταστάσεις επιπέδου I-II στους λεμφαδένες στη μία πλευρά, ψηλαφητές | M 0 ή M 1 - απουσιάζουν ή υπάρχουν απλές απομακρυσμένες μεταστάσεις |
| ΙΙ-Α | Τ2 = 2 ή 2-5 | Οι λεμφαδένες κάτω από τις μασχάλες επηρεάζονται, οι λεμφαδένες δεν επηρεάζονται |
«» «» |
| II-B | Τ3= 2-5 ή Τ3>5 | Οι λεμφαδένες επηρεάζονται, οι λεμφαδένες δεν επηρεάζονται | |
| III | Τ 3 >5 | Νο. 2, μεταστάσεις επιπέδου Ι-ΙΙ ανιχνεύθηκαν στους λεμφαδένες στην κοιλότητα κάτω από τους βραχίονες | M 0 ή M 1 - απουσιάζουν ή υπάρχουν απομακρυσμένες μεταστάσεις. |
| ΙΙΙ-Α | Κάθε | Οι λεμφαδένες συντήκονται κάτω από τις μασχάλες | «» |
| III-B | Κάθε | Μεγαλώνει στο δέρμα του μαστού, οι λεμφαδένες συγχωνεύονται κάτω από τις μασχάλες | «» |
| III-C | Κάθε | Οι λεμφαδένες κάτω και πάνω από την κλείδα επηρεάζονται και/ή ο όγκος έχει αναπτυχθεί στο στήθος | «» |
| IV | Κάθε | Ο όγκος έχει εξαπλωθεί πέρα από τα όρια του μαστού, υπάρχουν οζίδια και έλκη στο δέρμα, μεταστάσεις N 3 – επιπέδου III και στις δύο πλευρές του μαστού, κάτω από το στήθος, κάτω από τις μασχάλες, πάνω από την κλείδα, ψηλαφητές | M 1 – υπάρχουν πολλαπλές μεταστάσεις σε οποιοδήποτε όργανο και οστά |
Τα πρώιμα στάδια του καρκίνου του μαστού είναι 1, II-A, II-B και III-A.
Μετά την επέμβαση, η θεραπεία για τον καρκίνο του μαστού σταδίου 1 διαρκεί 2-3 εβδομάδες. Για να μιλήσουμε για το προσδόκιμο ζωής, ο βαθμός του καθορίζεται εντός 10 ετών μετά το τέλος της θεραπείας. Εάν διαγνωστεί καρκίνος του μαστού σταδίου 1, η πρόγνωση είναι θετική, το ποσοστό 5ετούς επιβίωσης υπερβαίνει το 85% όλων των περιπτώσεων. Εάν προσδιοριστεί ο καρκίνος του μαστού σταδίου 2, το προσδόκιμο ζωής άνω των 5 ετών θα είναι περίπου το 66% όλων των περιπτώσεων.
Τα τελευταία στάδια του καρκίνου του μαστού είναι III-B, III-C και IV. Η πρόβλεψη είναι αισιόδοξη ή αρνητική. Εάν προσδιοριστεί ο καρκίνος του μαστού σταδίου 3, το προσδόκιμο ζωής είναι πάνω από 5 χρόνια - 41% όλων των περιπτώσεων. Αυτό είναι δυνατό με την παρουσία όγκων άνω των 5 cm με τη βλάστησή τους στους ιστούς που περιβάλλουν το στήθος, βλάβες των λεμφαδένων κάτω από τους βραχίονες και σε άλλες περιοχές, αλλά απουσία μεταστάσεων.
Εάν γίνει διάγνωση καρκίνου του μαστού σταδίου 4, οι ασθενείς θα έχουν προσδόκιμο ζωής άνω των 5 ετών μόνο στο 10% όλων των περιπτώσεων. Αυτό είναι δυνατό εάν το μέγεθος του όγκου είναι μεγαλύτερο από 5 cm, υπάρχουν βλάβες στους λεμφαδένες και αν εντοπιστούν μεταστάσεις σε μακρινά σημαντικά όργανα.
Διηθητικός καρκίνος του μαστού, πόρων και λοβιακού. Το επίπεδο των οιστρογόνων και της προγεστερόνης στο σώμα του μαστικού αδένα, η συγκεκριμένη πρωτεΐνη HER2/neu υποδηλώνει τον τύπο (μορφή) του καρκίνου.
Η κατάσταση των γυναικών ποικίλλει ανάλογα με τα ορμονικά επίπεδα. Οι ορμόνες που παράγουν οι ωοθήκες είναι σημαντικές για αυτές. Οι φυσικές φυσιολογικές διεργασίες συμβαίνουν υπό την επίδραση των οιστρογόνων, της προγεστερόνης, των ορμονών της υπόφυσης - LH, FSH.
Πολλές μορφές υπερπλασίας του μαστού εμφανίζονται με ενδοκρινικές διαταραχές και υψηλά επίπεδα οιστρογόνων και προλακτίνης με μειωμένα επίπεδα προγεστερόνης. Ο καρκίνος του μαστού μπορεί να εκδηλωθεί με την ίδια αναλογία και να είναι εξαρτώμενος από οιστρογόνα και προγεστερόνη.
Για ορμονική ανισορροπία, η ενδοκρινική θεραπεία χρησιμοποιείται στη θεραπεία. Η αποτελεσματικότητα της θεραπείας είναι 75%. Ταυτόχρονα ρυθμίζεται η λειτουργία των ωοθηκών και χρησιμοποιείται φυσικός (ακτινοβόληση) και χειρουργικός ευνουχισμός.
Ο αρνητικός καρκίνος είναι η πιο σοβαρή μορφή γιατί είναι δύσκολο να αντιμετωπιστεί. Ονομάζεται τριπλά αρνητικός καρκίνος του μαστού λόγω της παρουσίας υποδοχέων για μία από τις τρεις πρωτεΐνες στο σώμα, όπως τα οιστρογόνα, η προγεστερόνη και μια συγκεκριμένη πρωτεΐνη όγκου HER2/neu.
Ο εξαρτώμενος από οιστρογόνα καρκίνος περιλαμβάνει τη μορφή του αυλού δύο τύπων - Α και Β.
Καρκίνος αυλού τύπου ΑΟι γυναίκες μπορούν να αρρωστήσουν κατά την εμμηνόπαυση στο 30-40% όλων των περιπτώσεων. Οι υποδοχείς των καρκινικών κυττάρων θα ανταποκριθούν καλά στα ορμονικά κύτταρα: οιστρογόνα και προγεστερόνη, αλλά δεν θα αντιληφθούν καθόλου τα κύτταρα πρωτεΐνης όγκου HER2/neu. Η ευαισθησία τους στον αυξητικό δείκτη των καρκινικών κυττάρων του μαστού θα είναι χαμηλή - Ki67.
Ο καρκίνος του αυλού αντιμετωπίζεται καλά με ορμονική θεραπεία με ταμοξιφαίνη (ανταγωνιστή οιστρογόνων) και έναν αναστολέα αρωματάσης, ένα ένζυμο των επινεφριδίων που προάγει τη μετατροπή της τεστοστερόνης σε οιστρογόνο. Ταυτόχρονα, μειώνονται οι υποτροπές και αυξάνεται το ποσοστό ίασης.
Καρκίνος αυλού τύπου Βγυναίκες σε αναπαραγωγική ηλικία αρρωσταίνουν (14-18%). Ο καρκίνος χαρακτηρίζεται από συχνές υποτροπές που συνοδεύονται από μεταστάσεις στους λεμφαδένες. Η ασθένεια είναι δύσκολο να αντιμετωπιστεί και ανταποκρίνεται ελάχιστα σε ορμόνες και χημειοθεραπεία. Σε σπάνιες περιπτώσεις, η ανοσοθεραπεία (ανοσολογική διέγερση) με το φάρμακο Transtuzumab, ανθρώπινα μονοκλωνικά αντισώματα στην πρωτεΐνη του όγκου HER2/neu, σταματά την κυτταρική ανάπτυξη.
Ο διεισδυτικός καρκίνος εμφανίζεται με διάφορες μορφές:
- δύο μορφές μη διηθητικού καρκίνου στους πόρους και τους λοβούς του μαστού.
- δύο μορφές διηθητικού (διηθητικού) καρκίνου στους πόρους και τους λοβούς.
- ιστολογική μορφή καρκίνου: μεταπλαστικός, θηλώδης, κολλοειδής, μυελικός.
Με τον διεισδυτικό καρκίνο, επηρεάζονται τα ρεύματα και οι λοβοί και το 70% έχει συμπτώματα καρκινώματος του πόρου. Ο όγκος μπορεί να έχει την εμφάνιση ενός πυκνού σχηματισμού που μοιάζει με πατάτα.
Εάν εντοπιστούν κακώς διαφοροποιημένα κύτταρα, τότε η πορεία της νόσου χαρακτηρίζεται από επιθετικά συμπτώματα, που συνοδεύονται από μεταστάσεις στη μασχάλη και βλάβη στους λεμφαδένες.
Η πιο σοβαρή είναι η μικτή μορφή με ιστολογικές αλλαγές στους λοβούς και τους πόρους. Η θεραπεία πραγματοποιείται χειρουργική αφαίρεσηκαι χημειοθεραπεία.
Διάγνωση του καρκίνου του μαστού στις γυναίκες
Ο καρκίνος του μαστού διαγιγνώσκεται στα αρχικά του στάδια. Ο γιατρός εξετάζει τους ασθενείς σε όρθια θέση. Ταυτόχρονα ανοίγουν και σηκώνουν τα χέρια τους ώστε να μπορεί να αξιολογήσει το περίγραμμα, το μέγεθος, τη συμμετρία και την κατάσταση του δέρματος του μαστού. Ο γιατρός μπορεί να αποκαλύψει:

- πόσο η θηλή έχει μετατοπιστεί, παραμορφωθεί και το επίπεδο της έχει αλλάξει.
- η παρουσία παθολογικής ρυτίδωσης του δέρματος της θηλής, οίδημα, υπεραιμία και εκκρίσεις.
- κατά την ψηλάφηση των λεμφαδένων κάτω από τις μασχάλες, πάνω και κάτω από τις κλείδες, υπάρχει μια βλάβη (μεγέθυνση του κόμβου).
- κατά την ψηλάφηση του αδένα - τη συνοχή και τη δομική ομοιογένεια του αδένα.
Η διάγνωση του καρκίνου του μαστού περιλαμβάνει εξετάσεις για τον αποκλεισμό (ή την επιβεβαίωση) της νόσου του Hodgkin, του καρκίνου στους πνεύμονες, τις ωοθήκες, το πάγκρεας και για τον προσδιορισμό δερματικών παθήσεων όπως το ακανθοκυτταρικό καρκίνωμα. Σε ορισμένες περιπτώσεις, πραγματοποιείται τυφλή μαστεκτομή - ο μαστικός αδένας αφαιρείται χωρίς κυτταρολογική εξέταση.
Μετά από κλινική εξέταση, η διάγνωση επιβεβαιώνεται με βάση τις ακόλουθες ενδείξεις:
- μαστογραφία (ακτινογραφία μαστού);
- υπερηχογράφημα (υπερηχογράφημα) για τον προσδιορισμό της φύσης του σχηματισμού: στερεό ή κυστικό.
- βιοψία παρακέντησης - κυτταρολογική εξέταση ιστού μαστού.
- βιοψία αναρρόφησης και επακόλουθη κυτταρολογική εξέταση της αναρρόφησης.
- εκλεκτική εκτομή βιοψίας σχηματισμών που βρίσκονται βαθιά.
Εάν στο δείγμα βιοψίας υπάρχουν υποδοχείς οιστρογόνου και προγεστερόνης, τότε χρησιμοποιείται ορμονική θεραπεία για τη θεραπεία όγκων θετικών στους υποδοχείς. Μετά από αυτό, η πρόγνωση βελτιώνεται ακόμη και για το στάδιο 3 του καρκίνου του μαστού.
Για τον προσδιορισμό της διπλοειδίας (με δείκτη DNA = 1,00) ή ανευπλοειδίας (με δείκτη DNA + 1,00) και του κλάσματος των κυττάρων στη φάση S της μίτωσης, πραγματοποιείται κυτταρομετρία ροής. Οι ανευπλοειδείς όγκοι υψηλού κλάσματος επιδεινώνουν την πρόγνωση μετά τη θεραπεία.
Για τον προσδιορισμό των μεταστάσεων και εάν υπάρχει υποψία υποτροπής, χρησιμοποιούνται καρκινικοί δείκτες καρκίνου του μαστού: CEA, CA15-3, CA 27-29 και προσδιορίζεται το επίπεδό τους. Δεδομένου ότι μια μεγάλη περιοχή του σώματος πρέπει να εξεταστεί κατά την αναζήτηση μεταστάσεων, το σπινθηρογράφημα του σκελετικού συστήματος πραγματοποιείται με ταυτόχρονη εξέταση μεμονωμένων ύποπτων κόμβων χρησιμοποιώντας ακτίνες Χ.
Ένας καρκινικός δείκτης για τον καρκίνο του μαστού χρησιμοποιείται για την επιβεβαίωση της διάγνωσης μαζί με τις κλασσικές ερευνητικές μεθόδους:
- Υπερηχογράφημα των οργάνων του περιτοναίου;
- MRI εγκεφάλου και νωτιαίου μυελού.
- αξονική τομογραφία εγκεφάλου, λεκάνης, κοιλιάς, θώρακα.
- PET-CT.
Το άρθρο παρουσιάζει ένα ενημερωτικό βίντεο με θέμα: "Καρκίνος του μαστού: παράγοντες κινδύνου, συμπτώματα, διάγνωση, επιλογές θεραπείας"
Μέθοδοι θεραπείας του καρκίνου του μαστού
Η χειρουργική θεραπεία του καρκίνου του μαστού πραγματοποιείται λαμβάνοντας υπόψη το στάδιο της νόσου, το μέγεθος και τη θέση του όγκου στο μαστό, τον αριθμό των ογκογόνων νεοπλασμάτων, το σχήμα και το μέγεθος του μαστού. Εξετάζεται το ζήτημα της διαθεσιμότητας τεχνικών πιθανοτήτων για την ακτινοθεραπεία και την ίδια την επέμβαση, καθώς και τη δυνατότητα διατήρησης του μαστικού αδένα.
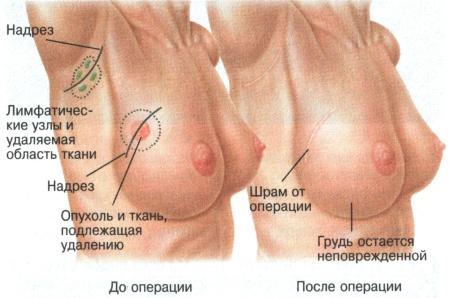
Η θεραπεία του καρκίνου του μαστού με τροποποιημένη ριζική μαστεκτομή θα διατηρήσει τον μαστικό αδένα. Γίνεται τυλεκτομή για να εκτιμηθεί σωστά η έκταση του όγκου και να βελτιωθεί το αισθητικό αποτέλεσμα.
Αντενδείξεις για επεμβάσεις διατήρησης οργάνων στον μαστικό αδένα είναι:
- όγκους μεγάλο μέγεθοςσε μικρούς μαστικούς αδένες.
- πρωτοπαθείς όγκοι που βρίσκονται κοντά στη θηλή.
- πολλαπλοί όγκοι στο μαστό.
- αντένδειξη για ακτινοθεραπεία.
- καθυστερημένη θεραπεία (μετά το στάδιο 2).
- μικροαποτιτανώσεις στον πόρο ή σε μεγάλη προσβεβλημένη περιοχή μέσα σε αυτόν.
Διεξήχθη ανακουφιστική ή ριζική.Στην περίπτωση αυτή, στην περίπτωση του πολυεστιακού καρκίνου, αφαιρείται ολόκληρος ο προσβεβλημένος μαστός και οι λεμφαδένες κάτω από τις μασχάλες.
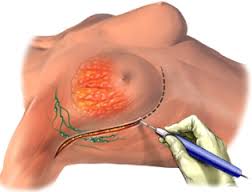
Ογκεκτομή (τομεακή εκτομή),Λεμφαδενεκτομή των λεμφαδένων κάτω από τα χέρια (επίπεδα 1 και 2), ακτινοβολία (μετά από χειρουργική επέμβαση) πραγματοποιείται όταν ανιχνεύονται μικροί πρωτοπαθείς όγκοι (κάτω από 4 cm) και ενδοπορικό καρκίνωμα.
Πραγματοποιήθηκαν επίσης:
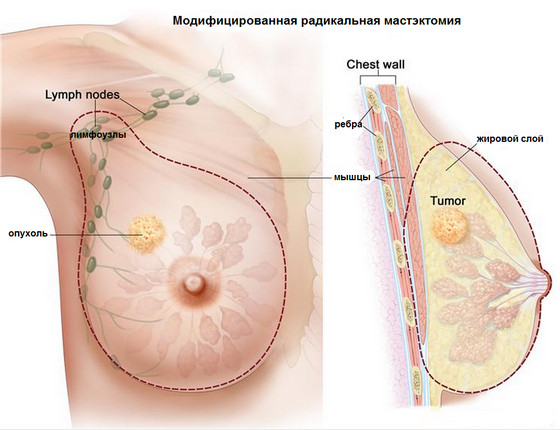
- μαστεκτομή:
- απλή (Maden λειτουργία): αφαιρείται ο ιστός του μαστού γύρω από τη θηλή και οι λεμφαδένες επιπέδου 1.
- τροποποιημένη ρίζα (επέμβαση Patey): αφαιρούνται δέρμα μέσα στο στήθος, μαστικός αδένας, ελάσσονος θωρακικός μυς και λιπώδης ιστός, λεμφαδένες κάτω από τις μασχάλες, πάνω και κάτω από την κλείδα.
- ριζική επέμβαση Halstead: ο ιστός αφαιρείται όπως στην επέμβαση Patey και ο μείζονος θωρακικός μυς, αλλά το θωρακικό νεύρο διατηρείται για να αποτραπεί η απονεύρωση του οδοντωτού μυός προς τα εμπρός και να εξαλειφθεί το σύμπτωμα της πτερυγοειδούς ωμοπλάτης.
- εκτεταμένες και ριζικές, κατά τις οποίες αφαιρούνται μεσοθωρακικοί λεμφαδένες, μεγάλοι ή μεσαίος όγκοι με παρουσία παραστερνικών (εντός του θώρακα) μεταστάσεων.
- επανορθωτική χειρουργική με χρήση υποθωρακικών προσθετικών.
Η αποκατάσταση του μαστού συνδυάζεται με μαστεκτομή ή γίνεται μετά την επούλωση της πρώτης χειρουργικής πληγής.
Όταν διαγνωστείτε με καρκίνο του μαστού, πόσο καιρό ζείτε μετά την επέμβαση; Όλοι οι ασθενείς θέλουν να μάθουν για αυτό, αλλά σχεδόν κανείς δεν μπορεί να δώσει μια σαφή απάντηση. Η πρόγνωση εξαρτάται από την ηλικία, τη θέση, τον βαθμό διήθησης και εξάπλωσης του όγκου, το στάδιο, τα ιστολογικά χαρακτηριστικά, τη λειτουργικότητα (ολική ή μερική αφαίρεση του όγκου) και συνοδά νοσήματα. Η πιο ευνοϊκή πρόγνωση θα είναι εάν η πρωτογενής βλάβη και οι περιφερειακοί λεμφαδένες αφαιρεθούν πλήρως, δεν υπάρχουν μεταστάσεις, θετική ανταπόκριση μετά από μια πορεία χημειοθεραπείας και καμία υποτροπή εντός ενός έτους μετά την επέμβαση και τη θεραπεία.
Διεξαγωγή ακτινοθεραπείας
Υπάρχουν τρεις τύποι ακτινοθεραπείας για τον καρκίνο του μαστού. Εκτελώ:
- εξωτερική ακτινοθεραπεία?
- ακτινοθεραπεία με ρυθμισμένη ένταση.
- βραχυθεραπεία (εσωτερική ή διάμεση με χρήση μπαλονιού ή καθετήρα). Χρησιμοποιείται ως ανεξάρτητη μέθοδοςθεραπεία ή επιπλέον μετά την επέμβαση.
Εδώ μπορείτε να μάθετε πώς πραγματοποιείται. Ο μαστικός αδένας και οι περιοχές μετάστασης στις περιοχές του σώματος ακτινοβολούνται πριν από την επέμβαση και μετά από αυτήν - ο μαστικός αδένας και οι λεμφαδένες, υπό την προϋπόθεση ότι υπάρχουν μεταστάσεις. Η ακτινοθεραπεία μετά τη χειρουργική επέμβαση πραγματοποιείται από όσους δεν την υποβλήθηκαν πριν, καθώς και από ασθενείς με παράγοντες κινδύνου:
- όγκος (πρωτοπαθής) μεγαλύτερος από 5 cm.
- μεταστάσεις σε 4 ή περισσότερους λεμφαδένες κάτω από τους βραχίονες.
- διείσδυση του όγκου στην περιτονία και/ή τον θωρακικό μυ, φθάνοντας στη γραμμή εκτομής, εξαπλώνοντας στον λιπώδη ιστό κάτω από τα χέρια από τους λεμφαδένες.
Οι κλασικές συνέπειες της ακτινοθεραπείας για τον καρκίνο του μαστού, όπως η τριχόπτωση και η επίμονη ναυτία, δεν υπάρχουν λόγω της πολύ μικρής δόσης ιονίζουσας ακτινοβολίας. Η οξεία ασθένεια ακτινοβολίας δεν θα αναπτυχθεί.
Παρενέργειες στη μέση της πορείας εμφανίζονται:
- γενική κόπωση που διαρκεί 1-2 μήνες μετά τη θεραπεία.
- επεισοδιακές βραχυπρόθεσμες κρίσεις πόνου στον αδένα: αιχμηρός πυροβολισμός (σπάνια) και αμβλύς πόνος.
- δερματίτιδα από ακτινοβολία: τοπικός ερεθισμός του δέρματος του μαστού μετά από 3-4 εβδομάδες, συνοδευόμενος από οίδημα του υποδόριου ιστού, ερυθρότητα, κνησμό, ξηροδερμία ή δερματίτιδα σε μορφή ηλιακό έγκαυμα, στην οποία η επιδερμίδα αποκολλάται και σχηματίζονται υγρές φουσκάλες (συνήθως κάτω από τους μαστούς και κάτω από τα μπράτσα).
Οι συνέπειες της ακτινοβολίας που δεν απαιτούν πρόσθετη θεραπεία είναι:
- μέτριο πρήξιμο, που εξαφανίζεται μετά από 6-12 μήνες.
- μπρονζέ (σκουρόχρωμο) του δέρματος.
- μέτρια έντονος πόνος στο στήθος και στους μύες γύρω τους λόγω μυοσίτιδας μετά από ακτινοβόληση.
Σπουδαίος! Οι επιπλοκές που απαιτούν θεραπεία περιλαμβάνουν:
- λεμφοίδημα (πρήξιμο) του άνω άκρου μετά από ακτινοβόληση των λεμφαδένων κάτω από τους βραχίονες και λεμφαδενικό καθαρισμό (χειρουργική επέμβαση αφαίρεσης λεμφαδένων)
- σοβαρή παραισθησία με σύνδρομο χρόνιου πόνου λόγω απώλειας μυϊκής δύναμης του άνω άκρου, συμπεριλαμβανομένου του χεριού, λόγω εκφυλισμού των νευρικών ινών.
- πνευμονίτιδα από ακτινοβολία – αντιδραστική πνευμονία μετά από ακτινοβολία με ακτίνες Χ (μετά από 3-9 μήνες).
- έλκη ακτινοβολίας στο δέρμα του μαστού. Μπορεί να χρειαστούν χειρουργική θεραπεία.
Διεξαγωγή χημειοθεραπείας
Το ανοσοενισχυτικό με αυξημένο κίνδυνο απομακρυσμένης μετάστασης πραγματοποιείται σε συνδυασμό με ακτινοθεραπεία για την επιβράδυνση ή την πρόληψη των υποτροπών, τη βελτίωση της επιβίωσης ασθενών με ή χωρίς μεταστάσεις στους λεμφαδένες.
Η συνδυασμένη χημειοθεραπεία για τον καρκίνο του μαστού εκτελείται συχνότερα από τη μονοθεραπεία, ειδικά για μεταστάσεις. Διεξάγονται έξι μηνιαία μαθήματα. Η θεραπεία πραγματοποιείται με φάρμακα που έχουν ελεγχθεί για τοξικότητα.
Οι μέγιστες δόσεις συνταγογραφούνται, για παράδειγμα:
- τρία φάρμακα ταυτόχρονα: Φθοριοουρακίλη, Μεθοτρεξάτη και Κυκλοφωσφαμίδη (Κυκλοφωσφαμίδη).
- για συχνές υποτροπές ή μεταστάσεις - Φθοριοουρακίλη, υδροχλωρική δοξορουβικίνη και κυκλοφωσφαμίδη.
- για μεταστάσεις - Ταξόλη (Paclitaxel), Vinblastine, Thiophosphamide, Doxorubicin.
Η ακτινοθεραπεία δεν πραγματοποιείται λόγω:
- εγκυμοσύνη;
- προηγούμενη έκθεση σε άλλο όργανο.
- ασθένειες του συνδετικού ιστού: ερυθηματώδης λύκος, συστηματική αγγειίτιδα, σκληρόδερμα, έναντι των οποίων ο ασθενής θα υποφέρει από αυξημένη ευαισθησία στις διαδικασίες.
- η παρουσία συνοδών ασθενειών: σοβαρός σακχαρώδης διαβήτης, καρδιαγγειακή ανεπάρκεια, αναιμία.
Οι κλασικές συνέπειες της χημειοθεραπείας για τον καρκίνο του μαστού είναι:
- έλλειψη όρεξης λόγω ναυτίας και εμέτου.
- στομαχικές διαταραχές, διάρροια και δυσκοιλιότητα.
- απάθεια, αδυναμία, λήθαργος και απώλεια δύναμης.
- τριχόπτωση (αλωπεκία);
- αυξημένη θερμοκρασία και πυρετός.
- μείωση της άμυνας του σώματος και ενεργοποίηση χρόνιων ασθενειών, εμφάνιση οξειών νέων ασθενειών.
- αναστολή της λειτουργικής λειτουργίας των ωοθηκών.
- αναιμία και μειωμένα επίπεδα αιμοσφαιρίνης.
- λευκοπενία (μειωμένος αριθμός λευκών αιμοσφαιρίων) και θρομβοπενία (μειωμένος αριθμός αιμοπεταλίων) στο αίμα.
Διεξαγωγή ορμονοθεραπείας
Η επικουρική ορμονική θεραπεία για τον καρκίνο του μαστού συνταγογραφείται εάν:
- μακρά περίοδο (πάνω από 5 χρόνια) χωρίς σχηματισμό μεταστάσεων.
- ηλικιωμένοι ασθενείς?
- η παρουσία μεταστάσεων στον οστικό ιστό.
- ανάπτυξη ελάχιστων μεταστάσεων στους πνεύμονες και πολλαπλών περιοχικών μεταστάσεων.
- ιστολογική επιβεβαίωση του καρκίνου σταδίου Ι και ΙΙ.
- μακρά περίοδο ύφεσης μετά από προηγούμενη ορμονοθεραπεία.
Η ορμονική θεραπεία για τον καρκίνο του μαστού είναι αποτελεσματική μετά τη χημειοθεραπεία και εάν βρεθούν υποδοχείς προγεστερόνης (PR+) και οιστρογόνων (ER+) στα καρκινικά κύτταρα.
Οι προεμμηνοπαυσιακές ασθενείς αντιμετωπίζονται με φάρμακα όπως:
- Tamoxifen, Luliberin ανταγωνιστές: οξική λευπρολίδη, αμινογλουτεθιμίδη, υδροκορτιζόνη.
Η θεραπεία των μετεμμηνοπαυσιακών ασθενών πραγματοποιείται με φάρμακα όπως:
- Ταμοξιφαίνη, οξική μεγεστρόλη, αμινογλουτεθιμίδη;
- υψηλές δόσεις οιστρογόνων - Διαιθυλοστιλβεστρόλη, ανταγωνιστές Luliberin.
Παρουσία όγκων θετικών στο ERC, είναι προτιμότερο να γίνεται θεραπεία με ταμοξιφαίνη. Για όγκους που είναι αρνητικοί στο ERC, η ταμοξιφαίνη είναι λιγότερο αποτελεσματική. Η θεραπεία πραγματοποιείται επίσης με αναστολείς ενζύμου αρωματάσης, Zoladex (Goserelin) και ωοθηκεκτομή (αφαίρεση και/ή ακτινοβόληση των ωοθηκών). Μετά από ωοθηκεκτομή, μια γυναίκα καθίσταται στείρα. Οι ανεπιθύμητες ενέργειες περιλαμβάνουν ερυθρότητα και ξηρότητα του δέρματος, κολπική ξηρότητα και ξαφνικές αλλαγές στη διάθεση.
Διεξαγωγή στοχευμένης θεραπείας
Η στοχευμένη θεραπεία για τον καρκίνο του μαστού είναι μια από τις νέες εξελίξεις στη θεραπεία του καρκίνου. Η διαφορά του από τους τύπους θεραπείας που περιγράφηκαν παραπάνω είναι η απουσία παρενεργειών στους ιστούς του σώματος και η ταχεία καταστροφή του όγκου. Η θεραπεία πραγματοποιείται με στοχευμένα φάρμακα (point effect) που επηρεάζουν το μόριο που προάγει την ανάπτυξη των καρκινικών κυττάρων. Αυτή η θεραπεία ονομάζεται «μοριακή στοχευμένη θεραπεία» επειδή εμποδίζει την ανάπτυξη των καρκινικών κυττάρων και ξεκινά τη διαδικασία της καταστροφής τους. Συχνά συνδυάζεται με χημειοθεραπεία και ακτινοθεραπεία.
Πριν από τη χρήση στοχευμένης θεραπείας, πραγματοποιούνται δοκιμές για τον προσδιορισμό της ευαισθησίας των υποδοχέων με ανοσοϊστοπαθολογική εξέταση του ιστού όγκου που αφαιρέθηκε κατά τη διάρκεια της βιοψίας ή κατά τη διάρκεια της χειρουργικής επέμβασης.
Η ανοσοϊστοχημεία χρησιμοποιείται για την αποσαφήνιση του αριθμού των υποδοχέων HER-2, οιστρογόνων και προγεστερόνης, στην επιφάνεια των καρκινικών κυττάρων.
Επομένως, η θεραπεία πραγματοποιείται με τα ακόλουθα φάρμακα:
- Ταμοξιφαίνη, Τορεμιφαίνη (Fareston), Fulvestrant (Fazlodex);
- φάρμακα που επηρεάζουν τους θετικούς σε ER όγκους, για παράδειγμα: Αναστροζόλη (Arimidex), Λετροζόλη (Femara), Exemestane (Aromasin) - αναστολείς του ενζύμου αρωματάσης που παράγει οιστρογόνα.
- εκλεκτικοί αναστολείς αυξητικού παράγοντα: Bevacizumab (Avastin), Panitumumab (Vectibix), Cetuximab (Erbitux), trastuzumab (Herceptin). Μπλοκάρουν την αγγειογένεση (αγγειακή ανάπτυξη) και αναστέλλουν την ανάπτυξη του αγγειακού δικτύου γύρω από τα καρκινικά κύτταρα, επιβραδύνοντας έτσι την ανάπτυξη του όγκου.
Το κατεστραμμένο DNA στα κύτταρα αποκαθίσταται με αναστολείς (αναστολείς) της πρωτεΐνης PARP, μετά την οποία ενεργοποιείται το πρόγραμμα απόπτωσης («κυτταρικός θάνατος») με τα ακόλουθα φάρμακα: Veliparib, Iniparib, Olaparib, υπό την προϋπόθεση ότι τα κύτταρα στερούνται βασικούς υποδοχείς όπως:
- Her-2 (επιδερμικός αυξητικός παράγοντας);
- υποδοχέας οιστρογόνου ER;
- PR υποδοχέα προγεστερόνης.
Η πρόγνωση για στοχευμένη θεραπεία για τον καρκίνο του μαστού είναι αισιόδοξη. Χρησιμοποιείται ως πρόληψη πιθανής υποτροπής και για τον έλεγχο της εξάπλωσης των μεταστάσεων. Η χρήση φαρμάκων επιτρέπει στους ασθενείς να ζουν για μεγάλο χρονικό διάστημα με καρκίνο χωρίς να επιδεινώνεται η ποιότητα ζωής τους.
Διεξαγωγή ανοσοθεραπείας
Η ανοσοθεραπεία μπορεί να χρησιμοποιηθεί για την επισήμανση των καρκινικών κυττάρων και να τα κάνει ορατά στα κύτταρα του ανοσοποιητικού. Μπορεί να σκοτώσει άμεσα τα εκφυλισμένα κύτταρα ή να ενισχύσει το ανοσοποιητικό σύστημα.
Η ανοσοθεραπεία για τον καρκίνο του μαστού πραγματοποιείται με μη ειδικό εμβολιασμό: χρήση BCG, διέγερση της φαγοκυτταρικής δραστηριότητας χρησιμοποιώντας πρωτεϊνικό παράγωγο της φυματίνης, συμπερίληψη Θυμιδίνης στα λευκοκύτταρα κ.λπ.
Σημαντικό να γνωρίζετε! Ανοσοθεραπεία:
- αποκαθιστά και ομαλοποιεί τους ανοσοπροστατευτικούς μηχανισμούς εάν εντοπιστούν μειωμένοι δείκτες ανοσίας: χυμικοί και κυτταρικοί.
- χρησιμοποιείται μετά από χειρουργική επέμβαση, ακτινοβολία και χημειοθεραπεία, εάν αυτό έχει ως αποτέλεσμα στρες και μειωμένη αντιδραστικότητα του σώματος.
- χρησιμοποιείται για απομακρυσμένες μεταστάσεις: έκδηλη και υποκλινική για την πρόληψη της εμφάνισης δευτερογενούς όγκου.
Η θεραπεία με τα ακόλουθα φάρμακα λειτούργησε καλά: Levimezol, Zymosan, Prodigiosan. Ταυτόχρονα, ενεργοποιήθηκαν ειδικοί και μη ειδικοί παράγοντες ανοσίας. Η αποκατάσταση της ανοσίας συμβάλλει σε μια μακρά περίοδο χωρίς νόσο μετά τη μαστεκτομή.
Σε περίπτωση υποτροπών και μεταστάσεων, η ανοσοθεραπεία βοηθά στην αύξηση της συχνότητας υποτροπής των καρκινικών εστιών. Με την επίμονη καταστολή της ανοσοαντιδραστικότητας στους ασθενείς, η ανοσοθεραπεία δεν θα φέρει καλά αποτελέσματα.
Πρόληψη ασθενειών
Η πρόληψη του καρκίνου του μαστού περιλαμβάνει την αυτοεξέταση του μαστού μετά την έμμηνο ρύση. Θα πρέπει:
- διεξαγωγή συντηρητικής θεραπείας για ινοκυστική μαστοπάθεια εγκαίρως.
- να παρακολουθείται ετησίως από γυναικολόγο-μαστολόγο, ειδικά μετά από 30-40 χρόνια.
- γυναίκες 40-50 ετών υποβάλλονται σε μαστογραφία ετησίως ή μία φορά κάθε 2 χρόνια.
- γυναίκες άνω των 50 ετών με παράγοντες κινδύνου θα πρέπει να εξετάζουν τους μαστούς τους ετησίως χρησιμοποιώντας μαστογραφία.
- Φορέστε ένα άνετο σουτιέν με φαρδιές τιράντες για να αποφύγετε το τρίψιμο και την ερυθρότητα, ειδικά κατά την έμμηνο ρύση όταν το στήθος είναι πρησμένο.
- μόλυβδος υγιής εικόναζωή, συμπεριλαμβανομένης της υγιεινής διατροφής·
- προστατεύουν τους μαστούς από το άμεσο ηλιακό φως, τους τραυματισμούς και τις χειρουργικές επεμβάσεις.
Ενημερωτικό βίντεο: μια σύγχρονη άποψη για τον καρκίνο του μαστού
Να είστε υγιείς!
Ο καρκίνος του μαστού είναι μια ασθένεια που εμφανίζεται ως αποτέλεσμα εκφυλισμού (μετάλλαξης) των κυττάρων του μαστικού αδένα. Ο καρκίνος του μαστού δεν μπορεί να ονομαστεί καθαρά γυναικεία παθολογία. Αν και δεν είναι δύσκολο να ανιχνεύσετε μόνοι σας τα πρώτα σημάδια καρκίνου, ο όγκος ανακαλύπτεται τις περισσότερες φορές κατά τη διάρκεια εξέτασης από γυναικολόγο. Όσο νωρίτερα εντοπιστούν οι αποκλίσεις, τόσο λιγότερο τραυματικές μέθοδοι θεραπείας θα χρησιμοποιηθούν.
Αιτιολογικό
Η ανάπτυξη του καρκίνου προκαλείται από μετάλλαξη ορισμένων γονιδίων (DNA) που είναι υπεύθυνα για την αναστολή της ανάπτυξης του όγκου. Οι γυναίκες που διατρέχουν κίνδυνο για όγκους του μαστού περιλαμβάνουν:
- όσοι έχουν οικογενειακό ιστορικό (η παρουσία καρκίνου σε προηγούμενες γενιές αυξάνει τον κίνδυνο έως και 25%).
- άτοκος, μεγαλύτερος σε ηλικία πρωτότοκος (η πρώτη γέννηση έγινε μετά από 30 χρόνια).
- άνω των 50 ετών (κατά την εμμηνόπαυση).
- έχοντας ιστορικό αποβολής·
- αυτοί που έχουν σταματήσει το θηλασμό.
- μακροχρόνια χρήση ορμονικών αντισυλληπτικών.
- εκείνοι που είχαν μαστοπάθεια (εκφυλισμένη από διάχυτη μορφή σε οζώδη μορφή), μαστίτιδα.
- υπέστη τραυματισμούς, μώλωπες, υποθερμία των μαστικών αδένων.
- με έντονη πρώιμη εφηβεία.
- με ενδοκρινική παθολογία (συμπεριλαμβανομένης της παχυσαρκίας και του διαβήτη).
- προηγουμένως λάβει μαθήματα ακτινοθεραπείας·
- καπνιστές, χρήστες αλκοόλ.
- ζώντας σε περιοχές με αυξημένη ακτινοβολία υποβάθρου·
- βιώνοντας συχνά άγχος.
Ο καρκίνος του μαστού στους άνδρες είναι εξαιρετικά σπάνιος (η επίπτωση στους άνδρες είναι μόνο το 1% της γυναικείας επίπτωσης), που προκαλείται συχνότερα από ορμονική ανισορροπία (γυναικομαστία - ανάπτυξη των μαστικών αδένων λόγω αύξησης της ποσότητας γυναικείων ορμονών στο ανδρικό σώμα).
Συμπτώματα
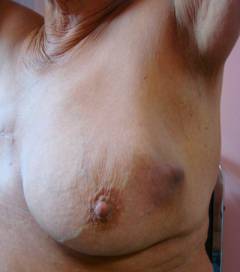
Οι γυναίκες συνήθως δεν δίνουν σημασία στον ήπιο πόνο και δυσφορία στο στήθος, αλλά αυτά τα σημάδια μπορεί να υποδηλώνουν την ανάπτυξη όγκου. Ένας μαστός με καρκίνο μοιάζει με αυτό (ένα ή περισσότερα εξωτερικά σημάδια):
- η περιοχή του δέρματος έχει γίνει σκληρή, το δέρμα μοιάζει με "φλούδα λεμονιού".
- τοπική ερυθρότητα, πρήξιμο.
- η εμφάνιση σύσπασης στο δέρμα.
- παραμόρφωση του μαστικού αδένα (μεγέθυνση, ασύμμετροι "κυματισμοί").
- η εμφάνιση ενός φλεβικού σχεδίου στο δέρμα των μαστικών αδένων.
- ανάκληση θηλής?
- παθολογική έκκριση από τη θηλή (ορώδης, μπορεί να είναι αιματηρή).
- η εμφάνιση μιας διαβρωμένης περιοχής στο στήθος.
- ανίχνευση συμπίεσης κατά την ψηλάφηση.
Σπουδαίος! Εάν εντοπιστούν τα παραπάνω συμπτώματα και οδυνηρές αισθήσειςΦροντίστε να επισκεφτείτε έναν μαστολόγο.
Μακροχρόνια συμπτώματα καρκίνου του μαστού:
- ένας ψηλαφητός συμπαγής όγκος, μερικές φορές ένας κόμβος που μοιάζει με ζύμη.
- η εμφάνιση κόμβων στον δεύτερο αδένα (ο κίνδυνος εξάπλωσης στο δεύτερο στήθος αυξάνεται 4 φορές).
- διευρυμένοι μασχαλιαίοι, υπερ- και υποκλείδιοι λεμφαδένες (όγκος σταδίου 3).
- πόνος στο στήθος (μόνο στο 15% των περιπτώσεων καρκίνου του μαστού).
- γενικά συμπτώματα (αδυναμία, χαμηλός πυρετός κ.λπ.)
- απομακρυσμένες μεταστάσεις (στάδιο 4 της ογκολογικής διαδικασίας).
Στάδια καρκίνου του μαστού:
- Στάδιο 0. Ο μη διηθητικός όγκος, τα καρκινικά κύτταρα περιορίζονται στη βλάβη.
- Στάδιο 1. Τα αλλαγμένα κύτταρα αναπτύσσονται σε γειτονικούς ιστούς, καταστρέφοντας τον αδενικό ιστό. Ο όγκος έχει διάμετρο έως 2 cm.
- Στάδιο 2. Η συμπίεση είναι έως 5 cm το λεμφικό σύστημα περιλαμβάνεται στην ογκολογική διαδικασία.
- Στάδιο 3α. Ο κόμβος είναι μεγαλύτερος από 5 cm, εκτεταμένη βλάβη στους λεμφαδένες.
- Στάδιο 3β. Το μέγεθος του κύριου κόμβου δεν έχει σημασία η ογκολογική διαδικασία εξαπλώνεται στο στήθος, επηρεάζοντας τους εσωτερικούς λεμφαδένες.
- Στάδιο 4. Χαρακτηρίζεται από απομακρυσμένες μεταστάσεις στους πνεύμονες, το ήπαρ και τα όργανα του λαιμού.
Σπουδαίος! Η ανίχνευση του καρκίνου στα στάδια 0-2 εγγυάται ποσοστό 5ετούς επιβίωσης 70%. Η θεραπεία στη Γερμανία και σε άλλες ξένες χώρες δίνει υψηλότερα ποσοστά επίπτωσης - από 90 έως 100%.
Αυτοεξέταση των μαστικών αδένων

Κάθε γυναίκα πρέπει να γνωρίζει τους κανόνες της εξέτασης του μαστού και να πραγματοποιεί τακτικά αυτοεξετάσεις προκειμένου να ανιχνεύει έγκαιρα τον καρκίνο του μαστού.
Εξέταση στον καθρέφτη
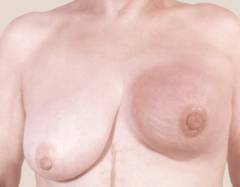
Μια γυναίκα μπροστά σε έναν καθρέφτη εξετάζει το στήθος της για παθολογικές αλλαγές στο μέγεθος, το σχήμα των μαστών, το δέρμα και τις θηλές και στις μασχάλες. Η εξέταση πραγματοποιείται σε δύο θέσεις: με το χέρι γυρισμένο πίσω από το κεφάλι στο πλάι του οργάνου που εξετάζεται και με το χέρι σε έκταση κατά μήκος του σώματος. Η πίεση που εφαρμόζεται γύρω από τον αδένα και η συμπίεση της θηλής πρέπει να είναι ήπια. Η εξέταση των αδένων μπορεί να επαναληφθεί στο ντους. Γλιστρώντας τα δάχτυλά σας πάνω από το βρεγμένο δέρμα, ο μαστικός αδένας εξετάζεται προσεκτικά με κυκλική κίνηση.
Σπουδαίος! Ο αριστερός μαστικός αδένας στις γυναίκες είναι φυσιολογικά ελαφρώς μεγαλύτερος από τον δεξιό.
Εξέταση ξαπλωμένη
Ένα μαξιλάρι τοποθετείται κάτω από την ωμοπλάτη στην πλευρά που εξετάζεται. Χρησιμοποιώντας τρία μεσαία δάχτυλα, εξετάστε προσεκτικά το στήθος κυκλικά από την περιφέρεια προς το κέντρο, ξεκινώντας από το στέρνο. Η διάρκεια της εξέτασης είναι περίπου 5 λεπτά.
Διαγνωστικά
Η διάγνωση του καρκίνου του μαστού περιλαμβάνει τις ακόλουθες εξετάσεις:
- ιατρική εξέταση του μαστού από γυναικολόγο/μαστολόγο.
- Υπερηχογραφική εξέταση των μαστικών αδένων (σας επιτρέπει να διακρίνετε την κυστική παθολογία από τον καρκίνο).
- εξετάσεις αίματος (για δείκτες όγκου - ο καρκίνος μερικές φορές συνοδεύεται από την απουσία τους, ανοσολογικές εξετάσεις).
- μαστογραφία με πιθανή αφαίρεση όγκου υλικού για βιοψία.
- η ίδια η βιοψία είναι στερεοτακτική/κενό (καθορίζει τον τύπο των καρκινικών κυττάρων).
Τα ακόλουθα βοηθούν στην αναγνώριση του καρκίνου που έχει δώσει μετάσταση σε άλλα συστήματα και όργανα:
- Ακτινογραφία θώρακος, οστών.
- αξονική τομογραφία (σαρώνει το κατεστραμμένο όργανο στρώμα ανά στρώμα).
- Τομογραφία εκπομπής ποζιτρονίων οργάνων με ύποπτες μεταστάσεις και λεμφαδένες.
Θεραπεία
Το θεραπευτικό σχήμα καθορίζεται από μαστολόγο-ογκολόγο ανάλογα με το στάδιο της ογκολογικής διαδικασίας, τη γενική κατάσταση και την ευαισθησία στην ορμονική θεραπεία.
Στρατηγική θεραπείας:
Ακτινοθεραπεία
Cyberknife - μοντέρνο και ήσυχο αποτελεσματικό τρόποακτινοχειρουργική αφαίρεση όγκου με έκθεση ισχυρής δέσμης γάμμα απευθείας στον όγκο. Τα μαθήματα ακτινοθεραπείας μπορούν να προηγηθούν ή να συμπληρώσουν τη χειρουργική επέμβαση σε οποιοδήποτε στάδιο της ογκολογικής διαδικασίας.
Χημειοθεραπεία
Το πιο δημοφιλές κυτταροστατικό είναι το Tamoxifen. Τα μαθήματα Aromasin συνταγογραφούνται λιγότερο συχνά λόγω των ισχυρών παρενεργειών του.
Ορμονοθεραπεία
Έως και το 75% του καρκίνου του μαστού είναι ορμονοεξαρτώμενοι όγκοι. Η θεραπεία με μεμονωμένα επιλεγμένες δόσεις οιστρογόνου ή προγεστερόνης πραγματοποιείται πριν από τη χειρουργική επέμβαση όγκου μεγάλα μεγέθη, Με προληπτικό σκοπόγια την πρόληψη των υποτροπών και με θεραπευτικό σκοπόακόμη και σε ανεγχείρητους ασθενείς.
Στοχευμένη θεραπεία
Η ουσία της τεχνικής είναι ένα στοχευμένο αποτέλεσμα: τα φάρμακα χορηγούνται απευθείας στον όγκο και δεν επηρεάζουν τα υγιή κύτταρα.
Ανοσοθεραπεία
Η λήψη συγκεκριμένων αντικαρκινικών φαρμάκων (Herceptin) σας επιτρέπει να διεγείρετε το ανοσοποιητικό σύστημα για να καταπολεμήσει τα αλλαγμένα κύτταρα.
Λειτουργία
Συχνότερα, η μερική αφαίρεση του μαστού (του λοβού στον οποίο έχει αναπτυχθεί ο όγκος) είναι αποδεκτή. Η πλήρης αφαίρεση του μαστού (μαστεκτομή) ενδείκνυται όταν ολόκληρος ο αδένας εμπλέκεται στη διαδικασία του καρκίνου. Για την εξάλειψη της ψυχολογικής δυσφορίας, προσφέρονται στις γυναίκες επόμενα προσθετικά εμφυτεύματα. Στο στάδιο 4, η χειρουργική επέμβαση συχνά δεν συνιστάται.
Το μέγιστο θεραπευτικό αποτέλεσμα επιτυγχάνεται με συνδυασμένη θεραπεία και ατομική επιλογή δοσολογίας.
Στις Ηνωμένες Πολιτείες, μια υγιής γυναίκα που έχει οικογενειακό ιστορικό καρκίνου του μαστού και έχει γεννήσει τουλάχιστον δύο παιδιά μπορεί κατά βούλησηαποφασίζει για προφυλακτική μαστεκτομή που ακολουθείται από προσθετική.
Ο καρκίνος του μαστού δεν είναι θανατική ποινή. Σύμφωνα με δυτικούς ειδικούς, το 70% των γυναικών δεν χρειάζεται ριζική αφαίρεση του μαστού εάν ο καρκίνος εντοπιστεί έγκαιρα. Η ετήσια ιατρική εξέταση, η αυτοεξέταση του μαστού και η άμεση επίσκεψη στην κλινική σάς επιτρέπουν να διαγνώσετε τη διαδικασία του όγκου στα αρχικά στάδια, η οποία απαιτεί λιγότερο ριζική θεραπεία και αυξάνει σημαντικά το ποσοστό επιβίωσης. Ωστόσο, κατά την ανίχνευση παθολογικά σημείαΔεν χρειάζεται να ηχήσει ο συναγερμός.
Καρκίνος του μαστού (καρκίνωμα)– ο συχνότερος κακοήθης όγκος των μαστικών αδένων.
Η ασθένεια χαρακτηρίζεται από υψηλό επιπολασμό. Στις ανεπτυγμένες χώρες εμφανίζεται στο 10% των γυναικών. Οι ευρωπαϊκές χώρες πρωτοστατούν. Ο χαμηλότερος επιπολασμός καρκίνου του μαστού παρατηρείται στην Ιαπωνία.
Μερικά επιδημιολογικά δεδομένα για τον καρκίνο του μαστού:
- Οι περισσότερες περιπτώσεις της νόσου καταγράφονται μετά την ηλικία των 45 ετών.
- μετά από 65 χρόνια, ο κίνδυνος ανάπτυξης καρκινώματος του μαστού αυξάνεται κατά 5,8 φορές και σε σύγκριση με μια νεαρή ηλικία (έως 30 ετών) αυξάνεται κατά 150 φορές.
- πιο συχνά η βλάβη εντοπίζεται στο άνω εξωτερικό τμήμα του μαστικού αδένα, πιο κοντά στη μασχάλη.
- Το 99% όλων των ασθενών με καρκίνωμα μαστού είναι γυναίκες, το 1% είναι άνδρες.
- Έχουν περιγραφεί μεμονωμένες περιπτώσεις της νόσου σε παιδιά.
- το ποσοστό θνησιμότητας για αυτό το νεόπλασμα είναι 19-25% όλων των άλλων κακοήθων όγκων.
- Σήμερα, ο καρκίνος του μαστού είναι ένας από τους πιο συχνούς όγκους στις γυναίκες.
Επί του παρόντος, υπάρχει μια αύξηση της επίπτωσης σε όλο τον κόσμο. Παράλληλα, σε μια σειρά από ανεπτυγμένες χώρες παρατηρούνται πτωτικές τάσεις λόγω του καλά οργανωμένου προσυμπτωματικού ελέγχου (μαζική εξέταση γυναικών) και της έγκαιρης διάγνωσης.
Αιτίες καρκίνου του μαστού
Υπάρχει μεγάλο αριθμόπαράγοντες που συμβάλλουν στην ανάπτυξη καρκινώματος του μαστού. Αλλά σχεδόν όλα συνδέονται με δύο τύπους διαταραχών: αυξημένη δραστηριότητα των γυναικείων ορμονών του φύλου (οιστρογόνα) ή γενετικές διαταραχές.Παράγοντες που αυξάνουν τον κίνδυνο εμφάνισης καρκίνου του μαστού:
- γυναικείο φύλο?
- δυσμενής κληρονομικότητα (παρουσία περιπτώσεων της νόσου σε στενούς συγγενείς).
- έναρξη νωρίτερα από 12 χρόνια ή λήξη τους μετά από 55 χρόνια, παρουσία τους για περισσότερα από 40 χρόνια (αυτό υποδηλώνει αυξημένη δραστηριότητα οιστρογόνων).
- απουσία ή εμφάνιση της για πρώτη φορά μετά από 35 χρόνια·
- κακοήθεις όγκοι σε άλλα όργανα (μήτρα, ωοθήκες, σιελογόνοι αδένες).
- διάφορες μεταλλάξεις στα γονίδια.
- η επίδραση της ιονίζουσας ακτινοβολίας (ακτινοβολία): ακτινοθεραπεία για διάφορες ασθένειες, διαβίωση σε περιοχή με αυξημένη ακτινοβολία υποβάθρου, συχνή ακτινογραφία για φυματίωση, επαγγελματικοί κίνδυνοι κ.λπ.
- άλλες ασθένειες των μαστικών αδένων: καλοήθεις όγκοι, οζώδεις μορφές μαστοπάθειας.
- επίδραση καρκινογόνων ουσιών ( χημικά, που μπορεί να προκαλέσει κακοήθεις όγκους), ορισμένους ιούς (αυτά τα σημεία δεν έχουν ακόμη μελετηθεί καλά).
- ψηλόςγυναίκες?
- χαμηλός σωματική δραστηριότητα;
- κατάχρηση, ;
- ορμονική θεραπεία σε μεγάλες δόσεις και για μεγάλο χρονικό διάστημα.
- συνεχής χρήση για αντισύλληψη.
- μετά από .
Τυπικά, οι κακοήθεις όγκοι των μαστικών αδένων είναι ετερογενείς. Αποτελούνται από διαφορετικών τύπωνΤα κύτταρα που αναπαράγονται με διαφορετικούς ρυθμούς ανταποκρίνονται διαφορετικά στη θεραπεία. Εξαιτίας αυτού, είναι συχνά δύσκολο να προβλεφθεί πώς θα εξελιχθεί η ασθένεια. Μερικές φορές όλα τα συμπτώματα αναπτύσσονται γρήγορα και μερικές φορές ο όγκος αναπτύσσεται αργά, χωρίς να οδηγεί σε εμφανείς διαταραχές για μεγάλο χρονικό διάστημα.
Τα πρώτα σημάδια καρκίνου του μαστού
 Όπως και άλλοι κακοήθεις όγκοι, ο καρκίνος του μαστού είναι πολύ δύσκολο να εντοπιστεί σε πρώιμο στάδιο. Για μεγάλο χρονικό διάστημα η ασθένεια δεν συνοδεύεται από κανένα σύμπτωμα. Τα σημάδια του συχνά ανακαλύπτονται τυχαία.
Όπως και άλλοι κακοήθεις όγκοι, ο καρκίνος του μαστού είναι πολύ δύσκολο να εντοπιστεί σε πρώιμο στάδιο. Για μεγάλο χρονικό διάστημα η ασθένεια δεν συνοδεύεται από κανένα σύμπτωμα. Τα σημάδια του συχνά ανακαλύπτονται τυχαία. Συμπτώματα που απαιτούν άμεση ιατρική φροντίδα:
- πόνος στον μαστικό αδένα που δεν έχει εμφανή αιτία και επιμένει για μεγάλο χρονικό διάστημα.
- αίσθημα δυσφορίας για μεγάλο χρονικό διάστημα.
- εξογκώματα στον μαστικό αδένα.
- αλλαγές στο σχήμα και το μέγεθος του μαστού, πρήξιμο, παραμόρφωση, εμφάνιση ασυμμετρίας.
- παραμόρφωση της θηλής: τις περισσότερες φορές ανασύρεται.
- έκκριση από τη θηλή: αιματηρή ή κίτρινη.
- αλλαγές στο δέρμα σε ένα συγκεκριμένο σημείο: ανασύρεται, αρχίζει να ξεφλουδίζει ή να ζαρώνει, το χρώμα του αλλάζει.
- ένα λακκάκι, μια κατάθλιψη που εμφανίζεται στον μαστικό αδένα αν σηκώσετε το χέρι σας προς τα πάνω.
- διευρυμένοι λεμφαδένες στη μασχάλη, πάνω ή κάτω από την κλείδα.
- πρήξιμο στον ώμο, στην περιοχή του μαστικού αδένα.
- Τακτική αυτοεξέταση. Μια γυναίκα θα πρέπει να είναι σε θέση να εξετάσει σωστά τους μαστούς της και να εντοπίσει τα πρώτα σημάδια κακοήθους νεοπλάσματος.
- Τακτικές επισκέψεις στο γιατρό. Είναι απαραίτητη η εξέταση από μαστολόγο (ειδικό στον τομέα των παθήσεων του μαστού) τουλάχιστον μία φορά το χρόνο.
- Συνιστάται στις γυναίκες άνω των 40 ετών να υποβάλλονται σε τακτικές εξετάσεις ακτίνων Χ έγκαιρη ανίχνευσηκαρκίνο του μαστού
Πώς να εξετάσετε σωστά το στήθος σας μόνοι σας;
Η αυτοεξέταση του μαστού διαρκεί περίπου 30 λεπτά. Πρέπει να γίνεται 1 – 2 φορές το μήνα. Μερικές φορές οι παθολογικές αλλαγές δεν γίνονται αμέσως αισθητές, γι' αυτό καλό είναι να κρατάτε ημερολόγιο και να σημειώνετε σε αυτό τα δεδομένα και τα συναισθήματά σας με βάση τα αποτελέσματα κάθε αυτοεξέτασης.Η εξέταση του μαστού πρέπει να γίνεται τις ημέρες 5-7 εμμηνορροϊκός κύκλος, κατά προτίμηση τις ίδιες μέρες.
Οπτική επιθεώρηση
 Αυτό πρέπει να γίνει σε ένα ζεστό, φωτεινό δωμάτιο με καθρέφτη. Γδύσου μέχρι τη μέση και στάσου ακριβώς μπροστά στον καθρέφτη για να δεις καθαρά το στήθος σου. Χαλαρώστε και εξομαλύνετε την αναπνοή σας. Σημειώστε τα ακόλουθα σημεία:
Αυτό πρέπει να γίνει σε ένα ζεστό, φωτεινό δωμάτιο με καθρέφτη. Γδύσου μέχρι τη μέση και στάσου ακριβώς μπροστά στον καθρέφτη για να δεις καθαρά το στήθος σου. Χαλαρώστε και εξομαλύνετε την αναπνοή σας. Σημειώστε τα ακόλουθα σημεία: - Ο δεξιός και ο αριστερός μαστικός αδένας βρίσκονται συμμετρικά;
- Είναι ο ένας μαστικός αδένας διευρυμένος σε σύγκριση με τον άλλο (αξίζει να θυμόμαστε ότι κανονικά τα μεγέθη του δεξιού και του αριστερού μαστικού αδένα μπορεί να διαφέρουν ελαφρώς);
- Το δέρμα φαίνεται φυσιολογικό, υπάρχουν ύποπτες περιοχές με αλλαγμένη εμφάνιση;
- Οι θηλές σας φαίνονται φυσιολογικές;
- Έχετε παρατηρήσει κάτι άλλο ύποπτο;
Συναίσθημα
 Η αίσθηση του μαστού μπορεί να γίνει σε όρθια ή ξαπλωμένη θέση, όποιο είναι πιο βολικό. Εάν είναι δυνατόν, είναι καλύτερο να το κάνετε αυτό σε δύο θέσεις. Η εξέταση πραγματοποιείται με τα δάχτυλά σας. Η πίεση στους μαστούς δεν πρέπει να είναι πολύ δυνατή: πρέπει να είναι αρκετή ώστε να γίνονται αισθητές αλλαγές στη συνοχή των μαστικών αδένων.
Η αίσθηση του μαστού μπορεί να γίνει σε όρθια ή ξαπλωμένη θέση, όποιο είναι πιο βολικό. Εάν είναι δυνατόν, είναι καλύτερο να το κάνετε αυτό σε δύο θέσεις. Η εξέταση πραγματοποιείται με τα δάχτυλά σας. Η πίεση στους μαστούς δεν πρέπει να είναι πολύ δυνατή: πρέπει να είναι αρκετή ώστε να γίνονται αισθητές αλλαγές στη συνοχή των μαστικών αδένων. Πρώτα, γίνεται αισθητός ένας μαστικός αδένας και μετά ο δεύτερος. Ξεκινήστε από τη θηλή και μετά μετακινήστε τα δάχτυλά σας προς τα έξω. Για ευκολία, μπορείτε να ψηλαφήσετε μπροστά από έναν καθρέφτη, χωρίζοντας υπό όρους τον μαστικό αδένα σε 4 μέρη.
Σημεία που πρέπει να προσέξετε:
Γενική συνοχή των μαστικών αδένων - έχει γίνει πιο πυκνή από την τελευταία εξέταση;
- η παρουσία συμπαγών, κόμβων στον ιστό του αδένα.
- παρουσία αλλαγών, σφραγίδες στη θηλή.

Εάν εντοπιστούν αλλαγές, πρέπει να επικοινωνήσετε με έναν από τους ειδικούς:
 Η αυτοεξέταση μπορεί να ανιχνεύσει όχι μόνο τον καρκίνο του μαστού, αλλά και τον καρκίνο του μαστού καλοήθη νεοπλάσματα, μαστοπάθεια. Αν βρείτε κάτι ύποπτο, αυτό δεν σημαίνει την παρουσία κακοήθους όγκου. Η ακριβής διάγνωση μπορεί να γίνει μόνο μετά από εξέταση.
Η αυτοεξέταση μπορεί να ανιχνεύσει όχι μόνο τον καρκίνο του μαστού, αλλά και τον καρκίνο του μαστού καλοήθη νεοπλάσματα, μαστοπάθεια. Αν βρείτε κάτι ύποπτο, αυτό δεν σημαίνει την παρουσία κακοήθους όγκου. Η ακριβής διάγνωση μπορεί να γίνει μόνο μετά από εξέταση. Για τους σκοπούς της έγκαιρης διάγνωσης του καρκίνου του μαστού, οι γυναίκες άνω των 40 ετών συνιστάται να υποβάλλονται σε τρεις μελέτες ετησίως:
- Μαστογραφία – Ακτινογραφία του μαστού. Προσδιορίστε τις υπάρχουσες συμπιέσεις στον ιστό. Η σύγχρονη μέθοδος είναι η ψηφιακή μαστογραφία.
- Προσδιορισμός του επιπέδου των γυναικείων σεξουαλικών ορμονών - οιστρογόνων. Εάν είναι υψηλό, υπάρχει αυξημένος κίνδυνος ανάπτυξης καρκίνου του μαστού.
- Ο καρκινικός δείκτης CA 15-3 είναι μια ουσία που παράγεται από κύτταρα καρκινώματος μαστού.
Συμπτώματα και εμφάνιση διαφορετικών μορφών καρκίνου του μαστού
| Οζώδης μορφή καρκίνου του μαστού | Ένας ανώδυνος, πυκνός σχηματισμός γίνεται αισθητός στο πάχος του μαστικού αδένα. Μπορεί να έχει στρογγυλό ή ακανόνιστο σχήμα και να μεγαλώνει ομοιόμορφα σε διαφορετικές κατευθύνσεις. Ο όγκος συγχωνεύεται με τους περιβάλλοντες ιστούς, οπότε όταν μια γυναίκα σηκώνει τα χέρια της, σχηματίζεται μια κατάθλιψη στον μαστικό αδένα στην αντίστοιχη θέση. Το δέρμα στην περιοχή του όγκου ζαρώνει. Σε μεταγενέστερα στάδια, η επιφάνειά του αρχίζει να μοιάζει με φλούδα λεμονιού και εμφανίζονται έλκη σε αυτήν. Με την πάροδο του χρόνου, ο όγκος προκαλεί αύξηση του μεγέθους του μαστικού αδένα. Πώς μοιάζει ο οζώδης καρκίνος του μαστού; |
| Οίδημα-διηθητική μορφή | Αυτή η μορφή καρκίνου του μαστού εμφανίζεται συχνότερα σε νεαρές γυναίκες. Οι αισθήσεις πόνου τις περισσότερες φορές απουσιάζουν ή είναι ήπιες. Υπάρχει μια συμπίεση που καταλαμβάνει σχεδόν ολόκληρο τον όγκο του μαστικού αδένα. Συμπτώματα:
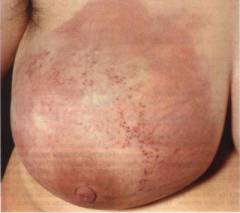 |
| Θωρακισμένος καρκίνος | Ο όγκος αναπτύσσεται μέσω όλου του αδενικού ιστού και του λιπώδους ιστού. Μερικές φορές η διαδικασία πηγαίνει στην αντίθετη πλευρά, στον δεύτερο μαστικό αδένα. Συμπτώματα:
|
| ο καρκίνος του Paget | Μια ειδική μορφή καρκίνου του μαστού, εμφανίζεται στο 3-5% των περιπτώσεων. Συμπτώματα:
|
Βαθμοί καρκίνου του μαστού
Οι βαθμοί του καρκίνου του μαστού καθορίζονται σύμφωνα με το γενικά αποδεκτό σύστημα TNM, στο οποίο κάθε γράμμα έχει έναν προσδιορισμό:- T - κατάσταση του πρωτοπαθούς όγκου.
- M – μεταστάσεις σε άλλα όργανα.
- N – μεταστάσεις σε περιφερειακούς λεμφαδένες.
| Βαθμός διεργασίας όγκου | Κύρια Χαρακτηριστικά |
| T x | Ο γιατρός δεν έχει αρκετά στοιχεία για να εκτιμήσει την κατάσταση του όγκου. |
| T0 | Δεν ανιχνεύθηκε όγκος στον μαστικό αδένα. |
| Τ 1 | Ένας όγκος που έχει διάμετρο όχι μεγαλύτερη από 2 cm στη μεγαλύτερη διάστασή του. |
| Τ 2 | Όγκος με διάμετρο 2 έως 5 cm στη μεγαλύτερη διάσταση |
| Τ 3 | Όγκος μεγαλύτερος από 5 cm. |
| Τ 4 | Ένας όγκος που αναπτύσσεται στο θωρακικό τοίχωμα ή στο δέρμα. |
| Ν |
|
| Nx | Ο γιατρός δεν έχει αρκετές πληροφορίες για να εκτιμήσει την κατάσταση των λεμφαδένων. |
| Ν 0 | Δεν υπάρχουν σημάδια που να υποδεικνύουν την εξάπλωση της διαδικασίας στους λεμφαδένες. |
| Ν 1 | Μεταστάσεις σε μασχαλιαίους λεμφαδένες, σε ένα ή περισσότερα. Σε αυτή την περίπτωση, οι λεμφαδένες δεν συγχωνεύονται με το δέρμα και μετατοπίζονται εύκολα. |
| Ν 2 | Μεταστάσεις στους μασχαλιαίους λεμφαδένες. Σε αυτή την περίπτωση, οι κόμβοι συγχωνεύονται μεταξύ τους ή με τους περιβάλλοντες ιστούς και είναι δύσκολο να μετακινηθούν. |
| Ν 3 | Μεταστάσεις σε παραστερνικοί λεμφαδένεςστην πλευρά των ηττημένων. |
| Μ |
|
| Μ x | Ο γιατρός δεν έχει δεδομένα που θα βοηθούσαν να κρίνει τις μεταστάσεις όγκου σε άλλα όργανα. |
| Μ0 | Δεν υπάρχουν ενδείξεις μεταστάσεων σε άλλα όργανα. |
| Μ 1 | Παρουσία απομακρυσμένων μεταστάσεων. |
Φυσικά, μόνο ένας γιατρός μπορεί να ταξινομήσει έναν όγκο σε ένα ή άλλο στάδιο σύμφωνα με την ταξινόμηση TNM μετά από εξέταση. Από αυτό θα εξαρτηθούν περαιτέρω τακτικές θεραπείας.
Ταξινόμηση ανάλογα με τη θέση του όγκου:
- δέρμα του μαστού?
- θηλή και θηλή (δέρμα γύρω από τη θηλή).
- άνω εσωτερικό τεταρτημόριο του μαστικού αδένα.
- κάτω εσωτερικό τεταρτημόριο του μαστικού αδένα.
- άνω εξωτερικό τεταρτημόριο του μαστικού αδένα.
- κάτω εξωτερικό τεταρτημόριο του μαστικού αδένα.
- οπίσθιο μασχαλιαία τμήμα του μαστικού αδένα.
- η θέση του όγκου δεν μπορεί να προσδιοριστεί.
Διάγνωση καρκίνου του μαστού
Επιθεώρηση
Κατά την εξέταση ο γιατρός:
- θα ρωτήσει τη γυναίκα λεπτομερώς, θα προσπαθήσει να λάβει τις πληρέστερες πληροφορίες σχετικά με την πορεία της νόσου, τους παράγοντες που θα μπορούσαν να συμβάλουν στην εμφάνισή της.
- θα εξετάσει και θα ψηλαφήσει (αισθανθεί) τους μαστικούς αδένες σε ξαπλωμένη θέση, όρθιοι με τα χέρια χαμηλωμένα και ανασηκωμένα.
Ενόργανες διαγνωστικές μέθοδοι
| Διαγνωστική μέθοδος | Περιγραφή | Πώς πραγματοποιείται; | |
| Μαστογραφία– διαγνωστικό τμήμα που ασχολείται με μη επεμβατική(χωρίς κοψίματα ή τρυπήματα) με εξέταση της εσωτερικής δομής του μαστικού αδένα. | |||
| Ακτινογραφία μαστογραφίας | Η εξέταση μαστού πραγματοποιείται με τη χρήση συσκευών που παράγουν ακτινοβολία χαμηλής έντασης. Σήμερα, η μαστογραφία θεωρείται η κύρια μέθοδος για την έγκαιρη διάγνωση κακοήθων όγκων του μαστού. Έχει ακρίβεια 92%. Στις ευρωπαϊκές χώρες, η μαστογραφία με ακτίνες Χ γίνεται τακτικά σε όλες τις γυναίκες άνω των 45 ετών. Στη Ρωσία είναι υποχρεωτικό για γυναίκες άνω των 40 ετών, αλλά στην πράξη δεν το κάνουν όλοι. Η ακτινογραφία μαστογραφίας ανιχνεύει καλύτερα όγκους 2-5 cm. Έμμεσο σημάδι κακοήθους νεοπλάσματος είναι ένας μεγάλος αριθμός αποτιτανώσεων - συσσωρεύσεις αλάτων ασβεστίου, που κάνουν καλή αντίθεση στις φωτογραφίες. Εάν διαπιστωθεί ότι είναι πάνω από 15 ανά cm 2, τότε αυτό είναι λόγος για περαιτέρω εξέταση. 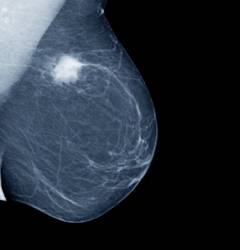 | Η μελέτη πραγματοποιείται με τον ίδιο τρόπο όπως η συμβατική ακτινογραφία. Η γυναίκα είναι γυμνή μέχρι τη μέση, ακουμπάει σε ένα ειδικό τραπέζι, τοποθετεί τον μαστικό αδένα πάνω του και μετά τραβιέται μια φωτογραφία. Τα μηχανήματα μαστογραφίας ακτίνων Χ πρέπει να πληρούν τις απαιτήσεις που ορίζει ο ΠΟΥ. Τύποι ακτινογραφίας μαστογραφίας:
 |
|
| MRI μαστογραφία | Η μαστογραφία MRI είναι η εξέταση των μαστικών αδένων με τη χρήση μαγνητικής τομογραφίας. Πλεονεκτήματα της μαστογραφίας MRI έναντι της αξονικής τομογραφίας:
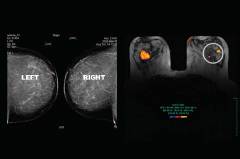 | Πριν από την εξέταση, πρέπει να αφαιρέσετε όλα τα μεταλλικά αντικείμενα από τον εαυτό σας. Δεν μπορείτε να πάρετε ηλεκτρονικά είδη, καθώς το μαγνητικό πεδίο που δημιουργείται από τη συσκευή μπορεί να τα καταστρέψει. Εάν ο ασθενής έχει μεταλλικά εμφυτεύματα (βηματοδότη, προσθετικές αρθρώσεις κ.λπ.), πρέπει να προειδοποιήσετε τον γιατρό - αυτή είναι μια αντένδειξη για τη μελέτη. Ο ασθενής τοποθετείται στη συσκευή σε οριζόντια θέση. Πρέπει να παραμείνει ακίνητη καθ' όλη τη διάρκεια της μελέτης. Ο χρόνος καθορίζεται από τον γιατρό. |
|
| -μαστογραφία | Η υπερηχογραφική εξέταση είναι σήμερα μια πρόσθετη μέθοδος για τη διάγνωση κακοήθων νεοπλασμάτων των μαστικών αδένων, αν και έχει μια σειρά από πλεονεκτήματα έναντι της ακτινογραφίας. Για παράδειγμα, σας επιτρέπει να τραβάτε φωτογραφίες σε διαφορετικές προβολές και δεν έχει επιβλαβή επίδραση στο σώμα. Κύριες ενδείξεις για τη χρήση υπερηχογραφικών διαγνωστικών για τον καρκίνο του μαστού:
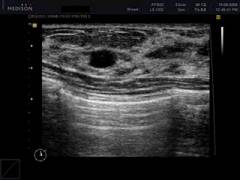 | Η τεχνική δεν διαφέρει από το συμβατικό υπερηχογράφημα. Ο γιατρός χρησιμοποιεί έναν ειδικό αισθητήρα που εφαρμόζεται στον μαστικό αδένα. Η εικόνα μεταδίδεται στην οθόνη και μπορεί να εγγραφεί ή να εκτυπωθεί. Κατά τη διάρκεια μιας υπερηχογραφικής εξέτασης των μαστικών αδένων, μπορεί να γίνει υπερηχογράφημα Doppler και σάρωση διπλής όψης. |
|
| Αξονική τομογραφία | Η μελέτη είναι μια αξονική τομογραφία των μαστικών αδένων. Πλεονεκτήματα της αξονικής τομογραφίας έναντι της μαστογραφίας με ακτίνες Χ:
Η μελέτη δεν αποκαλύπτει μικρές δομές και αποτιτανώσεις χειρότερες από την ακτινογραφία μαστογραφίας.  | Η μελέτη πραγματοποιείται με τον ίδιο τρόπο όπως συνήθως αξονική τομογραφία. Ο ασθενής τοποθετείται σε ειδικό τραπέζι μέσα στη συσκευή. Πρέπει να παραμείνει ακίνητη σε όλη τη διάρκεια της μελέτης.  |
|
| Βιοψία– εκτομή θραύσματος ιστού μαστού ακολουθούμενη από εξέταση στο μικροσκόπιο. |
|||
| Βιοψία με βελόνα | Η ακρίβεια της μεθόδου είναι 80 – 85%. Στο 20-25% των περιπτώσεων προκύπτει ψευδές αποτέλεσμα. | Ένα θραύσμα ιστού μαστού για εξέταση λαμβάνεται χρησιμοποιώντας μια σύριγγα ή ένα ειδικό πιστόλι αναρρόφησης. Η διαδικασία γίνεται με τοπική αναισθησία. Ανάλογα με το πάχος της βελόνας, υπάρχουν δύο τύποι βιοψίας παρακέντησης:
 |
|
| Βιοψία τρεφίνης | Η βιοψία τρεφίνης των μαστικών αδένων γίνεται σε περιπτώσεις που είναι απαραίτητο να ληφθεί περισσότερο υλικό για έρευνα. Ο γιατρός λαμβάνει ένα κομμάτι ιστού μαστού με τη μορφή στήλης. | Η βιοψία Trephine πραγματοποιείται χρησιμοποιώντας ένα ειδικό όργανο που αποτελείται από έναν σωληνίσκο με ένα μανδρέλιο μέσα στον οποίο εισάγεται μια ράβδος με κόφτη. Η παρέμβαση γίνεται με τοπική αναισθησία. Ο χειρουργός κάνει μια τομή στο δέρμα και εισάγει μέσα από αυτό ένα όργανο βιοψίας τρεφονιού. Όταν η άκρη του κοπτήρα φτάσει στον όγκο, τραβιέται έξω από τον σωληνίσκο. Χρησιμοποιώντας ένα σωληνίσκο, μια στήλη ιστού κόβεται και αφαιρείται. Μετά τη λήψη του υλικού, το τραύμα πήζει προσεκτικά για να αποτραπεί η εξάπλωση των καρκινικών κυττάρων. Κατά τη διάρκεια μιας εργαστηριακής μελέτης, μπορεί να προσδιοριστεί η ευαισθησία των καρκινικών κυττάρων στις στεροειδείς ορμόνες (οι οποίες περιλαμβάνουν τα οιστρογόνα). Αυτό βοηθά στην περαιτέρω επιλογή των τακτικών θεραπείας. 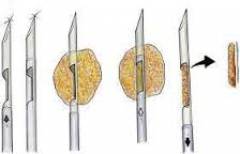 |
|
| Εκτομή βιοψίας | Η εκτομή είναι η πλήρης αφαίρεση του όγκου και των γύρω ιστών. Ολόκληρη η μάζα αποστέλλεται στο εργαστήριο για έλεγχο. Αυτό καθιστά δυνατή την ανίχνευση καρκινικών κυττάρων στο κομμένο όριο και τη μελέτη της ευαισθησίας του όγκου στις ορμόνες του φύλου. | Ο χειρουργός αφαιρεί τον όγκο και τον περιβάλλοντα ιστό κατά τη διάρκεια της επέμβασης. Έτσι, η βιοψία εκτομής είναι τόσο θεραπευτική όσο και διαγνωστική διαδικασία. |
|
| Στερεοτακτική βιοψία | Κατά τη διάρκεια μιας στερεοτακτικής βιοψίας, λαμβάνονται δείγματα από πολλές διαφορετικές τοποθεσίες μέσω μιας μόνο βελόνας. | Η διαδικασία είναι παρόμοια με μια κανονική βιοψία με βελόνα. Γίνεται πάντα υπό τον έλεγχο ακτινογραφίας μαστογραφίας. Η βελόνα εισάγεται σε ένα συγκεκριμένο σημείο, λαμβάνεται δείγμα, στη συνέχεια τραβιέται, αλλάζει η γωνία κλίσης και εισάγεται ξανά, αυτή τη φορά σε διαφορετικό σημείο. Λαμβάνονται πολλαπλά δείγματα, γεγονός που καθιστά τη διάγνωση πιο ακριβή. |
|
Εργαστηριακές μέθοδοι για τη διάγνωση του καρκίνου του μαστού
| Μελέτη | Περιγραφή | Μεθοδολογία |
| Προσδιορισμός του καρκινικού δείκτη CA 15-3 στο αίμα (σύν.: υδατανθρακικό αντιγόνο 15-3, υδατανθρακικό αντιγόνο 15-3, καρκινικό αντιγόνο 15-3) | Οι καρκινικοί δείκτες είναι διάφορες ουσίες που ανιχνεύονται στο αίμα κατά τη διάρκεια κακοήθων νεοπλασμάτων. Διαφορετικοί όγκοι χαρακτηρίζονται από τους δικούς τους καρκινικούς δείκτες. Το CA 15-3 είναι ένα αντιγόνο που βρίσκεται στην επιφάνεια των πόρων του μαστικού αδένα και των κυττάρων που εκκρίνουν. Η περιεκτικότητά του στο αίμα είναι αυξημένη στο 10% των γυναικών με πρώιμα στάδια καρκίνου του μαστού και στο 70% των γυναικών με όγκους που συνοδεύονται από μεταστάσεις. Ενδείξεις για τη μελέτη:
| Για τη μελέτη, λαμβάνεται αίμα από μια φλέβα. Δεν πρέπει να καπνίζετε για μισή ώρα πριν από την εξέταση. |
| Κυτταρολογική εξέταση εκκρίσεων από τη θηλή | Εάν μια γυναίκα έχει έκκριμα από τη θηλή, μπορεί να σταλεί για εργαστηριακό έλεγχο. Όταν εξετάζονται στο μικροσκόπιο, μπορεί να ανιχνευθούν κύτταρα όγκου. Μπορείτε επίσης να κάνετε ένα αποτύπωμα από τις κρούστες που σχηματίζονται στη θηλή
| Κατά την εξέταση της εκκένωσης της θηλής με μικροσκόπιο, αποκαλύπτονται κύτταρα που είναι χαρακτηριστικά κακοήθους όγκου. |
Θεραπεία καρκίνου του μαστού*
Μέθοδοι θεραπείας του καρκίνου του μαστού:- χειρουργικός;
- χημειοθεραπεία?
- ορμονοθεραπεία?
- ανοσοθεραπεία;
- ακτινοθεραπεία.
Χειρουργική θεραπεία
 Η χειρουργική επέμβαση είναι η κύρια θεραπεία για τον καρκίνο του μαστού. Επί του παρόντος, οι ογκολόγοι χειρουργοί προσπαθούν να κάνουν λιγότερο ογκώδεις παρεμβάσεις, να διατηρήσουν όσο το δυνατόν περισσότερο τον ιστό του μαστού, συμπληρώνοντας τις χειρουργικές μεθόδους με ακτινοθεραπεία και φαρμακευτική θεραπεία.
Η χειρουργική επέμβαση είναι η κύρια θεραπεία για τον καρκίνο του μαστού. Επί του παρόντος, οι ογκολόγοι χειρουργοί προσπαθούν να κάνουν λιγότερο ογκώδεις παρεμβάσεις, να διατηρήσουν όσο το δυνατόν περισσότερο τον ιστό του μαστού, συμπληρώνοντας τις χειρουργικές μεθόδους με ακτινοθεραπεία και φαρμακευτική θεραπεία. Τύποι χειρουργικών επεμβάσεων για τον καρκίνο του μαστού:
- Ριζική μαστεκτομή: πλήρης αφαίρεση του μαστικού αδένα μαζί με τον λιπώδη ιστό και τους κοντινούς λεμφαδένες. Αυτός ο τύπος λειτουργίας είναι ο πιο ριζοσπαστικός.
- Ριζική εκτομή: αφαίρεση ενός τομέα του μαστικού αδένα μαζί με τον υποδόριο λιπώδη ιστό και τους λεμφαδένες. Επί του παρόντος, οι χειρουργοί προτιμούν όλο και περισσότερο τη συγκεκριμένη χειρουργική επιλογή, καθώς η ριζική μαστεκτομή πρακτικά δεν παρατείνει τη ζωή των ασθενών σε σύγκριση με εκτομή. Η παρέμβαση πρέπει να συμπληρώνεται με ακτινοθεραπεία και χημειοθεραπεία.
- Τεταρτεκτομή– αφαίρεση του ίδιου του όγκου και των γύρω ιστών σε ακτίνα 2–3 cm, καθώς και των κοντινών λεμφαδένων. Αυτή η χειρουργική επέμβαση μπορεί να πραγματοποιηθεί μόνο στα αρχικά στάδια του όγκου. Ο όγκος που έχει αφαιρεθεί αποστέλλεται αναγκαστικά για βιοψία.
- Ογκεκτομή– η μικρότερη από άποψη όγκου επέμβαση, κατά την οποία αφαιρούνται χωριστά ο όγκος και οι λεμφαδένες. Η χειρουργική μελέτη αναπτύχθηκε κατά τη διάρκεια των μελετών του National Breast Surgical Supplementation Project (NSABBP, USA). Οι συνθήκες για την παρέμβαση είναι οι ίδιες με αυτές της τεταρτοτεκτομής.
Ακτινοθεραπεία
Τύποι ακτινοθεραπείας ανάλογα με το χρόνο:| Ονομα | Περιγραφή |
| Προεγχειρητική | Πραγματοποιούνται εντατικά βραχυχρόνια μαθήματα ακτινοβολίας. Στόχοι της προεγχειρητικής ακτινοθεραπείας για τον καρκίνο του μαστού:
|
| Μετεγχειρητική | Ο κύριος στόχος της ακτινοθεραπείας στη μετεγχειρητική περίοδο είναι η πρόληψη της υποτροπής του όγκου. Τοποθεσίες που ακτινοβολούνται κατά τη μετεγχειρητική ακτινοθεραπεία:
|
| Διεγχειρητικά | Η ακτινοθεραπεία μπορεί να χρησιμοποιηθεί απευθείας κατά τη διάρκεια της χειρουργικής επέμβασης, εάν ο χειρουργός προσπαθήσει να διατηρήσει όσο το δυνατόν περισσότερο ιστό του μαστού. Αυτό συνιστάται στο στάδιο του όγκου:
|
| Ανεξάρτητος | Ενδείξεις για τη χρήση θεραπείας γάμμα χωρίς χειρουργική επέμβαση:
|
| Διάμεσος | Η πηγή ακτινοβολίας φέρεται απευθείας στον όγκο. Η διάμεση ακτινοθεραπεία χρησιμοποιείται σε συνδυασμό με εξωτερική ακτινοθεραπεία (όταν η πηγή βρίσκεται σε απόσταση) κυρίως για οζώδεις μορφές καρκίνου. Σκοπός της μεθόδου: χορηγήστε όσο το δυνατόν μεγαλύτερη δόση ακτινοβολίας στον όγκο για να τον καταστρέψετε όσο το δυνατόν περισσότερο. |
Περιοχές που μπορεί να εκτεθούν σε ακτινοβολία:
- ο ίδιος ο όγκος?
- λεμφαδένες που βρίσκονται στην μασχαλιαία περιοχή.
- λεμφαδένες που βρίσκονται πάνω και κάτω από την κλείδα.
- λεμφαδένες που βρίσκονται στην περιοχή του στέρνου.
Χημειοθεραπεία
 Χημειοθεραπεία– φαρμακευτική θεραπεία του καρκίνου του μαστού, η οποία χρησιμοποιεί κυτταροστατικά. Αυτοί φάρμακακαταστρέφουν τα καρκινικά κύτταρα και καταστέλλουν την αναπαραγωγή τους.
Χημειοθεραπεία– φαρμακευτική θεραπεία του καρκίνου του μαστού, η οποία χρησιμοποιεί κυτταροστατικά. Αυτοί φάρμακακαταστρέφουν τα καρκινικά κύτταρα και καταστέλλουν την αναπαραγωγή τους. Τα κυτταροστατικά είναι φάρμακα που έχουν πολλές παρενέργειες. Ως εκ τούτου, συνταγογραφούνται πάντα αυστηρά σύμφωνα με τους καθιερωμένους κανονισμούς και λαμβάνοντας υπόψη τα χαρακτηριστικά της νόσου.
Τα κύρια κυτταροστατικά που χρησιμοποιούνται για κακοήθεις όγκους των μαστικών αδένων:
- αδριμπλαστίνη?
- μεθοτρεξάτη?
- 5-φθοροουρακίλη;
- πακλιταξέλη;
- κυκλοφωσφαμίδη;
- docetaxel;
- ξελόδα.
- CMF (κυκλοφωσφαμίδη, φθοριοουρακίλη, μεθοτρεξάτη);
- CAF (Κυκλοφωσφαμίδη, Φθοριοουρακίλη, Αδριαβλαστίνη);
- FAC (Φθοριοουρακίλη, Κυκλοφωσφαμίδη, Αδριαβλαστίνη).
Ορμονοθεραπεία
Ο κύριος στόχος της ορμονικής θεραπείας είναι να εξαλειφθεί η επίδραση των γυναικείων ορμονών του φύλου (οιστρογόνα) στον όγκο. Οι τεχνικές χρησιμοποιούνται μόνο στην περίπτωση όγκων που είναι ευαίσθητοι στις ορμόνες.Μέθοδοι ορμονοθεραπείας:
| Μέθοδος | Περιγραφή |
| Στήρωση | Μετά την αφαίρεση των ωοθηκών, το επίπεδο των οιστρογόνων στο σώμα πέφτει απότομα. Η μέθοδος είναι αποτελεσματική στο ένα τρίτο των ασθενών. Κατάλληλο για ηλικίες 15 – 55 ετών. |
«Ιατρικός ευνουχισμός» με φάρμακα:
| Φάρμακακαταστέλλουν την απελευθέρωση της ωοθυλακιοτρόπου ορμόνης (FSH) από την υπόφυση, η οποία ενεργοποιεί την παραγωγή οιστρογόνων από τις ωοθήκες. Η μέθοδος είναι αποτελεσματική στο ένα τρίτο των γυναικών ηλικίας 32 έως 45 ετών. |
Αντιοιστρογονικά φάρμακα:
| Τα αντιοιστρογόνα είναι φάρμακα που καταστέλλουν τις λειτουργίες των οιστρογόνων. Αποτελεσματικό στο 30% - 60% των γυναικών ηλικίας 16 έως 45 ετών. |
Φάρμακα που αναστέλλουν το ένζυμο αρωματάση:
| Το ένζυμο αρωματάση συμμετέχει στο σχηματισμό στεροειδών ορμονών, συμπεριλαμβανομένων των γυναικείων σεξουαλικών ορμονών οιστρόνη και οιστραδιόλης. Αναστέλλοντας τη δραστηριότητα της αρωματάσης, αυτά τα φάρμακα μειώνουν τις οιστρογονικές επιδράσεις. |
Προγεστίνες (γεσταγόνα):
| Οι προγεστίνες είναι μια ομάδα γυναικείων ορμονών του φύλου που αλληλεπιδρούν όχι μόνο με τους δικούς τους υποδοχείς στην επιφάνεια των κυττάρων, αλλά και με τους υποδοχείς που προορίζονται για τα οιστρογόνα, εμποδίζοντας έτσι εν μέρει τη δράση τους. Τα φάρμακα που περιέχουν προγεστίνες συνταγογραφούνται για άτομα ηλικίας 9 έως 67 ετών και είναι 30% αποτελεσματικά. |
| Τα ανδρογόνα είναι παρασκευάσματα των ανδρικών ορμονών του φύλου. | Τα ανδρογόνα καταστέλλουν την παραγωγή της ωοθυλακιοτρόπου ορμόνης (FSH), η οποία ενεργοποιεί την παραγωγή οιστρογόνων στις ωοθήκες. Η μέθοδος είναι αποτελεσματική στο 20% των κοριτσιών και των γυναικών ηλικίας 10 έως 38 ετών. |
Πώς επιλέγει ένας γιατρός τις τακτικές θεραπείας του καρκίνου του μαστού;
 Ένα σχέδιο θεραπείας για τον καρκίνο του μαστού αναπτύσσεται μεμονωμένα.
Ένα σχέδιο θεραπείας για τον καρκίνο του μαστού αναπτύσσεται μεμονωμένα. Χαρακτηριστικά που πρέπει να λάβει υπόψη ένας γιατρός:
- μέγεθος του όγκου?
- η παρουσία μεταστάσεων στους λεμφαδένες.
- βλάστηση σε γειτονικά όργανα, παρουσία απομακρυσμένων μεταστάσεων.
- εργαστηριακά δεδομένα που χαρακτηρίζουν την κυτταρική σύνθεση και τον βαθμό κακοήθειας του όγκου.
Ποιες παραδοσιακές μέθοδοι θεραπείας μπορούν να χρησιμοποιηθούν για τον καρκίνο του μαστού;
Οι σύγχρονες μέθοδοι θεραπείας παρέχουν καλή πρόγνωση για τις περισσότερες γυναίκες με κακοήθεις όγκους του μαστού. Έτσι, κατά την έναρξη της θεραπείας στο στάδιο Ι, περίπου το 95% των ασθενών ζει περισσότερο από 5 χρόνια. Πολλοί βιώνουν πλήρη αποκατάσταση.Οι παραδοσιακές μέθοδοι δεν είναι σε θέση να παρέχουν αποτελεσματική καταπολέμηση της διαδικασίας του όγκου. Η αυτοθεραπεία καθυστερεί την επίσκεψη στο γιατρό. Συχνά τέτοιοι ασθενείς απευθύνονται σε ειδικό όταν υπάρχουν ήδη απομακρυσμένες μεταστάσεις στους λεμφαδένες. Ωστόσο, το 70% των ασθενών δεν επιβιώνει για 3 χρόνια.
Η μόνη σωστή απόφαση για έναν ασθενή με ύποπτο καρκίνο του μαστού είναι να δει έναν γιατρό όσο το δυνατόν νωρίτερα, να πραγματοποιήσει διαγνωστικά και, εάν είναι απαραίτητο, να ξεκινήσει θεραπεία σε μια ογκολογική κλινική.