माता-पिता को पता होना चाहिए कि एक छोटे बच्चे में दिखाई देने वाली अन्य संभावित त्वचा रोगों से इसे अलग करने के लिए डायथेसिस कैसा दिखता है। विसंगति का कारण अक्सर वंशानुगत प्रवृत्ति या प्रतिकूल बाहरी कारकों में होता है। रोग की प्रकृति को शिशु के शरीर में चयापचय और प्रतिरक्षात्मक प्रक्रियाओं का उल्लंघन माना जाता है।
बुनियादी परिभाषाएँ और शब्दावली। प्राथमिक प्रतिरक्षा थ्रोम्बोसाइटोपेनिया शब्द वर्तमान में अनुशंसित है। यह प्लेटलेट्स की संख्या की विशेषता है। रोग के रोगजनक तंत्र को स्पष्ट करने के लिए शास्त्रीय नामकरण में बदलाव को चुना गया था। रोग को परिभाषित करने के लिए "बैंगनी" और "अज्ञातहेतुक" शब्दों को अपर्याप्त माना जाता है, क्योंकि कुछ रोगियों में त्वचीय या श्लैष्मिक रक्तस्राव अनुपस्थित या न्यूनतम है।
वर्तमान में, रोग के रोगजनन को ऑटोइम्यून माना जाता है, जो ऑटोएंटिबॉडी और टी-लिम्फोसाइट्स द्वारा मध्यस्थता वाले प्लेटलेट्स के त्वरित विनाश और अपर्याप्त उत्पादन के कारण होता है, इसलिए वर्तमान में नाममात्र प्राथमिक प्रतिरक्षा थ्रोम्बोसाइटोपेनिया की सिफारिश की जाती है।
डायथेसिस क्या है
टुकड़ों में लाल गाल स्वास्थ्य का संकेत नहीं है, लेकिन एलर्जी की प्रतिक्रियाकिसी उत्तेजना के लिए। डायथेसिस भोजन, घरेलू रसायनों या अन्य पदार्थों के लिए रोग संबंधी प्रतिक्रियाओं के लिए बच्चे के शरीर की एक प्रवृत्ति है। बच्चे के शरीर की यह विशेषता उसे कई अन्य बीमारियों की चपेट में ले लेती है। तो, डायथेसिस बच्चे के अंगों और प्रणालियों की प्रतिक्रियाशीलता को निर्धारित करता है: नकारात्मक आंतरिक या बाहरी कारकों के संपर्क में आने पर, बच्चे को विभिन्न विकृति (एलर्जी, चयापचय संबंधी विकार, संक्रामक घाव) का अनुभव हो सकता है।
शेष कोशिका रेखाओं की संख्या सामान्य है और सामान्य या बढ़े हुए अस्थि मज्जा में मेगाकारियोसाइट्स की संख्या। मुख्य का अभाव स्पर्शसंचारी बिमारियों. कोई अंतर्निहित प्रणालीगत विकृति नहीं। रोगी जो अनायास पूर्ण छूट प्राप्त नहीं करते हैं।
ऐसे मरीज जो इलाज बंद करने के बाद भी पूरी तरह से छूट नहीं पाते हैं। स्वप्रतिपिंडों के उत्पादन के लिए अंतर्निहित कमी अज्ञात है, और आनुवंशिक और पर्यावरणीय दोनों कारकों के शामिल होने की संभावना है। यह ज्ञात नहीं है कि क्यों कुछ बच्चे एक ऑटोइम्यून बीमारी विकसित करके एक सामान्य संक्रमण पर प्रतिक्रिया करते हैं।
शुष्क डायथेसिस
त्वचा रोग एक लाल दाने की तरह दिखता है जो आमतौर पर बच्चे के पेट, गाल, जांघों और पीठ पर होता है। ड्राई डायथेसिस कई दिनों तक रहता है, और अगर बच्चे की माँ लक्षणों पर ध्यान नहीं देती है, तो बच्चे की त्वचा सूखने लगती है। एपिडर्मिस जल्दी से छीलता है, नए क्षेत्रों को प्रकट करता है, जबकि बच्चे को असुविधा और जलन महसूस होती है। ड्राई डायथेसिस का मुख्य खतरा तब प्रकट होता है जब बच्चे के शरीर पर पपड़ी फटने लगती है, जिससे संक्रमण तक पहुंच खुल जाती है। इस मामले में, बच्चे को गंभीर असुविधा और दर्द का अनुभव होगा।
स्वप्रतिपिंड भी अस्थि मज्जा में मेगाकारियोसाइट्स से बंधते हैं, जिससे मेगाकार्योसाइट परिपक्वता और प्लेटलेट उत्पादन प्रभावित होता है। इस अवधारणा के आधार पर, थ्रोम्बोपोइटिन रिसेप्टर एगोनिस्ट के साथ प्लेटलेट उत्तेजक उपचार का हाल ही में सफलतापूर्वक उपयोग किया गया है।
लक्षण और नैदानिक संकेत बहुत अलग हैं। रक्तस्राव का खतरा मुख्य चिंता है। क्लिनिकल संकेत सामान्यीकृत पुरपुरा, सहज या न्यूनतम आघात हैं, जो कभी-कभी अन्य रक्तस्रावी अभिव्यक्तियों से जुड़े होते हैं: नाक से खून आना, गैस्ट्रोइंटेस्टाइनल रक्तस्राव, हेमट्यूरिया या मेनोरेजिया। लगभग 60% मामलों में थ्रोम्बोसाइटोपेनिया की शुरुआत से 1-4 सप्ताह पहले वायरल संक्रमण का पिछला इतिहास होता है। खसरा और रूबेला टीकाकरण से जुड़े थ्रोम्बोसाइटोपेनिया का खतरा भी बढ़ जाता है।
रोग बच्चे की त्वचा पर पीले-भूरे रंग की परतदार पपड़ी के रूप में प्रकट होता है, जो बाद में लसीका के निकलने के कारण गीला होने लगता है। एक बच्चे में रोने की प्रवृत्ति शैशवावस्था और वयस्कता में होती है (रोग शिशुओं, एक वर्षीय बच्चों और किशोरों को भी प्रभावित करता है)। लाली, जो फोटो में दिखाई गई है, कुछ दिनों तक रहती है, जिसके बाद दाने वाली जगह पर सूजन और पानी से भरे फफोले दिखाई देते हैं। बाद में, फफोले फट जाते हैं, त्वचा की निचली परतों को उजागर करते हैं और पैदा करते हैं दर्द. प्रक्रिया तब तक दोहराई जाती है जब तक कि माता-पिता बच्चे को ठीक नहीं कर देते।
क्लासिक प्रस्तुति आमतौर पर सामान्यीकृत पेटीचिया और पुरपुरा की अचानक शुरुआत होती है स्वस्थ बच्चा 1 से 4 वर्ष की आयु। थ्रोम्बोसाइटोपेनिया के अन्य कारणों का पता लगाकर निदान किया जाता है। निदान करने के लिए कोई नैदानिक या विश्लेषणात्मक पैरामीटर नहीं है।
शिशुओं में खतरनाक प्रवणता क्या है
प्लेटलेट संवेदीकरण प्लेटलेट ग्लाइकोप्रोटीन के लिए स्वप्रतिपिंडों के बंधन से शुरू होता है। मुख्य रूप से प्लीहा में मैक्रोफेज या अन्य एंटीजन-प्रेजेंटिंग सेल द्वारा एंटीजन-एंटीबॉडी कॉम्प्लेक्स को लिया जाता है और फागोसिटोज किया जाता है। प्लेटलेट विनाश के लिए एक वैकल्पिक मार्ग ऑटोरिएक्टिव साइटोटॉक्सिक टी कोशिकाओं के माध्यम से होता है। यह एमनानी, शारीरिक परीक्षण, हीमोग्राम और परिधीय रक्त फैलाव पर आधारित है।
शिशुओं में डायथेसिस कैसे प्रकट होता है?
बच्चे के शरीर पर दिखाई देने वाले प्राथमिक चकत्ते कांटेदार गर्मी के समान होते हैं। हालांकि, बच्चे की त्वचा की उचित देखभाल के साथ भी, वे गायब नहीं होते हैं। दाने के बाद, वे सिर की त्वचा तक फैल जाते हैं और गनीस (पीले रंग की पपड़ीदार पपड़ी) की तरह दिखते हैं। इस प्रकार की बीमारी को रोने के रूप में परिभाषित किया गया है, यह खतरनाक है, क्योंकि प्रभावित त्वचा के माध्यम से संक्रमण बच्चे के शरीर में प्रवेश कर सकता है। नवजात शिशुओं में डायथेसिस सक्रिय रूप से चेहरे पर फैल रहा है, ठोड़ी पर, नाक के पास, होंठ, गाल, माथे पर होता है।
थ्रोम्बोसाइटोपेनिया वाले सभी रोगियों का एक विस्तृत नैदानिक इतिहास होना चाहिए, दोनों परिवार और रोगी, और अन्य हेमेटोलॉजिक विकारों या स्थितियों का पता लगाने के लिए एक पूर्ण शारीरिक परीक्षा जो थ्रोम्बोसाइटोपेनिया के लिए माध्यमिक हो सकती है।
गंभीर या आवर्तक संक्रमण का इतिहास। एक अंतर्निहित प्रणालीगत बीमारी या ऑटोइम्यून बीमारी के लक्षण। कुछ सप्ताह पहले जीवित वायरस के साथ टीकाकरण। व्यक्तिगत या परिवार के इतिहासरक्तस्राव विकार। पेटीचिया और पुरपुरा को छोड़कर शारीरिक परीक्षा आमतौर पर सामान्य होती है। यदि रक्तस्राव अन्य अंगों को प्रभावित करता है, तो स्कैन प्रभावित अंगों या प्रणालियों में एक विशिष्ट परिवर्तन दिखाएगा।
गीले होने की प्रवृत्ति के साथ एक विशिष्ट लाल दाने बच्चे के नितंबों और पैरों पर दिखाई दे सकते हैं। दाने भी एक ग्रे-गुलाबी खोल की तरह दिख सकते हैं, जिसमें छोटे तराजू होते हैं, जिसके नीचे से इचोर निकलता है। इसके अलावा, दाने कभी-कभी एक महीने या उससे बड़े बच्चे के पेट, गर्दन, छाती पर होते हैं। पैथोलॉजी का एक दुर्लभ लक्षण "भौगोलिक जीभ" नहीं है, जब अंग बहुत संवेदनशील हो जाता है और संगमरमर के रंग से ढंक जाता है (फोटो देखें)।
रक्तस्राव की विशेषताओं का मूल्यांकन किया जाना चाहिए यदि वे त्वचीय हैं, यदि वे म्यूकोसा, इसकी गंभीरता, खिंचाव और विकास के समय को प्रभावित करते हैं। रक्तस्रावी जोखिम को बढ़ाने वाली सहवर्ती स्थितियों की पहचान की जानी चाहिए। यह आमतौर पर हेपेटोसप्लेनोमेगाली या लिम्फैडेनोपैथी को संबद्ध नहीं करता है। इन निष्कर्षों की उपस्थिति अन्य निदानों जैसे कि ल्यूकेमिया या लसीका कैंसर का सुझाव देती है।
हड्डियों की असामान्यताएं और श्रवण हानि सहित जन्मजात थ्रोम्बोसाइटोपेनिया के संकेतक डिस्मॉर्फिक विशेषताओं को खारिज किया जाना चाहिए। एक नकारात्मक परिणाम बीमारी से इंकार नहीं करता है। इसके अलावा, थ्रोम्बोपोइटिन का निर्धारण, सामान्य या थोड़ा ऊंचा, क्रॉस-लिंक्ड प्लेटलेट्स की संख्या का अध्ययन और प्लेटलेट के जीवित रहने का अध्ययन बहुत कम उपयोग का है।
मुख पर
नवनिर्मित माताओं को चिंता होती है जब बच्चे का चेहरा लाल पपड़ी से ढका होता है, जो कुछ मामलों में गीला होने लगता है। बच्चा अपने हाथों से गले की जगह को रगड़ता है और कंघी करता है, जिसके परिणामस्वरूप संक्रमण अक्सर होता है। चेहरे पर शिशुओं में डायथेसिस का कारण छोटे बच्चों के अपूर्ण पाचन तंत्र में निहित है: एंजाइम अभी तक सही मात्रा में जारी नहीं हुए हैं, इसलिए वे शरीर में प्रवेश करने वाले भारी प्रोटीन का सामना करने में सक्षम नहीं हैं।
अस्थि मज्जा परीक्षा लाल रक्त कोशिकाओं के सामान्य स्तर और मेगाकारियोसाइट्स की सामान्य या बढ़ी हुई संख्या के साथ ग्रैन्यूलोसाइट्स दिखाती है। प्लेटलेट टर्नओवर बढ़ने के कारण उनमें से कुछ अपरिपक्व हो सकते हैं। एल्गोरिथम 1 थ्रोम्बोपेनिक पुरपुरा के निदान का मार्गदर्शन करता है।
पारंपरिक चिकित्सा की मदद
जन्मजात सिंड्रोम: थ्रोम्बोसाइटोपेनिया सिंड्रोम, थ्रोम्बोसाइटोपेनिया और रेडियम के बिना थ्रोम्बोसाइटोपेनिया एरिथ्रोसाइट्स और ल्यूकोसाइट्स के संश्लेषण में गड़बड़ी पैदा किए बिना प्लेटलेट्स के गठन में हस्तक्षेप करते हैं। बीमार बच्चे जो प्लेटलेट्स के गैर-प्रतिरक्षा विनाश में वृद्धि को जोड़ते हैं, अक्सर गंभीर प्रणालीगत रोग जैसे हेमोलिटिक यूरीमिक सिंड्रोम, प्रसारित इंट्रावास्कुलर जमावट।
आंतों की दीवारों के माध्यम से अविभाजित पदार्थ तुरंत रक्त में भेजे जाते हैं, और प्रतिरक्षा प्रणाली एंटीबॉडी के उत्पादन को शुरू करते हुए, रक्त में प्रोटीन के प्रति आक्रामक रूप से प्रतिक्रिया करती है। वे प्रोटीन संरचनाओं के साथ बच्चे की त्वचा पर एलर्जी की लाली बनाते हैं। बाल डायथेसिस चेहरे पर कैसा दिखता है? यह रोग या तो सूखी पपड़ी के रूप में प्रकट होता है या रोते हुए लाल धब्बों जैसा दिखता है (बाद वाले मामले में, प्लाज्मा उनसे निकलता है)।
यदि थ्रोम्बोसाइटोपेनिया एनीमिया या ल्यूकोपेनिया के साथ है, तो रोग के अन्य कारणों, जैसे कि तीव्र ल्यूकेमिया या अप्लास्टिक एनीमिया को बाहर रखा जाना चाहिए। पृथक स्प्लेनोमेगाली को हेपेटोपैथी या पोर्टल शिरा घनास्त्रता के कारण हाइपरस्प्लेनिज़्म की संभावना का सुझाव देना चाहिए।
कम प्लेटलेट काउंट वाले युवा पुरुषों में, विस्कॉट-एल्ड्रिच सिंड्रोम का संदेह होता है, विशेष रूप से उन लोगों में जिनका एक्जिमा और बार-बार संक्रमण का इतिहास रहा हो। उपचार का लक्ष्य नैदानिक महत्व के साथ रक्तस्राव को उलटना और रोकना है। हेमोरेजिक अभिव्यक्तियों और संकेतकों या जोखिम कारकों के आधार पर गंभीरता का नैदानिक मूल्यांकन प्रस्तावित है, जो प्लेटलेट काउंट के साथ मिलकर एक विशिष्ट चिकित्सीय सिफारिश निर्धारित करता है।
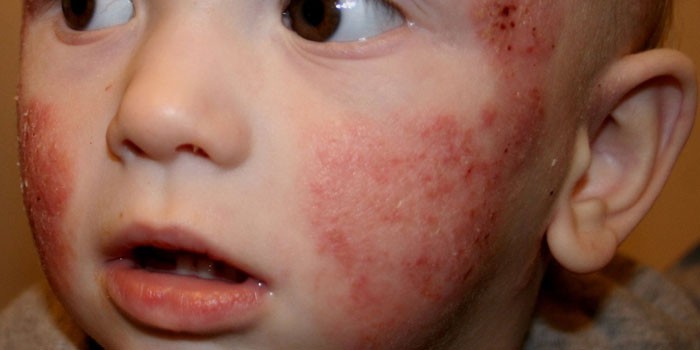
गालों पर
बाल रोग विशेषज्ञ माता-पिता को सलाह देते हैं कि वे बच्चे के गालों पर दाने जैसे लक्षण को नजरअंदाज न करें, बल्कि बच्चे को जल्द से जल्द डॉक्टर को दिखाएं। हल्के हाइपरिमिया पूरे शरीर में चकत्ते में विकसित हो सकते हैं। गालों पर शिशुओं में डायथेसिस को ठीक करने के लिए, वे पहले पैथोलॉजी की प्रकृति का पता लगाते हैं, जिसके लिए बच्चे की सावधानीपूर्वक जांच की जाती है। बचपन के एक्जिमा (एटोपिक डर्मेटाइटिस) से डायथेसिस को अलग करना महत्वपूर्ण है, जिससे निपटना बहुत कठिन है।
सब कुछ समय पर होना चाहिए
उपचार का लक्ष्य रोगी को नैदानिक जोखिम पर रक्तस्राव को रोकना और रोकना है, न कि प्लेटलेट काउंट को सामान्य मूल्यों में सही करना। कम से कम उपचार संबंधी विषाक्तता के साथ जीवन की गुणवत्ता में सुधार के लिए स्पर्शोन्मुख रोगियों या मध्यम प्लेटलेट्स वाले अनावश्यक, संभावित विषाक्त उपचारों से बचने पर वर्तमान ध्यान केंद्रित है।
गंभीरता के नैदानिक मूल्यांकन के लिए मानदंड। कई कारकों को ध्यान में रखते हुए चिकित्सीय निर्णय लिए जाने चाहिए। केवल प्लेटलेट काउंट्स पर आधारित सिफारिशें अत्यधिक विवादास्पद हैं। रक्तस्रावी अभिव्यक्तियों और संकेतकों या जोखिम कारकों के संदर्भ में गंभीरता का नैदानिक मूल्यांकन सुझाया गया है, जिनकी उपस्थिति प्रमुख रक्तस्राव के जोखिम को बढ़ाती है, मुख्य रूप से इंट्राक्रैनियल रक्तस्राव।
पैरों पर या बच्चे के शरीर के किसी अन्य क्षेत्र में स्थानीय बीमारी उस भोजन पर ध्यान देने का एक गंभीर कारण है जो माँ खिलाते समय खाती है बच्चा, या बेटा / बेटी खुद खाते हैं। शिशुओं में पैरों पर डायथेसिस गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की संवेदनशीलता और विशेषताओं के कारण होता है, जबकि कुछ मामलों में शरीर में प्रवेश करने वाले एलर्जेन की बहुत कम मात्रा भी पैथोलॉजी के विकास का कारण बन सकती है। अक्सर, माता-पिता द्वारा डायथेसिस को गंभीरता से नहीं लिया जाता है, हालांकि रोग अपने आप दूर नहीं होगा और न्यूरोडर्माेटाइटिस, एक्जिमा आदि में विकसित हो सकता है।
त्वचा क्लिनिक: त्वचा पर इकोमोसिस, पेटेचिया और मौखिक श्लेष्मा में बहुत दुर्लभ। सक्रिय रक्तस्राव: एपिस्टेक्सिस के लिए टैम्पोनैड, हेमट्यूरिया, मैक्रोस्कोपिक डाइजेस्टिव हेमरेज, मेनोरेजिया, महत्वपूर्ण मसूड़े की सूजन, सटीक आरबीसी ट्रांसफ्यूजन के जोखिम के साथ किसी भी रक्तस्राव की आवश्यकता होती है।
रक्तस्रावी जोखिम कारक: हेमट्यूरिया, दर्दनाक मस्तिष्क की चोट, पिछला मल्टीट्रॉमा, 7-10 दिन पहले तक एंटीप्लेटलेट एजेंटों के साथ उपचार, रक्तस्रावी प्रवणता। स्पर्शोन्मुख रोगियों या मध्यम प्लेटलेट ड्रॉप्स वाले अनावश्यक, संभावित विषाक्त उपचारों से बचें और न्यूनतम चिकित्सा-संबंधित विषाक्तता के साथ जीवन की पर्याप्त गुणवत्ता प्राप्त करें।
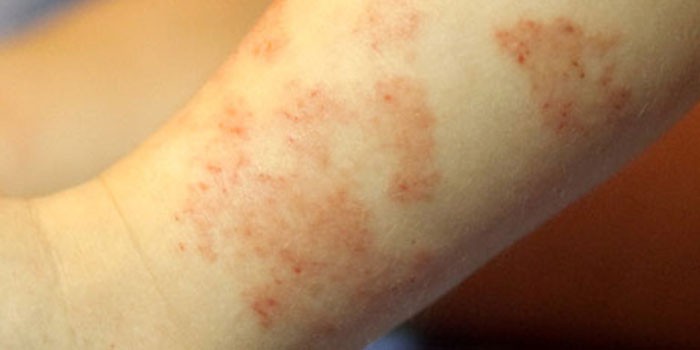
पोप पर
हर दूसरे बच्चे को त्वचा में जलन होती है, जो अक्सर नितंबों पर होती है। इस घटना को गलत तरीके से डायथेसिस कहा जाता है, हालांकि वास्तव में एलर्जी जिल्द की सूजन खुद को प्रकट करती है, जो "वयस्क" जीवन (कुछ भोजन, घरेलू रसायनों, आदि) के परेशान कारकों से निपटने के लिए बच्चे के शरीर की अक्षमता को इंगित करती है। वंशानुगत कारकों के कारण अक्सर शिशुओं में पुजारी पर झुकाव होता है। इसलिए, यदि माता-पिता में से किसी एक को एलर्जी की बीमारी है, तो बच्चे को इस विकृति से पीड़ित होने की उच्च संभावना है।
सक्रिय रक्तस्राव वाले रोगी। रक्तस्रावी जोखिम कारक। मनोवैज्ञानिक समस्याओं वाले परिवारों या दूर के चिकित्सा केंद्र के पते वाले बच्चों में प्रवेश पर विचार किया जाना चाहिए। दूषित: एसिटाइलसैलिसिलिक एसिड और इसके डेरिवेटिव का उपयोग। सावधानी बरती जानी चाहिए और यदि आवश्यक हो तो केवल दवाओं का उपयोग किया जाना चाहिए जो प्लेटलेट एकत्रीकरण को प्रभावित कर सकते हैं।
जटिल संपीड़न वाले जहाजों में इंट्रामस्क्युलर इंजेक्शन और संवहनी पंचर से बचें। खेल: खेल गतिविधियों पर प्रतिबंध नैदानिक और चोट के जोखिम के अनुसार दर्शाए जाएंगे। एक उपयुक्त चिकित्सीय दृष्टिकोण के लिए, एक नैदानिक और जैविक डेटासेट का मूल्यांकन करने की आवश्यकता है। एल्गोरिथ्म 2 नैदानिक प्रस्तुति, प्लेटलेट काउंट और रक्तस्रावी जोखिम कारकों के आधार पर सबसे उपयुक्त उपचार विकल्प दिखाता है।
लाल धब्बे की तरह दिखने वाले बट पर जलन निम्न की प्रतिक्रिया हो सकती है:
- पूरक खाद्य पदार्थों (मां के दूध के कृत्रिम विकल्प) या नर्सिंग मां के आहार से कुछ उत्पाद;
- बच्चों की चीजों को धोने का मतलब;
- लंगोट;
- कॉस्मेटिक उपकरणबच्चे के लिए;
- कपड़े;
- धूल/ऊन, आदि
शिशुओं में खतरनाक प्रवणता क्या है
मुख्य कारक जो उन माता-पिता को चिंतित करता है जिनके बच्चे में अधिक विकृति है, शरीर पर कंघी के घावों के माध्यम से एक द्वितीयक संक्रमण के अनुबंध की संभावना है। बैक्टीरिया और वायरस जैसे स्टेफिलोकोकी या बी-हेमोलिटिक स्ट्रेप्टोकोकी प्रभावित त्वचा में प्रवेश कर सकते हैं, अन्य बीमारियों के विकास को उत्तेजित कर सकते हैं। इसके अलावा डायथेसिस का खतरा क्या है? अनुपचारित विकृति की पृष्ठभूमि के खिलाफ, कभी-कभी अधिक गंभीर त्वचा रोग होते हैं - एटोपिक जिल्द की सूजन, एक्जिमा, दाद, आदि।
महत्वपूर्ण जोखिम वाली आपातकालीन स्थितियों और विशेष जोखिम वाली स्थितियों का उपचार। केंद्रीय तंत्रिका तंत्र के रक्तस्राव या रोगी के जीवन को खतरे में डालने वाले अन्य रक्तस्रावों के साथ जीवन जोखिम की स्थितियों में, इसे लगातार लागू करने की सिफारिश की जाती है।
सबसे खतरनाक खाद्य पदार्थ: गाय का दूध और अंडे
प्रतिक्रिया के अनुसार तत्काल स्प्लेनेक्टोमी की आवश्यकता का आकलन किया जाएगा। नैदानिक अभिव्यक्तियों और रोग के जोखिमों के बारे में रोगी शिक्षा मौलिक है। उपचार रोग के प्राकृतिक इतिहास को बदलने के लिए प्रकट नहीं होता है। हालांकि, अन्य अध्ययनों में इन आंकड़ों की पुष्टि नहीं हुई है।
एलर्जी से ग्रस्त बच्चे का शरीर चेचक के टीकाकरण के लिए पर्याप्त रूप से प्रतिक्रिया नहीं दे सकता है, जिसे नियमित टीकाकरण से पहले माना जाना चाहिए। पैथोलॉजी के कैटरल रूप वाले कुछ बच्चों को केराटोकोनस का खतरा होता है, जो पलकों की जलन से शुरू हो सकता है। डायथेसिस वाले बच्चे लगातार तीव्र श्वसन संक्रमण, सार्स और अन्य श्वसन रोगों से ग्रस्त होते हैं।
वर्तमान में, कोई नैदानिक या प्रयोगशाला पैरामीटर नहीं हैं, जो निदान के समय हमें निश्चितता के साथ भविष्यवाणी करने की अनुमति देते हैं कि विकास क्या होगा। स्थिर प्लेटलेट काउंट वाले रोगियों का अनुवर्ती जिन्हें उपचार की आवश्यकता नहीं है। आमतौर पर, पहले महीने के लिए हर 2 हफ्ते में और 6 महीने तक हर महीने ब्लड काउंट की जांच की जाती है। इसके बाद हर 3-6 महीने में रक्त की मात्रा।
स्क्रीनिंग के लिए रोगी और अभिभावक शिक्षा। एक ऑपरेशन या एक आक्रामक प्रक्रिया की तैयारी। अन्य ऑटोइम्यून बीमारियों की संभावना के लिए देखें। सक्रिय उपचार की आवश्यकता वाले रोगियों की निगरानी करें। चिकित्सीय विधि के अनुसार, संभावित विषाक्तता के लिए तत्काल और देर से दोनों तरह के परीक्षण किए जाएंगे।
एक बच्चे में डायथेसिस के लक्षण
बच्चों में डायथेसिस के प्राथमिक लक्षण डायपर दाने, त्वचा पर लाली की लगातार उपस्थिति हैं। बाद में, बच्चे की खोपड़ी में पीली पपड़ी बन सकती है। डायपर दाने और दाने कभी-कभी चेहरे पर, कानों के पीछे, कमर और बगल में दिखाई देते हैं और इनसे छुटकारा पाना मुश्किल होता है। बच्चों में पैथोलॉजी अक्सर जलन की तरह दिखती है जिसे शरीर के किसी भी हिस्से में स्थानीयकृत किया जा सकता है। बच्चा खुद पीला, यहां तक कि पेस्टी भी दिखता है। शिशुओं में डायथेसिस के अन्य लक्षण:
विचार का एक महत्वपूर्ण पहलू रोगी के जीवन की गुणवत्ता होना चाहिए। वे यह निर्धारित करने में मदद करते हैं कि क्या जांच और आक्रामक उपचार रोगी के लिए रोग से भी बदतर है। हमारे परिवेश में, इस पद्धति को शामिल किया जाना चाहिए क्योंकि यह दक्षता और दक्षता का एक अच्छा उपाय है उपयुक्त विकल्पइलाज।
प्राथमिक देखभाल बाल रोग विशेषज्ञ की भूमिका। प्राथमिक स्वास्थ्य देखभाल में बाल रोग विशेषज्ञ की भूमिका बैंगनी रंग वाले बच्चे के सामने यह निर्धारित करने में आवश्यक है कि कौन से मामले एक गंभीर कारण बनते हैं जिसके लिए तत्काल अस्पताल में भर्ती होने की आवश्यकता होती है। यह मूल्यांकन करने के लिए, तंत्र को जानना महत्वपूर्ण है और बार-बार होने वाली बीमारियाँजो इन परिणामों का कारण बनता है।
- एक तरल स्थिरता का लगातार मल;
- शरीर के वजन में असमान वृद्धि;
- शरीर पर भूरे या पीले रंग की पपड़ी का गठन;
- पेटदर्द;
- स्टामाटाइटिस, ब्लेफेराइटिस या नेत्रश्लेष्मलाशोथ, जो एक प्राथमिक बीमारी की पृष्ठभूमि के खिलाफ विकसित होते हैं;
- एलर्जी रिनिथिस। खाँसी।

एलर्जी डायथेसिस
बच्चों में एक्सयूडेटिव-कैटरल डायथेसिस को लगातार एलर्जी प्रतिक्रियाओं और विभिन्न संक्रमणों से उत्पादक रूप से लड़ने में शरीर की अक्षमता की विशेषता है। इस प्रकार का डायथेसिस 1-6 महीने की उम्र में प्रकट होता है। इस मामले में, बीमारी का प्रकोप 1 से 3 साल तक रहता है, और उसके बाद वे अपने आप गायब हो जाते हैं। एक्सयूडेटिव प्रकार की विशेषता निम्नलिखित लक्षणों से होती है:
- बच्चे की चंचलता, चिड़चिड़ापन;
- शरीर के तापमान में वृद्धि;
- गंभीर खुजली;
- भूख की कमी;
- उन क्षेत्रों में चकत्ते और डायपर दाने की उपस्थिति जहां सिलवटें होती हैं;
- गालों पर जलन का गठन, जो लाल रंग की मुहरों की तरह दिखता है;
- अधिक वजन वाला बच्चा।
न्यूरो-गठिया
इस प्रकार की बीमारी का कारण आनुवंशिकता है। तंत्रिका-गठिया प्रवणता बच्चों में, एक नियम के रूप में, में प्रकट होती है पूर्वस्कूली उम्रजबकि यह देखने में एलर्जिक नहीं लगता है, इसलिए इसे पहचानना ज्यादा मुश्किल होता है। विशेषता लक्षण जो तंत्रिका गठिया डायथेसिस को अलग करते हैं वे हैं:
- शरीर में वसा के लिए बच्चे का स्थान, मोटापे तक;
- उच्च रक्तचाप, मधुमेह प्रकार मधुमेह, गठिया की प्रवृत्ति;
- धमनीकाठिन्य के लिए भेद्यता, जोड़ों की सूजन;
- घुटनों में दर्द, पीठ;
- रात का भय, हकलाना;
- एन्यूरिसिस;
- कभी-कभी उल्टी होना।
रक्तस्रावी प्रवणता
यह उस विकृति का नाम है जिसमें संचार प्रणाली पीड़ित होती है, जो सहज रक्तस्राव के साथ होती है। निम्नलिखित संकेतों से बच्चों और वयस्कों में हेमोरेजिक डायथेसिस निर्धारित करना संभव है:
- ऊतकों या अंग गुहाओं में रक्तस्राव;
- खराब रक्त का थक्का;
- संवहनी पारगम्यता का उल्लंघन।
लसीका-हाइपोप्लास्टिक
पैथोलॉजी बच्चे के शरीर में एलर्जी / संक्रामक रोगों की प्रवृत्ति के रूप में प्रकट होती है। इसके अलावा, बच्चों में लसीका-हाइपोप्लास्टिक डायथेसिस की विशेषता है:
- बच्चे की अनुपातहीन काया;
- बच्चे के शरीर का वजन बढ़ना
- प्रतिरक्षा में कमी;
- लिम्फ नोड्स के रोगों का विकास (सबमांडिबुलर लगातार बढ़े हुए);
- पुरानी नाक की भीड़;
- बच्चे की निष्क्रियता।
वयस्कों में डायथेसिस कैसा दिखता है?
वयस्कों में रोग का सबसे आम कारण तंत्रिका अधिभार है। बार-बार तनाव त्वचा पर लाल चकत्ते और गंभीर खुजली को भड़काता है। वयस्कों में डायथेसिस के क्लासिक लक्षण इस तरह दिखते हैं:
- त्वचा की लाली;
- रक्त वाहिकाओं का अतिप्रवाह;
- सूजन;
- त्वचा का छिलना;
- खुजली मध्यम या गंभीर है;
- एपिडर्मिस का सूखापन।

अगर डायथेसिस दिखाई दे तो क्या करें
हाइपोएलर्जेनिक और संतुलित आहार का अनुपालन एक ऐसी चीज है जिसके बिना डायथेसिस की रोकथाम और उपचार बेकार होगा। गर्भ और स्तनपान के दौरान, एक महिला को एक निश्चित आहार का पालन करना चाहिए, जिसमें हल्के हाइपोएलर्जेनिक खाद्य पदार्थों का सेवन शामिल है। प्रतिरक्षा प्रणाली और पाचन तंत्र की अपरिपक्वता के कारण, उसका शरीर पैथोलॉजिकल प्रतिक्रियाओं के प्रति संवेदनशील होता है। इसलिए, बच्चे को बीमारी से बचाने के लिए, आपको उसे सभी आवश्यक तत्व और पदार्थ प्रदान करने होंगे।
शिशुओं में पैथोलॉजी के इलाज के लिए कुछ तरीके हैं, इसलिए डॉ। कोमारोव्स्की रोग की रोकथाम का ध्यान रखने की सलाह देते हैं, जो बहुत महत्वपूर्ण भूमिका निभाता है। ऐसे में बच्चे के स्वास्थ्य की जिम्मेदारी मां पर होती है। भ्रूण के विकास के दौरान, बच्चे अक्सर विटामिन की कमी विकसित करते हैं, जिसके परिणामस्वरूप एलर्जी की प्रवृत्ति विकसित होती है। इसके अलावा, गर्भावस्था के दौरान मां की बुरी आदतों और नशीली दवाओं के उपचार के नकारात्मक परिणाम होते हैं।
उन्नत डायथेसिस वाले एक छोटे बच्चे को एक दीर्घकालिक जटिल उपचार निर्धारित किया जाता है, जिसका उद्देश्य पैथोलॉजी की ऐसी जटिलताओं को रोकना है जैसे एक्जिमा, सेबरेरिक डार्माटाइटिस, त्वचा संक्रमण। थेरेपी में लेना शामिल हो सकता है:
- एंटीथिस्टेमाइंस (सुप्रास्टिन, फेनिस्टिल);
- इम्यूनोस्टिम्युलेटिंग एजेंट (इम्यूनल, वीफरॉन);
- शर्बत (स्मेक्टा, एंटरोसगेल);
- शामक (पंतोगम, नोटा, ग्लाइसिन);
- एंजाइम (फेस्टल, क्रेओन);
- घाव भरने वाले मलहम / जैल / क्रीम (पैन्थेनॉल, हेपिडर्म);
- प्रोबायोटिक्स।
डायथेसिस कितने समय तक रहता है
पैथोलॉजी कब गुजरेगी, इसका ठीक-ठीक अनुमान लगाना असंभव है: प्रत्येक बच्चे की अपनी विशेषताएं होती हैं और बीमारी के लिए अलग तरह से प्रतिक्रिया करता है। बच्चों में डायथेसिस शायद ही कभी जल्दी खत्म होता है, आमतौर पर कई हफ्तों या महीनों तक चलता रहता है। साथ ही, माता-पिता को ऐसी समस्या को नज़रअंदाज़ नहीं करना चाहिए जो अपने आप दूर नहीं होगी और अधिक गंभीर बीमारी में विकसित हो सकती है। यदि किसी एलर्जी की प्रतिक्रिया के लक्षण पाए जाते हैं, तो बच्चे को एक डॉक्टर को दिखाना अनिवार्य है जो पैथोलॉजी की प्रकृति और गंभीरता का निर्धारण करेगा।
बच्चों के डायथेसिस का फोटो
वीडियो: एक बच्चे में डायथेसिस कैसे प्रकट होता है
आधुनिक समाज में, अधिकांश लोगों के लिए डायथेसिस की अवधारणा जिनके पास चिकित्सा शिक्षा नहीं है या दवा का मामूली ज्ञान नवजात शिशुओं में लाल रंग के चेहरे पर दाने के रूप में प्रकट होता है।
वास्तव में, बाह्य रूप से डायथेसिस में ऐसे लक्षण होते हैं
बच्चे की त्वचा पर ये लाल अभिव्यक्तियाँ युवा माता-पिता के लिए कितनी चिंताएँ और अनुभव करती हैं, बच्चे को असुविधा का अनुभव होता है और असहजताऔर डायथेसिस के संकेतों को चुभती आँखों से छिपाया नहीं जा सकता। और यद्यपि नवजात शिशुओं में, विशेष रूप से चेहरे पर, एक बहुत ही सामान्य घटना है, माताएँ लगातार सोच रही हैं कि बच्चे के लिए कौन सा उपचार सबसे उपयुक्त और प्रभावी है? इस प्रश्न का उत्तर देने के लिए, डायथेसिस शब्द को समझना आवश्यक है।
डायथेसिस क्या है?
युवा माता-पिता के लेक्सिकॉन में दृढ़ता से बसने के बाद, "डायथेसिस" की अवधारणा में ग्रीक जड़ें हैं, रूसी में अनुवादित इस शब्द का अर्थ है "झुकाव" या "पूर्वाग्रह"। आधुनिक चिकित्सा में, "डायथेसिस" का निदान मौजूद नहीं है, क्योंकि यह एक स्वतंत्र बीमारी नहीं है, इसे विभिन्न एलर्जी के लिए बच्चे की वंशानुगत विशेषता माना जाता है। इसे और अधिक स्पष्ट करने के लिए, डायथेसिस बच्चे के शरीर की एक प्रवृत्ति है, जो त्वचा और श्लेष्म झिल्ली पर एलर्जी के रूप में प्रकट होती है। इन अभिव्यक्तियों की उपरोक्त प्रवृत्ति एक या दूसरे तरीके से एलर्जी रोगों के विकास में योगदान कर सकती है। यदि बच्चे के रिश्तेदार एलर्जी संबंधी बीमारियों से पीड़ित हैं, तो शिशुओं में डायथेसिस के लक्षणों की अभिव्यक्तियों पर विशेष ध्यान दिया जाना चाहिए। लेकिन एक भी मेडिकल डिक्शनरी और एनसाइक्लोपीडिया में मेडिकल शब्द "डायथेसिस" नहीं है, क्योंकि यह कोई बीमारी नहीं है, बल्कि बीमारी के लिए केवल एक प्रवृत्ति है।

प्रत्येक बच्चे की प्रवृत्ति कई कारकों पर निर्भर करती है, जिनमें शामिल हैं:
- मानसिक विकास
- बच्चे में बीमारियों की आवृत्ति
- शारीरिक विकास
- वंशागति
- बच्चे के निवास स्थान में पारिस्थितिकी
- गर्भावस्था के दौरान मां की जीवनशैली
- माता-पिता की देखभाल का स्तर
- नींद की अवधि और ताजी हवा में चलता है
- बच्चे द्वारा नियमित रूप से उपयोग की जाने वाली दवाएं
- बाल पोषण और कई अन्य कारक
सशर्त रूप से, उपरोक्त कारकों को वंशानुगत में विभाजित किया जाता है, जो शुरू में बच्चे में आनुवंशिक स्तर पर और बाहरी रूप से निर्धारित होते हैं, जो आनुवंशिक लोगों पर बिल्कुल निर्भर नहीं होते हैं। फोटो में शिशुओं में डायथेसिस का एक अच्छा उदाहरण देखा जा सकता है।
डायथेसिस के लक्षण
सबसे अधिक बार, जीवन के पहले महीने से शुरू होने वाले शिशुओं में डायथेसिस देखा जाता है, चेहरे पर चकत्ते, छीलने और त्वचा की लालिमा के रूप में। इसके अलावा, सूजन का केंद्र नितंबों, हाथों और पैरों पर स्थित हो सकता है, खोपड़ी घने पपड़ी से ढकी होती है पीला रंग. ये सभी चकत्ते गंभीर खुजली के साथ होते हैं, और यदि बच्चा क्षतिग्रस्त क्षेत्रों को कंघी करने का प्रबंधन करता है, तो घाव बन सकते हैं, जो पपड़ी से ढके होते हैं। डायथेसिस के लक्षणों के प्रकट होने के दौरान, स्वच्छता की विशेष रूप से सावधानीपूर्वक निगरानी की जानी चाहिए ताकि संक्रमण बच्चे द्वारा कंघी किए गए घावों में न जाए।

डायथेसिस के प्रकारों की सूची:
प्रत्येक शिशु के शरीर की विशेषताएं और वंशानुगत और बाहरी कारकों के प्रभाव से नवजात शिशुओं में डायथेसिस को कई प्रकारों में विभाजित करना संभव हो जाता है, लेकिन मुख्य अभी भी केवल 3 हैं:
- एलर्जी, इस प्रकार के एक्सयूडेटिव-कैटरल के लिए एक अधिक जटिल नाम, बच्चे के शरीर की एलर्जी संबंधी बीमारियों की पूर्वसूचना पर निर्भर करता है, जिसके दौरान हिस्टामाइन, सेराटोमाइन के प्रति संवेदनशीलता बढ़ जाती है
- न्यूरो-गठिया - इसका तात्पर्य नवजात शिशु के मोटापे, मधुमेह मेलेटस जैसी बीमारियों से है, बच्चे के तंत्रिका तंत्र की बढ़ी हुई उत्तेजना इन बीमारियों को भड़काने में सक्षम है।
- लसीका-हाइपोप्लास्टिक डायथेसिस संक्रामक रोगों के लिए एक प्रवृत्ति के कारण हो सकता है, जिसके दौरान लिम्फ नोड्स विकृत और बढ़े हुए होते हैं और रक्त में लिम्फोसाइटों का स्तर आदर्श से अधिक होता है।
यह एक बार फिर से जोर देने योग्य है कि डायथेसिस अपने आप में कोई बीमारी नहीं है और यह डायथेसिस नहीं है जिसका इलाज किया जाना चाहिए, बल्कि एक ऐसी बीमारी है जिसकी ओर बच्चे की प्रवृत्ति होती है। यही है, मुख्य बात यह है कि बीमारी के कारणों को निर्धारित करना है, तभी उपचार में सफलता सुनिश्चित की जाती है।
मुख्य बात यह है कि बीमारियों के कारणों में अंतर का पता लगाना, जिसकी प्रवृत्ति ऊपर वर्णित की गई थी।
एलर्जी जिल्द की सूजन
शिशुओं की सबसे आम बीमारी एलर्जी डार्माटाइटिस माना जाता है। शिशुओं में डायथेसिस मुख्य रूप से इसके साथ जुड़ा हुआ है, क्योंकि इसके मुख्य लक्षण दाने, लाल धब्बे और घावों के रूप में बच्चे की त्वचा को नुकसान पहुंचाते हैं। शिशु के सभी त्वचा के घाव शरीर की आंतरिक स्थिति का प्रकटीकरण हैं, न कि त्वचा रोग। एक नवजात शिशु का शरीर अभी भी माँ के दूध के साथ शरीर में प्रवेश करने वाले कई पदार्थों से परिचित नहीं है या बिल्कुल भी परिचित नहीं है। ये घटक बच्चे के शरीर में तुरंत अवशोषित नहीं हो सकते हैं, और एंटीबॉडी के उत्पादन को भड़काते हैं और परिणामस्वरूप, दाने का कारण बनते हैं।

स्तनपान के दौरान कुछ रसायनों (पाउडर, इत्र, साबुन) के साथ माँ का संपर्क भी एलर्जी के दाने का कारण बन सकता है।
किसी भी मामले में, दाने का कारण एलर्जी (बाहरी और आंतरिक) के साथ बच्चे का संपर्क है। इस मामले में डॉक्टर एलर्जी डार्माटाइटिस के कारण को खत्म नहीं कर सकता है, लेकिन केवल एलर्जेन की पहचान करने में मदद करेगा। बहुत कारण को खत्म करें, यानी एलर्जी से संपर्क करें, केवल माता-पिता ही ऐसा कर सकते हैं।
बच्चे को एलर्जिक डर्मेटाइटिस से कैसे बचाएं?
ऐसे तीन तरीके हैं जिनसे एलर्जी शरीर में प्रवेश कर सकती है:
- खाना
- संपर्क
- श्वसन
इन प्रकारों के अनुसार, भोजन, श्वसन और संपर्क एलर्जी भी प्रतिष्ठित हैं। केवल एक डॉक्टर किसी भी एलर्जेन के लिए शरीर की सकारात्मक प्रतिक्रिया की उपस्थिति को निर्धारित करने में मदद करेगा, और चेहरे सहित नवजात शिशुओं में चकत्ते के लिए उपचार निर्धारित करेगा, जिसे कई माता-पिता डायथेसिस मानते हैं।
- धीरे-धीरे पूरक खाद्य पदार्थ पेश करें
- उन खाद्य पदार्थों को कम करें जो एलर्जी के स्रोत के रूप में काम कर सकते हैं

संपर्क एलर्जी से बचने के लिए:
- बच्चे के कपड़े सिंथेटिक नहीं होने चाहिए, बिना पूर्व धोए कपड़े न पहनें।
- रसायनों के साथ बच्चे के संपर्क से बचने की कोशिश करें (चीजों को बेबी डिटर्जेंट से धोएं जिसमें एलर्जी न हो)
- उच्च तापमान के प्रभाव में एलर्जी को नष्ट करने के लिए बच्चे की चीजों को सावधानीपूर्वक इस्त्री किया जाना चाहिए।
- अपने बच्चे को नहलाने के लिए उबले हुए या छने हुए पानी का उपयोग करें
श्वसन एलर्जी को बाहर करने के लिए:
- घर में तेज गंध वाले एरोसोल का प्रयोग न करें
एलर्जी जिल्द की सूजन एक अस्थायी घटना है और यह ध्यान देने योग्य है कि एलर्जी की अभिव्यक्ति गायब हो जाएगी क्योंकि बच्चे की प्रतिरक्षा विकसित होती है, उसके शरीर के कार्यों में सुधार होता है, और माता-पिता बच्चे के विकास और विकास के लिए सामान्य परिस्थितियों का आयोजन करते हैं।





