डायथिसिस कसा दिसतो हे पालकांना माहित असले पाहिजे जेणेकरुन ते इतर संभाव्य त्वचेच्या रोगांपासून वेगळे करण्यासाठी लहान मूल. विसंगतीचे कारण बहुधा अनुवांशिक पूर्वस्थिती किंवा प्रतिकूल बाह्य घटकांमध्ये असते. रोगाचे स्वरूप बाळाच्या शरीरात चयापचय आणि रोगप्रतिकारक प्रक्रियांचे उल्लंघन मानले जाते.
मूलभूत व्याख्या आणि शब्दावली. सध्या शिफारस केलेली संज्ञा प्राथमिक रोगप्रतिकारक थ्रोम्बोसाइटोपेनिया आहे. हे प्लेटलेट्सच्या संख्येद्वारे दर्शविले जाते. रोगाची रोगजनक यंत्रणा स्पष्ट करण्यासाठी शास्त्रीय नामकरणातील बदल निवडला गेला. "जांभळा" आणि "इडिओपॅथिक" या शब्दांचा रोग परिभाषित करण्यासाठी अपुरा मानला जातो कारण काही रुग्णांमध्ये त्वचेचा किंवा श्लेष्मल त्वचेचा रक्तस्त्राव होत नाही.
या रोगाचा रोगजनन सध्या स्वयंप्रतिकार मानला जातो, जो ऑटोअँटीबॉडीज आणि टी लिम्फोसाइट्सच्या मध्यस्थीने प्रवेगक नाश आणि प्लेटलेट्सच्या अपर्याप्त उत्पादनामुळे होतो, म्हणून सध्या नाममात्र प्राथमिक रोगप्रतिकारक थ्रोम्बोसाइटोपेनियाची शिफारस केली जाते.
डायथिसिस म्हणजे काय
बाळामध्ये लाल गाल हे आरोग्याचे लक्षण नाही, परंतु ऍलर्जी प्रतिक्रियाएक किंवा दुसर्या उत्तेजनासाठी. डायथेसिस हे अन्न, घरगुती रसायने किंवा इतर पदार्थांवरील पॅथॉलॉजिकल प्रतिक्रियांसाठी मुलाच्या शरीराची पूर्वस्थिती आहे. मुलाच्या शरीराचे हे वैशिष्ट्य त्याला इतर अनेक रोगांना बळी पडते. अशा प्रकारे, डायथेसिस बाळाच्या अवयवांची आणि प्रणालींची प्रतिक्रिया निश्चित करते: जेव्हा नकारात्मक अंतर्गत किंवा बाह्य घटकांच्या संपर्कात येते तेव्हा बाळाला विविध पॅथॉलॉजीज (ऍलर्जी, चयापचय विकार, संसर्गजन्य जखम) विकसित होऊ शकतात.
उर्वरित सेल लाईन्सची संख्या सामान्य आहे आणि सामान्य किंवा वाढलेल्या अस्थिमज्जामध्ये मेगाकेरियोसाइट्सची संख्या आहे. मूलभूत अभाव संसर्गजन्य रोग. अंतर्निहित प्रणालीगत पॅथॉलॉजीची अनुपस्थिती. ज्या रुग्णांना उत्स्फूर्तपणे पूर्ण माफी मिळत नाही.
जे रुग्ण उपचार थांबवल्यानंतर पूर्ण माफी राखत नाहीत. ऑटोअँटीबॉडी उत्पादनास कारणीभूत असणारी अंतर्निहित कमतरता अज्ञात आहे आणि अनुवांशिक आणि पर्यावरणीय दोन्ही घटक गुंतलेले असण्याची शक्यता आहे. काही मुले स्वयंप्रतिकार रोग विकसित करून सामान्य संसर्गास का प्रतिक्रिया देतात हे माहित नाही.
कोरडे डायथिसिस
त्वचेचा रोग लाल पुरळ म्हणून दिसून येतो जो सामान्यतः बाळाच्या पोटावर, गालांवर, मांड्या आणि पाठीवर दिसून येतो. कोरडे डायथिसिस बरेच दिवस टिकते आणि जर बाळाच्या आईने लक्षणांकडे लक्ष दिले नाही तर बाळाची त्वचा कोरडी होऊ लागते. एपिडर्मिस त्वरीत सोलून काढते, नवीन क्षेत्रे प्रकट करतात, तर मुलाला अस्वस्थता आणि चिडचिड वाटते. कोरड्या डायथिसिसचा मुख्य धोका तेव्हा दिसून येतो जेव्हा बाळाच्या शरीरावरील क्रस्ट्स क्रॅक होऊ लागतात, ज्यामुळे संक्रमणास प्रवेश होतो. या प्रकरणात, बाळाला तीव्र अस्वस्थता आणि वेदना जाणवेल.
ऑटोअँटीबॉडीज अस्थिमज्जामधील मेगाकेरियोसाइट्सशी देखील बांधली जातात, ज्यामुळे मेगाकेरियोसाइट परिपक्वता आणि प्लेटलेट उत्पादनावर परिणाम होतो. या संकल्पनेवर आधारित, थ्रोम्बोपोएटिन रिसेप्टर ऍगोनिस्टसह प्लेटलेट उत्तेजक थेरपी अलीकडेच यशस्वीरित्या वापरली गेली आहे.
लक्षणे आणि क्लिनिकल चिन्हे मोठ्या प्रमाणात बदलतात. रक्तस्त्राव होण्याचा धोका ही मुख्य चिंता आहे. क्लिनिकल चिन्हे- सामान्यीकृत जांभळा, उत्स्फूर्त किंवा किमान आघात, कधीकधी इतर रक्तस्रावी अभिव्यक्तींशी संबंधित: नाकाचा रक्तस्त्राव, गॅस्ट्रोइंटेस्टाइनल रक्तस्त्राव, हेमॅटुरिया किंवा मेनोरेजिया. अंदाजे 60% प्रकरणांमध्ये, व्हायरल संसर्गाचा पूर्वीचा इतिहास आहे जो थ्रोम्बोसाइटोपेनियाच्या प्रारंभाच्या 1-4 आठवड्यांपूर्वी झाला होता. गोवर आणि रुबेला लसीकरणाशी संबंधित थ्रोम्बोसाइटोपेनियाचा धोका देखील वाढतो.
हा रोग बाळाच्या त्वचेवर पिवळ्या-राखाडी खवलेयुक्त क्रस्ट्सच्या रूपात प्रकट होतो, जो नंतर लिम्फच्या स्रावामुळे ओले होऊ लागतो. मुलांमध्ये रडणारा डायथिसिस बालपणात आणि प्रौढत्वात होतो (हा रोग लहान मुले, एक वर्षाची मुले आणि अगदी पौगंडावस्थेतील मुलांना प्रभावित करतो). फोटोमध्ये दर्शविलेली लालसरपणा काही दिवस टिकते, त्यानंतर पुरळ झालेल्या ठिकाणी सूज आणि पाण्याने भरलेले फोड दिसतात. नंतर फोड फुटतात, त्वचेच्या खालच्या थरांना उघड करतात आणि कारणीभूत होतात वेदनादायक संवेदना. पालकांनी मुलाला बरे होईपर्यंत प्रक्रिया पुनरावृत्ती केली जाते.
क्लासिक प्रेझेंटेशन सामान्यत: सामान्यीकृत petechiae आणि purpura मध्ये अचानक सुरू होते निरोगी मूल 1 ते 4 वर्षे वयोगटातील. थ्रोम्बोसाइटोपेनियाची इतर कारणे वगळून निदान केले जाते. निदानासाठी कोणतेही क्लिनिकल किंवा विश्लेषणात्मक पॅरामीटर नाही.
अर्भकांमध्ये डायथिसिसचे धोके काय आहेत?
प्लेटलेट संवेदीकरण प्लेटलेट ग्लायकोप्रोटीनला ऑटोअँटीबॉडीजच्या बंधनाने सुरू होते. अँटीजेन-अँटीबॉडी कॉम्प्लेक्स मुख्यतः प्लीहामध्ये, मॅक्रोफेजेस किंवा इतर प्रतिजन-सादर पेशींद्वारे घेतले जाते आणि फॅगोसाइटोज केले जाते. प्लेटलेट नष्ट करण्याचा पर्यायी मार्ग म्हणजे ऑटोरिएक्टिव सायटोटॉक्सिक टी पेशी. हे anamnesis, शारीरिक तपासणी, hemogram आणि peripheral blood dilatation वर आधारित आहे.
नवजात मुलांमध्ये डायथेसिस कसा प्रकट होतो?
बाळाच्या शरीरावर दिसणारे प्राथमिक पुरळ काटेरी उष्णतेसारखे असतात. तथापि, आपल्या बाळाच्या त्वचेची योग्य, काळजीपूर्वक काळजी घेऊनही ते अदृश्य होत नाहीत. पुरळ टाळूवर पसरल्यानंतर आणि जीनिस (पिवळ्या रंगाचे खवलेयुक्त कवच) सारखे दिसते. या प्रकारच्या रोगाची व्याख्या रडणे म्हणून केली जाते, हे धोकादायक आहे कारण त्वचेच्या प्रभावित भागातून संसर्ग बाळाच्या शरीरात प्रवेश करू शकतो. नवजात मुलांमध्ये डायथेसिस सक्रियपणे चेहऱ्यावर पसरते, हनुवटीवर, नाक, ओठ, गाल आणि कपाळाजवळ दिसून येते.
थ्रोम्बोसाइटोपेनिया असलेल्या सर्व रूग्णांचा सविस्तर क्लिनिकल इतिहास असावा, कुटुंब आणि रूग्ण, आणि इतर हेमॅटोलॉजिक रोग किंवा थ्रोम्बोसाइटोपेनिया दुय्यम कारणीभूत असलेल्या परिस्थितींना नाकारण्यासाठी संपूर्ण शारीरिक तपासणी.
गंभीर किंवा वारंवार संक्रमणाचा इतिहास. अंतर्निहित प्रणालीगत रोग किंवा स्वयंप्रतिकार रोगाची लक्षणे. काही आठवड्यांपूर्वी थेट व्हायरससह लसीकरण. वैयक्तिक किंवा कौटुंबिक इतिहासरक्तस्त्राव विकार. petechiae आणि purpura वगळता शारीरिक तपासणी सामान्यतः सामान्य असते. रक्तस्त्राव इतर अवयवांवर परिणाम करत असल्यास, स्कॅन प्रभावित अवयव किंवा प्रणालींमध्ये विशिष्ट बदल दर्शवेल.
बाळाच्या नितंबांवर आणि पायांवर ओघळण्याच्या प्रवृत्तीसह वैशिष्ट्यपूर्ण लाल पुरळ दिसू शकतात. पुरळ देखील राखाडी-गुलाबी कवच सारखे दिसू शकते ज्यामध्ये लहान तराजू असतात, ज्यामधून इकोर बाहेर पडतो. पुरळ, याव्यतिरिक्त, कधीकधी एक महिन्याच्या किंवा मोठ्या मुलाच्या पोट, मान, छातीवर दिसतात. पॅथॉलॉजीचे असामान्य लक्षण म्हणजे "भौगोलिक जीभ", जेव्हा अवयव खूप संवेदनशील बनतो आणि संगमरवरी बनतो (फोटो पहा).
रक्तस्त्राव वैशिष्ट्यांचे मूल्यांकन केले पाहिजे की ते त्वचेचे आहेत, जर ते श्लेष्मल त्वचा, त्याची तीव्रता, विस्तार आणि उत्क्रांती वेळ प्रभावित करतात. रक्तस्रावाचा धोका वाढवणाऱ्या सहवर्ती परिस्थिती ओळखल्या पाहिजेत. हे सामान्यतः हेपेटोस्प्लेनोमेगाली किंवा लिम्फॅडेनोपॅथीशी संबंधित नाही. या निष्कर्षांची उपस्थिती ल्युकेमिया किंवा लिम्फॅटिक कर्करोगासारखे इतर निदान सूचित करते.
जन्मजात थ्रोम्बोसाइटोपेनियाची सूचना देणारी डिस्मॉर्फिक वैशिष्ट्ये, ज्यामध्ये हाडांची विकृती आणि श्रवण कमी होणे समाविष्ट आहे, वगळले पाहिजे. नकारात्मक परिणाम हा रोग वगळत नाही. याव्यतिरिक्त, थ्रोम्बोपोएटिनचे निर्धारण, सामान्य किंवा किंचित उंचावलेले, प्लेटलेट क्रॉस-लिंक्ड काउंट आणि प्लेटलेट सर्व्हायव्हल स्टडीजचा फारसा उपयोग होत नाही.
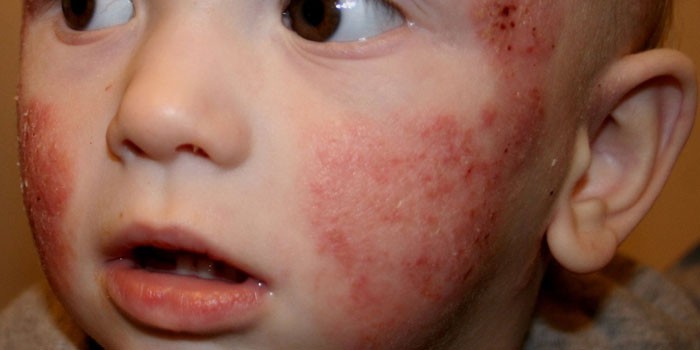
चेहऱ्यावर
जेव्हा बाळाचा चेहरा लाल कवचाने झाकतो तेव्हा नवीन माता काळजी करतात, जे काही प्रकरणांमध्ये ओले होऊ लागतात. मुल आपल्या हातांनी घसा घासतो आणि कंगवा करतो, परिणामी संसर्ग अनेकदा होतो. बाळाच्या चेहऱ्यावर डायथेसिस होण्याचे कारण लहान मुलांच्या अपूर्ण पचनसंस्थेमध्ये आहे: एंजाइम अद्याप आवश्यक प्रमाणात सोडले जात नाहीत आणि म्हणूनच शरीरात प्रवेश करणार्या जड प्रथिनांचा सामना करण्यास सक्षम नाहीत.
अस्थिमज्जा तपासणी लाल रक्तपेशी आणि ग्रॅन्युलोसाइट्सची सामान्य पातळी दर्शवते ज्यामध्ये मेगाकेरियोसाइट्सची सामान्य किंवा वाढलेली संख्या असते. प्लेटलेट टर्नओव्हर वाढल्यामुळे काही अपरिपक्व असू शकतात. अल्गोरिदम 1 थ्रोम्बोपेनिक पुरपुराच्या निदानासाठी मार्गदर्शन करते.
पारंपारिक औषधांकडून मदत
जन्मजात सिंड्रोम: थ्रॉम्बोसाइटोपेनिया सिंड्रोम, थ्रोम्बोसाइटोपेनिया आणि रेडियमशिवाय थ्रोम्बोसाइटोपेनिया लाल रक्तपेशी आणि ल्युकोसाइट्सच्या संश्लेषणात अडथळा आणल्याशिवाय प्लेटलेट्सच्या निर्मितीमध्ये व्यत्यय आणतात. ज्या आजारी मुलांमध्ये प्लेटलेट्सच्या रोगप्रतिकारक शक्तीचा नाश होत नसून वाढीशी संबंध येतो, त्यांना अनेकदा हेमोलाइटिक युरेमिक सिंड्रोम, प्रसारित इंट्राव्हस्कुलर कोग्युलेशन सारखे गंभीर प्रणालीगत रोग असतात.
न पचलेले पदार्थ ताबडतोब आतड्यांसंबंधी भिंतींद्वारे रक्तामध्ये पाठवले जातात आणि रोगप्रतिकारक यंत्रणा रक्तातील प्रथिनांवर आक्रमकपणे प्रतिक्रिया देते, प्रतिपिंडांचे उत्पादन सुरू करते. ते प्रथिनांच्या संरचनेसह बाळाच्या त्वचेवर ऍलर्जीक लालसरपणा तयार करतात. बालपणातील डायथेसिस चेहऱ्यावर कसा दिसतो? हा रोग एकतर कोरड्या, फ्लॅकी स्पॉट्सच्या स्वरूपात प्रकट होतो किंवा रडणाऱ्या लाल ठिपक्यांसारखा दिसतो (नंतरच्या प्रकरणात, त्यांच्यापासून प्लाझ्मा सोडला जातो).
जर थ्रोम्बोसाइटोपेनिया अशक्तपणा किंवा ल्युकोपेनियासह असेल तर, रोगाची इतर कारणे, जसे की तीव्र ल्युकेमिया किंवा ऍप्लास्टिक अॅनिमिया, वगळणे आवश्यक आहे. वेगळ्या स्प्लेनोमेगालीने हेपॅटोपॅथी किंवा पोर्टल व्हेन थ्रोम्बोसिसमुळे हायपरस्प्लेनिझमची शक्यता सूचित केली पाहिजे.
कमी प्लेटलेट संख्या असलेल्या तरुण पुरुषांमध्ये, विस्कोट-अल्ड्रिच सिंड्रोमचा संशय आहे, विशेषत: ज्यांना इसब आणि वारंवार संक्रमणाचा इतिहास आहे. उपचाराचे उद्दिष्ट उलटे करणे आणि क्लिनिकल महत्त्वाचा रक्तस्त्राव रोखणे हे आहे. रक्तस्राव प्रकटीकरण आणि संकेतक किंवा जोखीम घटकांवर आधारित तीव्रतेचे नैदानिक मूल्यांकन प्रस्तावित आहे, जे प्लेटलेटच्या संख्येसह विशिष्ट उपचारात्मक शिफारस निर्धारित करतात.
गालावर
बालरोग तज्ञ पालकांना सल्ला देतात की मुलाच्या गालावर पुरळ यासारख्या लक्षणांकडे दुर्लक्ष करू नका, परंतु शक्य तितक्या लवकर बाळाला डॉक्टरांना दाखवा. सौम्य हायपरिमिया संपूर्ण शरीरात पुरळ बनू शकते. अर्भकांच्या गालांवर डायथेसिस बरा करण्यासाठी, पॅथॉलॉजीचे स्वरूप प्रथम निर्धारित केले जाते, ज्यासाठी मुलाची संपूर्ण तपासणी केली जाते. बालपणातील एक्जिमा (एटोपिक त्वचारोग) पासून डायथेसिस वेगळे करणे महत्वाचे आहे, ज्याचा सामना करणे अधिक कठीण आहे.
सर्व काही वेळेवर असले पाहिजे
उपचाराचे उद्दिष्ट रुग्णाला क्लिनिकल जोखमीवर रक्तस्त्राव उलट करणे आणि रोखणे हे आहे, प्लेटलेटची संख्या सामान्य मूल्यांमध्ये सुधारणे नाही. कमीत कमी संभाव्य उपचार-संबंधित विषाक्ततेसह जीवनाचा दर्जा सुधारण्यासाठी, लक्षणे नसलेल्या रुग्णांमध्ये किंवा मध्यम प्लेटलेट्स असलेल्या रुग्णांमध्ये, संभाव्यतः विषारी, अनावश्यक उपचार टाळणे हे आता आहे.
तीव्रतेच्या क्लिनिकल मूल्यांकनासाठी निकष. अनेक घटकांचा विचार करून उपचारात्मक निर्णय घेणे आवश्यक आहे. केवळ प्लेटलेटच्या संख्येवर आधारित शिफारसी अत्यंत विवादास्पद आहेत. हेमोरेजिक प्रकटीकरण आणि संकेतक किंवा जोखीम घटकांच्या संदर्भात क्लिनिकल तीव्रतेचे मूल्यांकन प्रस्तावित आहे ज्यांच्या उपस्थितीमुळे मोठ्या रक्तस्त्रावाचा धोका वाढतो, प्रामुख्याने इंट्राक्रॅनियल रक्तस्त्राव.
पायांवर किंवा बाळाच्या शरीराच्या इतर कोणत्याही भागात स्थानिकीकृत रोग हे स्तनपान करताना आई खात असलेल्या अन्नाकडे लक्ष देण्याचे एक गंभीर कारण आहे. अर्भक, किंवा मुलगा/मुलगी ते स्वतः खातो. अर्भकाच्या पायांवर डायथेसिस गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टच्या संवेदनशीलतेमुळे आणि वैशिष्ट्यांमुळे उद्भवते आणि काही प्रकरणांमध्ये, शरीरात अगदी कमी प्रमाणात ऍलर्जीनचे अंतर्ग्रहण देखील पॅथॉलॉजीच्या विकासास कारणीभूत ठरू शकते. बहुतेकदा पालकांकडून डायथेसिसला गांभीर्याने घेतले जात नाही, जरी हा रोग स्वतःच निघून जात नाही आणि न्यूरोडर्माटायटीस, एक्जिमा इत्यादींमध्ये विकसित होऊ शकतो.
त्वचा चिकित्सालय: एकाइमोसिस, त्वचेवर पेटेचिया आणि तोंडी श्लेष्मल त्वचा मध्ये अत्यंत तुटपुंजे. सक्रिय रक्तस्राव: एपिस्टॅक्सिस ज्यामध्ये टॅम्पोनेड आवश्यक आहे, हेमॅटुरिया, मॅक्रोस्कोपिक पाचक रक्तस्राव, मेनोरॅजिया, लक्षणीय हिरड्यांची रक्तस्राव, अचूक लाल रक्तपेशी संक्रमणाचा धोका असलेले कोणतेही रक्तस्त्राव.
हेमोरॅजिक जोखीम घटक: हेमॅटुरिया, मेंदूला झालेली दुखापत, मागील बहु-आघात, 7-10 दिवस आधी अँटीप्लेटलेट एजंट्ससह उपचार, हेमोरेजिक डायथेसिस. लक्षणे नसलेल्या रुग्णांमध्ये किंवा मध्यम प्लेटलेट थेंबांसह अनावश्यक, संभाव्य विषारी उपचार टाळा आणि कमीतकमी थेरपी-संबंधित विषाच्या तीव्रतेसह जीवनाची पुरेशी गुणवत्ता प्राप्त करा.
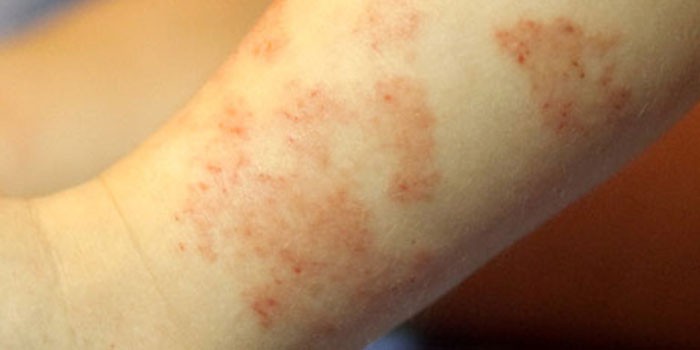
बट वर
प्रत्येक दुसऱ्या बाळाला त्वचेची जळजळ होते, बहुतेकदा नितंबांवर असते. या इंद्रियगोचरला चुकून डायथिसिस म्हटले जाते, जरी प्रत्यक्षात अशा प्रकारे ऍलर्जीक त्वचारोग स्वतः प्रकट होतो, जे बाळाच्या शरीराची "प्रौढ" जीवनातील त्रासदायक घटकांना तोंड देण्यास असमर्थता दर्शवते (काही पदार्थ, घरगुती रसायने इ.). आनुवंशिक कारणांमुळे बाळाच्या नितंबावर अनेकदा डायथेसिस होतो. तर, जर पालकांपैकी एखाद्याला ऍलर्जीक रोग असेल तर उच्च संभाव्यतेसह मुलाला या पॅथॉलॉजीचा त्रास होईल.
सक्रिय रक्तस्त्राव असलेले रुग्ण. रक्तस्रावी जोखीम घटक. मनोसामाजिक समस्या किंवा दूरस्थ वैद्यकीय केंद्राचे पत्ते असलेल्या कुटुंबातील मुलांसाठी प्रवेशाचा विचार केला पाहिजे. Contraindicated: acetylsalicylic acid आणि त्याच्या डेरिव्हेटिव्ह्जचा वापर. सावधगिरी बाळगली पाहिजे आणि प्लेटलेट एकत्रीकरणावर परिणाम करणारी औषधे आवश्यक तेव्हाच वापरली पाहिजेत.
कॉम्प्लेक्स कॉम्प्रेशनच्या वाहिन्यांमध्ये इंट्रामस्क्युलर इंजेक्शन्स आणि व्हॅस्क्यूलर पंक्चर टाळा. क्रीडा: क्रीडा क्रियाकलापांची मर्यादा क्लिनिकल आणि आघातजन्य जोखमीनुसार दर्शविली जाईल. योग्य उपचारात्मक दृष्टिकोनासाठी, क्लिनिकल आणि जैविक डेटा सेटचे मूल्यांकन करणे आवश्यक आहे. अल्गोरिदम 2 क्लिनिकल सादरीकरण, प्लेटलेट संख्या आणि रक्तस्त्राव जोखीम घटकांवर आधारित सर्वात योग्य उपचार पर्याय दर्शविते.
तुमच्या नितंबावर लाल पुरळ दिसणे ही पुढील प्रतिक्रिया असू शकते:
- काही पूरक पदार्थ (कृत्रिम स्तन दुधाचे पर्याय) किंवा नर्सिंग आईचा आहार;
- मुलांचे कपडे धुण्यासाठी डिटर्जंट;
- डायपर;
- कॉस्मेटिकल साधनेबाळासाठी;
- कपडे;
- धूळ / लोकर इ.
अर्भकांमध्ये डायथिसिसचे धोके काय आहेत?
ज्या पालकांना जास्त डायथिसिस आहे अशा पालकांना चिंता करणारा मुख्य घटक म्हणजे शरीरावर खरचटलेल्या जखमांमुळे दुय्यम संसर्ग होण्याची शक्यता. स्टॅफिलोकोसी किंवा β-हेमोलाइटिक स्ट्रेप्टोकोकी सारखे जीवाणू आणि विषाणू प्रभावित त्वचेत प्रवेश करू शकतात, इतर रोगांच्या विकासास उत्तेजन देतात. याशिवाय डायथिसिसचे धोके काय आहेत? उपचार न केलेल्या पॅथॉलॉजीच्या पार्श्वभूमीवर, अधिक गंभीर त्वचा रोग कधीकधी उद्भवतात - एटोपिक त्वचारोग, एक्झामा, नागीण इ.
जीवघेणा आणि विशेष-जोखीम आणीबाणीचे उपचार. मध्यवर्ती मज्जासंस्थेतील रक्तस्राव किंवा रुग्णाच्या जीवाला धोका निर्माण करणार्या इतर रक्तस्त्राव असलेल्या जीवघेण्या परिस्थितीत, अनुक्रमे वापरण्याची शिफारस केली जाते.
सर्वात धोकादायक पदार्थ: गाईचे दूध आणि अंडी
प्रतिसादाच्या आधारे, तातडीच्या स्प्लेनेक्टोमीच्या गरजेचे मूल्यांकन केले जाईल. रोगाच्या नैदानिक अभिव्यक्ती आणि जोखमींबद्दल रुग्णाचे शिक्षण मूलभूत आहे. उपचाराने रोगाचा नैसर्गिक इतिहास बदललेला दिसत नाही. तथापि, इतर अभ्यासांमध्ये या डेटाची पुष्टी झालेली नाही.
ऍलर्जीचा धोका असलेल्या मुलाचे शरीर चेचक लसीकरणास अपुरा प्रतिसाद देऊ शकते, जे नियमित लसीकरण करण्यापूर्वी लक्षात घेतले पाहिजे. पॅथॉलॉजीच्या कॅटररल फॉर्म असलेल्या काही मुलांना केराटोकोनस विकसित होण्याचा धोका असतो, जो पापण्यांच्या जळजळीमुळे होऊ शकतो. डायथेसिस असलेल्या मुलांना वारंवार तीव्र श्वसन संक्रमण, तीव्र श्वसन व्हायरल इन्फेक्शन आणि इतर श्वसन रोग होण्याची शक्यता असते.
सध्या असे कोणतेही क्लिनिकल किंवा प्रयोगशाळा संकेतक नाहीत जे निदानाच्या वेळी, उत्क्रांती काय असेल हे निश्चितपणे सांगू देतात. स्थिर प्लेटलेट संख्या असलेल्या रुग्णांचे निरीक्षण करा ज्यांना उपचारांची आवश्यकता नाही. सामान्यतः, पहिल्या महिन्यासाठी दर 2 आठवड्यांनी आणि दर महिन्याला 6 महिन्यांपर्यंत रक्ताची संख्या तपासली जाते. त्यानंतर, रक्ताची मात्रा दर 3-6 महिन्यांनी घेतली जाते.
तपासणीसाठी रुग्ण आणि पालकांचे शिक्षण. शस्त्रक्रिया किंवा आक्रमक प्रक्रियेची तयारी. इतर स्वयंप्रतिकार रोगांच्या संभाव्यतेसाठी निरीक्षण करा. सक्रिय उपचार आवश्यक असलेल्या रुग्णांचे निरीक्षण करणे. उपचारात्मक पद्धतीनुसार, संभाव्य विषारीपणाच्या चाचण्या, तात्काळ आणि उशीरा दोन्ही केल्या जातील.
मुलामध्ये डायथेसिसची चिन्हे
मुलांमध्ये डायथेसिसची प्राथमिक लक्षणे म्हणजे डायपर पुरळ आणि त्वचेवर लालसरपणा वारंवार दिसणे. नंतर, मुलाच्या टाळूवर पिवळसर कवच तयार होऊ शकतात. डायपर पुरळ आणि पुरळ काहीवेळा चेहऱ्यावर, कानांच्या मागे, मांडीचा सांधा आणि काखेत दिसतात आणि त्यातून सुटका करणे कठीण असते. मुलांमध्ये पॅथॉलॉजी बर्याचदा चिडचिड सारखी दिसते, जी शरीराच्या कोणत्याही भागात स्थानिकीकृत केली जाऊ शकते. बाळ स्वतः फिकट गुलाबी दिसते. अर्भकांमध्ये डायथेसिसची इतर लक्षणे:
रुग्णाच्या जीवनाचा दर्जा हा एक महत्त्वाचा पैलू विचारात घ्यावा. ते चाचणी आणि आक्रमक उपचार रुग्णासाठी रोगापेक्षा वाईट आहे की नाही हे निर्धारित करण्यात मदत करतात. आमच्या वातावरणात ही पद्धत समाविष्ट केली पाहिजे कारण ती एक चांगली कामगिरी पॅरामीटर आहे आणि योग्य निवडउपचार
प्राथमिक काळजी बालरोगतज्ञांची भूमिका. जांभळ्या रंगाच्या मुलास कोणती प्रकरणे तत्काळ हॉस्पिटलायझेशनची आवश्यकता असलेले गंभीर कारण दर्शवतात हे ठरवण्यासाठी प्राथमिक काळजीमध्ये बालरोगतज्ञांची भूमिका महत्त्वाची असते. हे मूल्यांकन करण्यासाठी, यंत्रणा जाणून घेणे महत्वाचे आहे आणि वारंवार आजारज्यामुळे हे परिणाम होतात.
- वारंवार सैल मल;
- शरीराच्या वजनात असमान वाढ;
- शरीरावर तपकिरी किंवा पिवळ्या कवचांची निर्मिती;
- पोटदुखी;
- स्टोमाटायटीस, ब्लेफेराइटिस किंवा नेत्रश्लेष्मलाशोथ, जे प्राथमिक रोगाच्या पार्श्वभूमीवर विकसित होतात;
- ऍलर्जीक वाहणारे नाक. खोकला

ऍलर्जीक डायथेसिस
मुलांमध्ये एक्स्युडेटिव्ह-कॅटरारल डायथेसिस हे वारंवार ऍलर्जीक प्रतिक्रिया आणि शरीराच्या विविध संक्रमणांशी उत्पादकपणे लढण्यास असमर्थता दर्शवते. या प्रकारचे डायथिसिस 1-6 महिन्यांच्या वयात दिसून येते. या प्रकरणात, रोगाचा प्रादुर्भाव 1 ते 3 वर्षांपर्यंत टिकतो आणि नंतर स्वतःच निघून जातो. exudative प्रकार खालील लक्षणांद्वारे दर्शविले जाते:
- लहरीपणा, मुलाची चिडचिड;
- शरीराच्या तापमानात वाढ;
- तीव्र खाज सुटणे;
- भूक नसणे;
- ज्या ठिकाणी पट आहेत तेथे पुरळ आणि डायपर पुरळ दिसणे;
- गालांवर चिडचिड जे लालसर गुठळ्यासारखे दिसते;
- जास्त वजनमुलाचे शरीर.
न्यूरो-संधिवात
या प्रकारच्या रोगाचे कारण आनुवंशिकता आहे. न्यूरो-आर्थराइटिक डायथेसिस स्वतः मुलांमध्ये प्रकट होतो, सहसा मध्ये प्रीस्कूल वय, परंतु ते ऍलर्जीसारखे दिसत नाही, म्हणून ते ओळखणे अधिक कठीण आहे. वैशिष्ट्यपूर्ण चिन्हे, जे चिंताग्रस्त संधिवात डायथेसिस वेगळे करतात:
- लठ्ठपणापर्यंत बाळाची चरबी जमा होण्याची प्रवृत्ती;
- उच्च रक्तदाब, मधुमेह मेल्तिस, संधिरोगाची प्रवृत्ती;
- आर्टिरिओस्क्लेरोसिसची असुरक्षा, सांधे जळजळ;
- गुडघे दुखणे, पाठ;
- रात्रीची भीती, तोतरेपणा;
- enuresis;
- नियतकालिक उलट्या.
हेमोरेजिक डायथिसिस
हे पॅथॉलॉजीचे नाव आहे ज्यामध्ये रक्ताभिसरण प्रणालीला त्रास होतो, ज्यामध्ये उत्स्फूर्त रक्तस्त्राव होतो. खालील लक्षणांद्वारे मुले आणि प्रौढांमध्ये हेमोरेजिक डायथेसिस निर्धारित करणे शक्य आहे:
- ऊती किंवा अवयव पोकळी मध्ये रक्तस्त्राव;
- खराब रक्त गोठणे;
- संवहनी पारगम्यतेचे उल्लंघन.
लिम्फॅटिक-हायपोप्लास्टिक
पॅथॉलॉजी लहान मुलाच्या शरीरात ऍलर्जी/संसर्गजन्य रोगांची प्रवृत्ती म्हणून प्रकट होते. याव्यतिरिक्त, मुलांमध्ये लिम्फॅटिक-हायपोप्लास्टिक डायथेसिसचे वैशिष्ट्य आहे:
- बाळाचे असमान शरीर;
- मुलाचे वाढलेले शरीराचे वजन क्र.
- रोग प्रतिकारशक्ती कमी;
- लिम्फ नोड्सच्या रोगांचा विकास (सबमॅन्डिब्युलर सतत वाढतात);
- तीव्र अनुनासिक रक्तसंचय;
- मुलाची निष्क्रियता.
प्रौढांमध्ये डायथेसिस कसा दिसतो?
प्रौढांमध्ये रोगाचे सर्वात सामान्य कारण म्हणजे चिंताग्रस्त ओव्हरलोड. वारंवार तणावामुळे त्वचेवर पुरळ उठते आणि तीव्र खाज सुटते. प्रौढांमध्ये डायथेसिसची क्लासिक चिन्हे यासारखी दिसतात:
- त्वचेची लालसरपणा;
- रक्तवाहिन्या ओसंडून वाहतात;
- सूज
- त्वचा सोलणे;
- मध्यम ते तीव्र खाज सुटणे;
- एपिडर्मिसची कोरडेपणा.

डायथेसिस दिसल्यास काय करावे
हायपोअलर्जेनिक आणि संतुलित आहार राखणे ही अशी गोष्ट आहे ज्याशिवाय डायथिसिसचा प्रतिबंध आणि उपचार निरुपयोगी ठरतील. गर्भधारणेदरम्यान आणि स्तनपान करताना, स्त्रीने विशिष्ट आहाराचे पालन केले पाहिजे, ज्यामध्ये हलके, हायपोअलर्जेनिक पदार्थांचे सेवन करणे समाविष्ट आहे. रोगप्रतिकारक प्रणाली आणि गॅस्ट्रोइंटेस्टाइनल ट्रॅक्टच्या अपरिपक्वतेमुळे, त्याच्या शरीरात पॅथॉलॉजिकल प्रतिक्रिया होण्याची शक्यता असते. म्हणून, आपल्या बाळाला रोगापासून वाचवण्यासाठी, आपण त्याला सर्व आवश्यक घटक आणि पदार्थ प्रदान करणे आवश्यक आहे.
लहान मुलांमध्ये पॅथॉलॉजीच्या उपचारांसाठी काही पद्धती आहेत, म्हणून डॉ. कोमारोव्स्की यांनी रोगाच्या प्रतिबंधाची काळजी घेण्याची शिफारस केली आहे, जी खूप महत्वाची भूमिका बजावते. या प्रकरणात, मुलाच्या आरोग्याची जबाबदारी आईवर येते. इंट्रायूटरिन डेव्हलपमेंट दरम्यान, बाळांना अनेकदा जीवनसत्त्वे नसतात, परिणामी ऍलर्जीची प्रवृत्ती विकसित होते. याशिवाय, नकारात्मक परिणाममातृत्वाच्या वाईट सवयी असणे आणि गर्भधारणेदरम्यान औषधोपचार करणे.
प्रगत डायथेसिस असलेल्या लहान मुलास दीर्घकालीन जटिल उपचार लिहून दिले जातात, ज्याचा उद्देश एक्जिमा, सेबोरेरिक त्वचारोग आणि त्वचेचा संसर्ग यांसारख्या पॅथॉलॉजिकल गुंतागुंतांना प्रतिबंधित करणे आहे. थेरपीमध्ये हे समाविष्ट असू शकते:
- अँटीहिस्टामाइन्स (सुप्रस्टिन, फेनिस्टिल);
- इम्युनोस्टिम्युलेटिंग एजंट्स (इम्युनल, व्हिफेरॉन);
- sorbents (Smecta, Enterosgel);
- शामक (पँटोगाम, नोटा, ग्लाइसिन);
- एंजाइम (फेस्टल, क्रेऑन);
- जखमा बरे करणारे मलम/जेल्स/क्रीम (पॅन्थेनॉल, हेप्पिडर्म);
- प्रोबायोटिक्स
डायथिसिस किती काळ टिकतो?
पॅथॉलॉजी केव्हा पास होईल हे सांगणे अशक्य आहे: प्रत्येक बाळाच्या शरीराची स्वतःची वैशिष्ट्ये असतात आणि रोगावर वेगळ्या प्रतिक्रिया देतात. मुलांमध्ये डायथेसिस क्वचितच लवकर संपतो, सामान्यत: कित्येक आठवडे किंवा अगदी महिन्यांपर्यंत ड्रॅग होतो. त्याच वेळी, पालकांनी या समस्येकडे दुर्लक्ष करू नये, जे स्वतःच दूर होणार नाही आणि अधिक गंभीर आजारामध्ये विकसित होऊ शकते. जर ऍलर्जीक प्रतिक्रियेची चिन्हे आढळली तर, बाळाला डॉक्टरांना दाखवणे अत्यावश्यक आहे, जे पॅथॉलॉजीचे स्वरूप आणि तीव्रता निश्चित करेल.
बालपणातील डायथेसिसचा फोटो
व्हिडिओ: मुलामध्ये डायथेसिस कसा प्रकट होतो
आधुनिक समाजात, बहुसंख्य लोकांमध्ये डायथिसिसची संकल्पना ज्यांना वैद्यकीय शिक्षण नाही किंवा औषधाचे किंचितही ज्ञान नाही अशा लोकांमध्ये नवजात बालकांच्या चेहऱ्यावर लालसर पुरळ दिसून येतो.
खरं तर, डायथिसिसमध्ये बाह्यतः अशी चिन्हे असतात
बाळाच्या त्वचेवरील या लालसर अभिव्यक्ती तरुण पालकांना किती चिंता आणि चिंता करतात; मुलाला अस्वस्थता येते आणि अस्वस्थताआणि डायथिसिसची चिन्हे डोळ्यांपासून लपवू शकत नाहीत. आणि जरी नवजात मुलांमध्ये डायथेसिस, विशेषत: चेहऱ्यावर, ही एक सामान्य घटना आहे, परंतु मातांना सतत आश्चर्य वाटते की मुलासाठी कोणता उपचार सर्वात स्वीकार्य आणि प्रभावी आहे? या प्रश्नाचे उत्तर देण्यासाठी, डायथेसिस हा शब्द समजून घेणे आवश्यक आहे.
डायथिसिस म्हणजे काय?
तरुण पालकांच्या शब्दसंग्रहात स्वत: ला दृढपणे स्थापित केल्यामुळे, "डायथेसिस" या संकल्पनेची ग्रीक मुळे आहेत; जेव्हा रशियनमध्ये भाषांतरित केले जाते तेव्हा या शब्दाचा अर्थ "झोक" किंवा "पूर्वस्थिती" असतो. आधुनिक औषधांमध्ये, "डायथेसिस" निदान अस्तित्त्वात नाही, कारण हा एक स्वतंत्र रोग नाही; तो वेगवेगळ्या ऍलर्जीनसाठी मुलाचे आनुवंशिक वैशिष्ट्य मानला जातो. अधिक स्पष्टपणे सांगायचे तर, डायथिसिस ही मुलाच्या शरीराची एक प्रवृत्ती आहे, जी त्वचा आणि श्लेष्मल त्वचेवर ऍलर्जीच्या प्रकटीकरणात व्यक्त केली जाते. या अभिव्यक्तींसाठी वर नमूद केलेली प्रवृत्ती, एक किंवा दुसर्या प्रमाणात, ऍलर्जीक रोगांच्या विकासास हातभार लावू शकते. जर मुलाचे नातेवाईक ऍलर्जीक रोगाने ग्रस्त असतील तर अर्भकांमध्ये डायथिसिसच्या लक्षणांवर विशेष लक्ष दिले पाहिजे. परंतु एकाही वैद्यकीय शब्दकोशात किंवा ज्ञानकोशात "डायथेसिस" ही वैद्यकीय संज्ञा नाही, कारण हा रोग नाही, तर रोगाची केवळ पूर्वस्थिती आहे.

प्रत्येक मुलाची पूर्वस्थिती अनेक घटकांवर अवलंबून असते, यासह:
- मानसिक विकास
- मुलांच्या आजारांची वारंवारता
- शारीरिक विकास
- आनुवंशिकता
- मुलाच्या राहण्याच्या ठिकाणी पर्यावरणशास्त्र
- गर्भधारणेदरम्यान आईची जीवनशैली
- पालकांकडून बाल संगोपन पातळी
- झोपेचा कालावधी आणि ताजी हवेत चालणे
- मुलाद्वारे नियमितपणे वापरलेली औषधे
- मुलाचे पोषण आणि इतर अनेक घटक
पारंपारिकपणे, वरील घटक आनुवंशिक घटकांमध्ये विभागले गेले आहेत, जे सुरुवातीला अनुवांशिक स्तरावर मुलामध्ये अंतर्भूत असतात आणि बाह्य, जे अनुवांशिक घटकांवर अजिबात अवलंबून नसतात. लहान मुलांमध्ये डायथेसिसचे स्पष्ट उदाहरण फोटोमध्ये पाहिले जाऊ शकते.
डायथेसिसची चिन्हे
आयुष्याच्या पहिल्या महिन्यापासून लहान मुलांमध्ये आढळणारा सर्वात सामान्य डायथिसिस चेहऱ्यावर पुरळ, सोलणे आणि त्वचेची लालसरपणा आहे. तसेच, जळजळांचे केंद्र नितंब, हात आणि पायांवर स्थित असू शकते, टाळू दाट कवचाने झाकलेले होते. पिवळसर रंग. या सर्व पुरळांमध्ये तीव्र खाज सुटते आणि जर मुल खराब झालेले भाग स्क्रॅच करू शकले तर अल्सर तयार होऊ शकतात जे क्रस्टी होतात. जेव्हा डायथिसिसची लक्षणे दिसतात तेव्हा आपण स्वच्छतेबद्दल विशेषतः सावधगिरी बाळगणे आवश्यक आहे जेणेकरून मुलाने ओरखडलेल्या जखमांना संसर्ग होणार नाही.

डायथिसिसच्या प्रकारांची यादी:
प्रत्येक बाळाच्या शरीराची वैशिष्ट्ये आणि आनुवंशिक आणि बाह्य घटकांच्या प्रभावामुळे नवजात मुलांमध्ये डायथेसिसचे अनेक प्रकारांमध्ये विभाजन करणे शक्य होते, परंतु केवळ 3 मुख्य आहेत:
- ऍलर्जीक, या प्रकारासाठी एक अधिक जटिल नाव एक्स्युडेटिव्ह-कॅटरारल आहे, मुलाच्या शरीराच्या ऍलर्जीक रोगांच्या पूर्वस्थितीवर अवलंबून असते, ज्या दरम्यान हिस्टामाइन, सेराटोमिनची वाढती संवेदनशीलता असते.
- न्यूरो-आर्थराइटिक - लठ्ठपणा, मधुमेह मेल्तिस यासारख्या रोगांसाठी नवजात मुलाची पूर्वस्थिती सूचित करते; मुलाच्या मज्जासंस्थेची वाढलेली उत्तेजना या रोगांना उत्तेजन देऊ शकते.
- लिम्फॅटिक-हायपोप्लास्टिक डायथेसिस संसर्गजन्य रोगांच्या प्रवृत्तीमुळे होऊ शकते, ज्या दरम्यान लिम्फ नोड्स विकृत आणि वाढतात आणि रक्तातील लिम्फोसाइट्सची पातळी सर्वसामान्य प्रमाणापेक्षा जास्त असते.
हे पुन्हा एकदा ठळकपणे सांगण्यासारखे आहे की डायथेसिस हा स्वतःच एक आजार नाही आणि तो डायथिसिस नाही ज्यावर उपचार करणे आवश्यक आहे, परंतु तो आजार आहे ज्याला मूल आहे. म्हणजेच, मुख्य गोष्ट म्हणजे रोगाची कारणे निश्चित करणे, तरच उपचारांमध्ये यशाची हमी दिली जाते.
मुख्य गोष्ट म्हणजे रोगांच्या कारणांमध्ये फरक शोधणे, ज्याची प्रवृत्ती वर वर्णन केली गेली आहे.
ऍलर्जीक त्वचारोग
अर्भकांमध्ये सर्वात सामान्य रोग एलर्जीक त्वचारोग मानला जातो. लहान मुलांमध्ये डायथेसिस प्रामुख्याने त्याच्याशी संबंधित आहे, कारण त्याची मुख्य चिन्हे म्हणजे पुरळ, लाल ठिपके आणि जखमेच्या रूपात बाळाच्या त्वचेला नुकसान. बाळाला होणारे सर्व त्वचेचे नुकसान हे शरीराच्या अंतर्गत अवस्थेचे प्रकटीकरण आहे, त्वचेचा रोग नाही. आईच्या दुधासह शरीरात प्रवेश करणार्या अनेक पदार्थांशी नवजात मुलाचे शरीर अद्याप थोडे किंवा अजिबात परिचित नाही. हे घटक मुलाच्या शरीरात त्वरित शोषले जाऊ शकत नाहीत आणि अँटीबॉडीजच्या उत्पादनास उत्तेजन देतात आणि परिणामी, पुरळ उठतात.

स्तनपान करताना काही रसायने (पावडर, परफ्यूम, साबण) यांच्याशी आईच्या संपर्कामुळे देखील ऍलर्जीक पुरळ होऊ शकते.
कोणत्याही परिस्थितीत, पुरळ उठण्याचे कारण म्हणजे बाळाचा ऍलर्जीनशी संपर्क (बाह्य आणि अंतर्गत). या प्रकरणात, डॉक्टर ऍलर्जीक त्वचारोगाचे कारण दूर करू शकत नाही, परंतु केवळ ऍलर्जीन ओळखण्यास मदत करेल. केवळ पालक स्वतःच कारण काढून टाकू शकतात, म्हणजे, ऍलर्जीनशी संपर्क साधा.
ऍलर्जीक त्वचारोगापासून आपल्या मुलाचे संरक्षण कसे करावे?
तीन मार्ग आहेत ज्याद्वारे ऍलर्जीन शरीरात प्रवेश करू शकतात:
- अन्न
- संपर्क
- श्वसन
या प्रकारांनुसार, अन्न, श्वसन आणि संपर्क ऍलर्जी वेगळे केले जातात. शरीरात कोणत्याही ऍलर्जीनवर सकारात्मक प्रतिक्रिया आहे की नाही हे केवळ एक डॉक्टर ठरवू शकतो आणि नवजात मुलांमध्ये, चेहऱ्यावर पुरळ उठण्यासाठी उपचार लिहून देऊ शकतो, ज्याला अनेक पालक डायथिसिस मानतात.
- हळूहळू पूरक पदार्थ सादर करा
- ऍलर्जीचे स्त्रोत असू शकतात अशा किमान अन्नपदार्थ कमी करा

संपर्क ऍलर्जी वगळण्यासाठी:
- मुलाचे कपडे सिंथेटिक नसावेत; कपडे प्रथम धुतल्याशिवाय घालू नका.
- तुमच्या बाळाला रसायनांच्या संपर्कात येण्यापासून रोखण्याचा प्रयत्न करा (अॅलर्जीन नसलेल्या बाळाच्या लाँड्री डिटर्जंटने कपडे धुवा)
- उच्च तापमानाच्या संपर्कात असताना ऍलर्जीन नष्ट करण्यासाठी मुलाच्या गोष्टी काळजीपूर्वक इस्त्री केल्या पाहिजेत.
- बाळाला आंघोळ घालण्यासाठी उकळलेले किंवा फिल्टर केलेले पाणी वापरा
श्वसन ऍलर्जी वगळण्यासाठी:
- घरात तीव्र गंध असलेले एरोसोल वापरू नका
ऍलर्जीक त्वचारोग ही एक तात्पुरती घटना आहे आणि हे लक्षात घेण्यासारखे आहे की मुलाची प्रतिकारशक्ती विकसित होताना ऍलर्जीचे प्रकटीकरण अदृश्य होतील, त्याच्या शरीराची कार्ये सुधारतात आणि पालक मुलाला वाढ आणि विकासासाठी सामान्य परिस्थिती प्रदान करतात.





