„A tudás hatalom” – ezt a kifejezést szovjet gyermekkorunkból szoktuk meg, és nem gondoljuk, hogy a tudás az élet. Mindenekelőtt a mellrákról van szó. Az újonnan diagnosztizált emlőrákos betegek átlagos várható élettartama Nyugat-Európában 12-15 év, nálunk 3-5 év. A betegség kimenetelében mutatkozó ilyen jelentős különbséget, tekintettel a betegség diagnosztizálásának és kezelésének általánosan elterjedt megközelítésére, részletesen elemezték, és az eredmények elkeserítették a szakértőket.
Az első alapvető különbség a nő gondos hozzáállása saját egészségéhez, a betegség korai tüneteinek időben történő felmérése. a rendszeres ellenőrzés szükségességének helyes észlelése. Ennek eredményeként az európai nők több mint 90%-a és honfitársaink mindössze 30%-a fordul először orvoshoz a mellrák 1. stádiumában. Sokan egyszerűen félnek elmenni az orvosi rendelőbe, hogy ne hallják a rák diagnózisát. Nőink többsége már a rák 2. és 3. stádiumában fordul először orvoshoz. Ezt a különbséget sok szempontból az alacsony tudásszint és a saját egészségük védelmére irányuló vágy diktálja. Aztán a "rák" diagnózis pszichológiai felfogása, mint mondat, amely már nem ad esélyt a gyógyulásra.
A második alapvető különbség pácienseink között, hogy a „rák” diagnózis felállítása után a betegek mintegy 90%-a az első hat hónapban, a számukra legértékesebb időszakban gyakorlatilag eltűnik az orvosok látóteréből, megpróbálva. „népi gyógymódokkal” való kezelés eléréséhez.
Tekintettel arra, hogy élete során minden 8. nőben emlőrák alakul ki, határozottan meg kell ragadni a rák fő korai megnyilvánulásait, az öndiagnózis alapelveit és a mellrák korai diagnózisát.
Kinek kell különösen ébernek és ébernek lennie a mellrák miatt?
A mellrák kialakulásának fő kockázati tényezőit a nők hormonális egyensúlyának megzavarása okozza. Először is ez egy megterhelt családi anamnézis (emlőrák a női vonal mentén - nővérben, anyában, nagymamában), az emlőmirigyek elváltozásai (sérülések, szülés után; fibrocisztás mastopathia), korai menopauza (különösen 30 éves kor előtt). életkor műtéti kasztrálás eredményeként, például apoplexia utáni petefészek kétoldali reszekciója, késői szülés vagy 30 év feletti gyermektelenség.
Hogyan nyilvánul meg a mellrák?
A riasztásra figyelmeztető jelek lehetnek, például:
- "dudor" vagy pecsét a területen emlőmirigy, nem tűnik el a menstruáció után;
- fokális változások a mell körvonalában, méretében vagy alakjában, főleg az egyik oldalon;
- váladék a mellbimbókból (könnyű folyadék vagy véres);
- borsó nagyságú dudor vagy csomó a mellben;
- a mellbimbó vagy a mell bőrének kivörösödése, a mellbimbó behúzódása az egyik oldalon;
- kőszerű tömörödés a mellben;
- a mellbimbó vagy a mell bőrének megjelenésének megváltozása (gyulladás, hámlás, gödrösödés vagy ráncos bőr);
- a mellkas területe határozottan eltérő;
- megnagyobbodott nyirokcsomók a kar alatt;
- a hónalj és a váll szöveteinek duzzanata.
Ezeket a változásokat először csak maguk a nők láthatják. Meg kell tanulnia nemcsak alaposan látni a testben bekövetkezett változásokat, hanem el kell sajátítania az önvizsgálat gyakorlati készségeit is, beleértve a mell és a közeli nyirokcsomók öntapintását.
A mell önvizsgálatát havonta kell elvégezni, körülbelül 3-5 nappal a menstruáció után. Nem szabad megfeledkezni arról, hogy a nők több mint fele észlel elváltozást az emlőmirigyekben, és csak minden nyolcadik kap mellrákot.
Ha gyanítja ezt az alattomos betegséget, sürgősen kérjen segítséget szakemberektől (mamológus és onkológus). Egészségügyi intézményben vizsgálatot és szakszerű tapintást végeznek emlőmirigyekés a környező szövetekben részletes felmérést végeztek az élet- és betegségtörténet tisztázására (előzményfelvétel), megfelelő diagnosztikai módszereket írtak elő, amelyek eredményei alapján már megítélhető lesz a betegség fennállása és stádiuma. .
A következő vizsgálatok segítenek a mellrák kimutatásában:
- ultrahang - ultrahang;
- az emlőmirigy mellbimbójából leválasztott kenet citológiai vizsgálata;
- mammográfia (röntgen);
- mágneses rezonancia képalkotás - MRI.
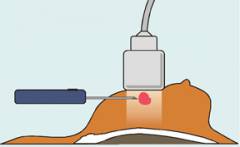
- gyanús szövetterület biopsziája ultrahangos kontroll alatt.
Egyes esetekben, különösen 5 mm-nél kisebb csomópontok esetén, precíziós számítógépes biopszia végezhető automatizált rendszer segítségével.
A biopsziából nyert anyagot szükségszerűen szövettani vizsgálatnak kell alávetni, lehetőleg két különböző központban, valamint pozitív rákdiagnózissal - immunhisztokémiai vizsgálattal, valamint az ösztrogén, a progeszteron és más receptorok tumorsejtek általi expressziójának vizsgálatával.
Szükség esetén az orvos további vizsgálatokat írhat elő, amelyek segítenek felmérni a szervezet általános állapotát, a daganatos folyamat prevalenciáját, meghatározni a metasztázisok jelenlétét a nyirokcsomókban vagy más szervekben, és azonosítani a társbetegségeket:
- a tüdő radiográfiája;
- A szervek ultrahangja hasi üregés kismedence;
- általános klinikai vizsgálatok, vizsgálatok;
- perifériás nyirokcsomók biopsziája;
- csontváz szcintigráfia;
- CT mellkasés a hasi szervek.
Milyen tényezők jelenlétében nyilvánul meg a mellrák?
- 40 éves és idősebb;
- a vérben - megnövekedett ösztrogénszint;
- nagy dózisú hormonális gyógyszerek hosszú távú alkalmazása;
- első vonalbeli rokonok, akiknél mellrákot diagnosztizáltak;
- a mell vagy a petefészek korábbi onkológiai betegsége;
- az első terhesség 30 éves vagy annál idősebb volt, vagy a nő terméketlen;
- hosszan tartó érintkezés radioaktív izotópokkal és/vagy kemény röntgensugárforrásokkal;
- terhesség és szülés hiánya;
- atipikus változások a mellkasi csatornák hámjában (hámhiperplázia) - az emlőmirigyből származó kenet citológiai vizsgálata során észlelik;
- a 12 éves kor előtti menstruáció és/vagy a szokásosnál későbbi menopauza;
- anyagcsere- és endokrin rendellenességek (elhízás, 2-es típusú diabetes mellitus);
- zsíros ételek túlzott fogyasztása.
Mi az emlőrák megelőzése?
Mindenekelőtt a normális életritmus (terhesség, szülés, elhúzódó táplálás) betartásával, az abortuszok számának kizárásával vagy minimálisra csökkentésével megelőzhető e betegség kialakulása. Az is fontos, hogy a betegek időben kezeljék az emlőmirigyekben lévő rákmegelőző pecséteket.
Havonta el kell végezni a mell önvizsgálatát. A 40 év feletti nők éves megelőző vizsgálatokat végeznek, és kétévente egyszer - mammográfiát. A veszélyeztetett (életkortól függetlenül) és 50 év feletti nők számára évente javasolt a mammográfiás vizsgálat.
Az emlőmirigyben kialakuló neoplazmák lehetnek rosszindulatú forma, a metasztázisokhoz vezető agresszív sejtproliferációban különböznek.
Az emlőrák tünetei
Hogyan lehet meghatározni a mirigyeket a nőknél, milyen tüneteknek kell riasztónak lenniük? Az emlőbetegségnek számos jele van, de ezekre kevés figyelmet fordítanak. Ez annak a ténynek köszönhető, hogy nem okoznak kellemetlenséget a patológia korai szakaszában. Eközben az idő a fő tényező az emlőrák kezelésében.
Fontos! A nők 80%-a elkerülte a halált az emlőrák időben történő diagnosztizálása és az időben történő kezelés miatt.
Az emlőrák tünetei eltérőek, az anomália alakjától, méretétől, terjedésének mértékétől és elhelyezkedésétől függ.
Az emlőrák gyakori tünetei:
- tömítések jelenléte;
- váladékozás a mellbimbóból;
- a mellbimbó besüllyedt.
Az emlőrák szokatlan jelei:
- Állandó fájdalomérzet a hátban;
- a mell rövid aszimmetriája;
- hámlás, irritáció, bőrpír, viszketés jelent meg a mellkas bőrén.
Az emlőrákot és annak tüneteit a betegség minden formájában részletesebben figyelembe kell venni:
- Göbös formában a daganat egy szilárd golyóról ismerhető fel. Átmérője 0,5-5 cm vagy több lehet. Az ilyen típusú betegségeknél az alábbi tünetek mindegyike megjelenik.
- A diffúz emlőrák három típusra osztható:
- Páncélozott - az ilyen típusú patológiával a rosszindulatú daganat a mirigyen keresztül "kéreg" formájában terjed, ami megfeszíti és csökkenti az érintett mell méretét.
- Erysipelatosus - a mellszobor felszínén a bőr kipirosodik, fájdalomérzet van, a testhőmérséklet 40 ° C-ra emelkedhet.
- Pszeudogyulladás - jelek, mint a betegség erysipelas-szerű formája esetén. Emiatt a tünetek miatt nehéz helyesen diagnosztizálni a patológiát, a betegnek terápiát írnak elő azokra a betegségekre, amelyek az onkológia ezen formájának nevében jelen vannak.
Mindhárom faj nagyon agresszív. A rákos sejtek növekedése villámgyorsan megy végbe, és világos határok nélkül terjed a mellszoborban.
Vannak esetek, amikor a neoplazma az érintett oldalon lévő nyirokcsomók metasztázisaival nyilvánul meg. Ebben az esetben a daganatot nem észlelik, nehéz rákot diagnosztizálni. Ilyen esetekben az ilyen típusú patológiát "rejtett onkológiának" nevezik.
Ha a formáció jelentéktelen méretű, akkor nem figyelhetők meg nyilvánvaló megnyilvánulások. Egy nő önmagában egy ilyen daganatot csak kis méretben érezhet.
A rosszindulatú csomópont általában mozdulatlan a tapintás során, és ha elmozdulás történik, akkor jelentéktelen, nem okoz fájdalmat, egyenetlen felületű és kősűrűségű.

Az onkológiában a neoplazma feletti bőr jelentősen eltér - ráncosodik, ráncok jelennek meg. Visszahúzódik, ödémás lesz. Van egy "citromhéj" jele. Ritka esetekben van egy „karfiol” - a daganat csírázása kifelé, a dermiszen keresztül.
Fontos! Ha ilyen jeleket fedeztek fel az öndiagnózis során, akkor ellenőrizni kell a nyirokcsomók állapotát. Nem kell aggódnia enyhe növekedésük, fájdalomérzetük és tapintás közbeni mobilitásuk miatt. De abban az esetben, ha a nyirokcsomó nagy, egy egésszé egyesült másokkal és sűrű konzisztenciájú, akkor ez a metasztázisok lokalizációjának helye.
Az onkológia egyik tünete ebben a testrészben a kéz duzzanata lehet a neoplazma oldalán. Ha van ilyen felismert jel, akkor tudnia kell, hogy ezek már a betegség utolsó szakaszai. A metasztázisok behatoltak a hónalj nyirokcsomóiba, és lezárták a folyadék és a vér kiáramlását a karból.
Összefoglalva, a fent felsoroltak közül érdemes megjelölni a betegség fő tüneteit:
- Bármilyen alakváltozás - az egyik méretének csökkenése vagy növekedése, a mellbimbó süllyedése vagy elmozdulása.
- Változás a dermis mamában - sebek a bimbóudvar, a mellbimbó területén. Színváltozás a bőr bármely részén – kék, piros vagy sárga. Korlátozott terület megvastagodása vagy összehúzódása - "citromhéj".
- Kemény, mozdíthatatlan csomó.
- A hónaljzónában a nyirokcsomók megnagyobbodnak, tapintásra enyhe fájdalmat okoznak;
- A mellbimbók megnyomásakor kisülés jelenik meg - ichorral vagy átlátszóval;
Fontos! A mellrák korai szakaszában önmagában lehetetlen felismerni. Ezért fontos, hogy rendszeresen látogassanak mamológushoz.
Természetesen ennek az anomáliának sokkal több onkológiai jele van, de leggyakrabban a felsorolt nőket figyelik meg.
A betegség patológiájának otthoni azonosítása sok nő számára érdekes.
önvizsgálat
A szakértők azt javasolják, hogy minden nő, akinél fennáll a rák kialakulásának kockázata, végezzen rendszeres önvizsgálatot. A diagnosztikát a kritikus napokkal egy időben kell elvégezni. Ez annak a ténynek köszönhető, hogy a menstruációs ciklus során a női mell megváltozik az anya szerkezetében és méretében.
A vizsgálatra alkalmasabb időpont a ciklus kezdetétől számított ötödik, hatodik nap. Menopauza esetén az eljárást úgy kell végrehajtani, hogy a hónapban egy állandó napot választanak.
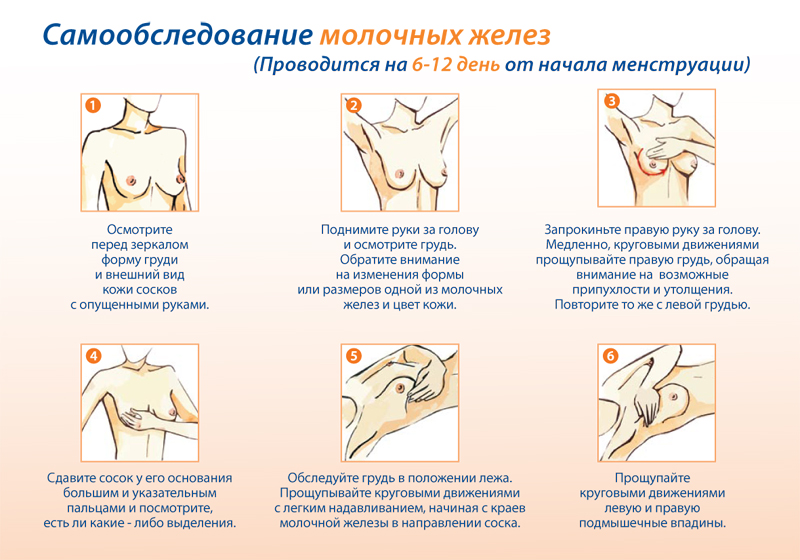
A tanulmány hat szakaszból áll, amelyek magukban foglalják:
- A fehérnemű ellenőrzése - ez annak a ténynek köszönhető, hogy az emlőmirigyekben bekövetkező változásokkal váladékozás jelentkezhet. Lehet, hogy láthatatlanok a mellbimbón, de nyomot hagynak a melltartón ichor, összetapadt genny, zöldes vagy barna foltok formájában.
- A mellszobor megjelenése - a szemrevételezéshez a tükör elé kell állnia, és derékig le kell vetkőznie, és külön-külön alaposan meg kell vizsgálnia az emlőt. Mindenekelőtt figyelni kell mindkét mell szimmetriájára - azonos szinten kell elhelyezkedni, egyenletesen mozogni felemelt vagy a fej mögött feltekercselt karokkal, a törzs fordulataival és dőléseivel. Az ellenőrzés során figyelni kell arra, hogy az egyik mell el van-e mozdulva vagy oldalra rögzítve. Ezután emelje fel a karját a feje fölé, és gondosan vizsgálja meg a mellszobrot, hogy láthassa az utóbbi elmozdulását felfelé, lefelé vagy oldalra.
Egy ilyen ellenőrzésnél meg kell nézni, hogy megjelennek-e elváltozások horpadások, kidudorodások, mellbimbó visszahúzódások formájában, és hogy ezeknek a mozgásoknak az alkalmával nem kezd-e kilógni belőle a folyadék.
- A mell dermisének általános állapota - figyelni kell a rugalmasságra, a bőr színére. Van rajta bőrpír, pelenkakiütés, kiütés, "citromhéj", sebek.
- Álló tapintás - ez az eljárás zuhany alatt is elvégezhető. Szappanos kézzel a mama könnyen tapintható. A bal mellet megvizsgálják jobb kézés fordítva. A tapintást az ujjbegyek segítségével végezzük, és nem a hegyükkel. Csatlakoztassa három vagy négy ujját, és spirálisan végezzen átható mozdulatokat. Ha a mell nagy, akkor a vizsgálat során kézzel kell megtámasztani.
Az ilyen ellenőrzés első szakaszát felületesnek nevezik - a párnák nem hatolnak be mélyen. Így kimutathatók a bőr alatti képződmények.
Ezt követően folytathatja a második szakaszt - a mélyebb tapintást. Ebben a formában az ujjak fokozatosan behatolnak egészen a bordákig. Ezt a vizsgálatot a kulcscsonttól a bordáig, valamint a szegycsont közepétől a hónaljig kell végezni.
- A fekvés vizsgálata fontos lépés az emlőrák öndiagnózisában. Ez annak a ténynek köszönhető, hogy ebben a helyzetben a mirigy jól tapintható. A tanulmányozáshoz kemény felületre kell feküdni, hengert helyezve a mellkas alá. Az egyik végtagot ki kell nyújtani a test mentén, vagy a fej mögé kell helyezni. Ebben a helyzetben a diagnosztikát kétféleképpen lehet elvégezni - négyzetes és spirális.
Négyzet - mentálisan ossza el a teljes mellrészt négyzetekre, és érezze az egyes szakaszokat felülről lefelé;
Spirál - a hónalj területétől a mellbimbóig, az ujjbegyekkel mozogjon körben.
- Az emlőrák időben történő meghatározásához a mellbimbó vizsgálata szükséges. Hiszen a korai stádiumban észlelt rák könnyebben kezelhető.
A mellbimbó vizsgálatakor figyelni kell az alakjára, színére - változtak-e. Repedések és fekélyek jelentek meg? A mellbimbó körüli területet és magát a mellbimbót kitapintani kell, hogy kizárjuk a daganat megjelenését.
Az önvizsgálat végén két ujjal fogd meg a mellbimbót és nyomd rá. Ez azért szükséges, hogy megtudja, van-e váladék a mellbimbóból.
Ha az utolsó otthoni diagnózis után bizonyos negatív irányú elmozdulás történt, akkor sürgősen kapcsolatba kell lépnie egy szakemberrel, aki teljes körű vizsgálat elvégzése után, figyelembe véve a klinikai tüneteket és a kezelést, képes lesz előírni a megfelelő diagnózis.
Fontos! Mielőtt pánikba esne, amikor pecséteket talál a mellkasában, konzultáljon szakemberrel. Hiszen csak ő mondhatja, hogy emlőrákról vagy adenomáról van szó, melynek tünetei az önvizsgálat során egy rosszindulatú daganatra emlékeztethetnek.
Ez a betegség a nők körében az első helyet foglalja el, a második - a férfi és női közönség után, mivel a rák férfiaknál is előfordul (kevesebb mint 1%).
Mi az emlő-, emlő-, emlőrák?
Az emlővé fejlődő verejtékmirigyet mellnek nevezik. A női és férfi emlőmirigyek felépítése azonos, de fejlettségük mértéke eltérő. A serdülőkorban a hormonális változások hátterében a fiúk és a lányok emlőinek fejlődése és működése kezd eltérni, mivel a fiúk szervezetében a női belső folyamatoktól eltérő folyamatok indulnak el.
Az emlő növekedésével, amely a menstruáció kezdete előtt kezdődik, a lány nővé válik, ami azt jelzi, hogy a mell hormonfüggő szerv.
Fontos tudni! Mivel a mell jobb és bal oldali szervből áll, a hormonális változások mindkét mellet ugyanúgy érintik.
Ezért a mellkasban zajló változásokkal megfelelően reagálhat az aktuális folyamatra. Például, ha mindkét mell fáj a menstruáció előtt, akkor ennek oka a mirigy premenstruációs duzzanata. De ha csak az egyik mell fájdalma van, azonnal forduljon nőgyógyász-mamológushoz, ha nem társul a melltartó horzsolásaihoz. A fájdalom összefüggésbe hozható a mellen belüli kóros folyamatokkal, például az emlőrákkal.
A mell anatómiája
A mellizom mindkét emlőmirigyet tartja, amelyek mirigy- és zsírszöveten alapulnak. A mell mérete a zsír- és mirigyszövet mennyiségétől függ. A kötőszövet a mirigyet 15-20 lebenyre osztja, és mindegyik lebenyet sok kis, 0,05-0,07 mm átmérőjű lebenyre osztja, amelyek közötti teret zsírszövet tölti ki. A mirigy mellkasfalhoz való rögzítésének helyén párna formájában zsírszövet is található. Támogatja a mirigyet és kialakítja a mell formáját.
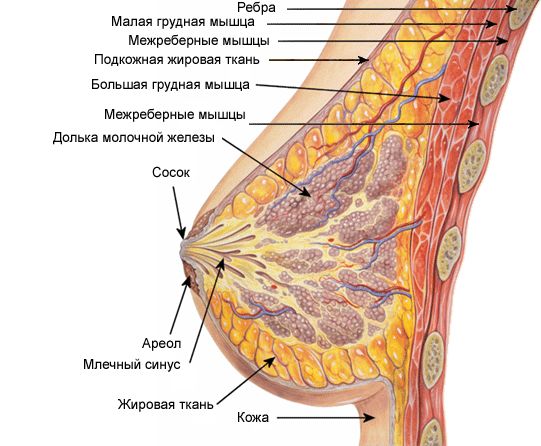
Külön emlőmirigyek, amelyek sok csőből állnak, amelyek végén meghosszabbítások vannak - alveolusok (mikroszkópos hólyagok) alkotják a mirigyes részt, amelyek a mirigy lebenyeiben találhatók. A tej az alveolusokban termelődik. A kiválasztó csatornák (tubulusok) a tubulusok terminális szakaszain és a mellbimbón nyíló további kitágult laktiferous sinusokon keresztül a mirigybe szállítják. A mellbimbó közvetlenül a mellkas közepe alatt, a 4-5 bordaréssel szemben helyezkedik el. A mellbimbó alakja a nemszülő nőknél kúpos, a szülőknél hengeres.
A mellbimbók és bimbóudvaruk (3-5 cm átmérőjű pigmentált terület) felszínén nagyszámú idegvégződéssel rendelkező izomsejtek találhatók, amelyek irritációja következtében a mellbimbóból táplálva anyatej. A mellbimbó és a bimbóudvar színe nulla szülésnél rózsaszínes vagy sötétvörös, szülötteknél barnás.
Az idegvégződésekkel rendelkező mellbimbók érzékeny erogén zónává válnak, és a szexuális izgalom (erekció) során az izomsejtek összehúzódásával emelkednek. A montgomery kis emlőmirigyei is jelen vannak a körben a mellbimbók közelében kis kiemelkedések formájában.
A mellbimbókat ráncos bőr borítja, felül kis lyukakkal - 1,7-2,3 mm átmérőjű tejszerű pórusok (a tejcsatornák végei). Amikor egyes tejcsatornák egyesülnek egymással, a lyukak száma eléri a 8-15-öt, ami kevesebb, mint a vezetékek teljes száma.
Az emlőmirigyek vérellátása a mellkasi artériákon keresztül történik: belső és oldalsó.
Az emlőmirigy típusa érett állapotban
11-12 éves korukig a lányok emlőmirigyei emlőmirigyekből állnak, amelyek elágazás nélküli rövid csövek és alveolusok formájában vannak. A petefészkek által termelt ösztrogén hátterében a tejszerű csövek hosszának növekedése kezdődik, és a végükön - az alveolusok, a kötő-, zsír- és mirigyszövet mennyiségének egyidejű növekedésével. Így alakul ki a női mell mérete.
A mell megjelenése a menstruációs ciklus alatt
A menstruáció során az emlőmirigyben bekövetkező változások ciklusai kezdődnek. A ciklus második fázisában a progeszteron 12-14 napon belül elősegíti az alveolusok kialakulását. Amikor a progeszteron termelése leáll, az alveolusok fejlődése leáll, és a következő ciklus kezdetéig eltűnnek.
A menstruációs ciklus végén az emlőmirigyek mérete enyhén megnő, „élesedik”, egyidejű kellemetlenséggel és fájdalommal. Így kezdődik a premenstruációs szindróma.
A mell típusa terhesség alatt és szülés után
A terhesség hozzájárul az emlőmirigy teljes fejlődéséhez, mivel a progeszteron hosszú távú felszabadulása aktiválja az alveolusok fejlődését. A terhesség végére egy másik hormon termelődik - a prolaktin, amely hozzájárul a kolosztrum termeléséhez az alveolusokban - ez egy különleges titok, amely az anyatejjel ellentétben sok fehérjét és kevesebb lipidet tartalmaz.
A tejelválasztásért és a tejlebenyek kialakulásának serkentéséért felelős prolaktin hormon szintézise az agyalapi mirigyben történik. A férfiak is prolaktint termelnek. Az emelkedett prolaktinszint stresszhez és emlőproblémákhoz vezet.
A szülés után az emlőmirigy anyatejet termel - a laktáció a fő hormon - oxitocin - alveolusainak, valamint a pajzsmirigyhormonoknak hatására kezdődik.
Tehát az emlő működését befolyásolja: a progeszteron, a prolaktin és az oxitocin, valamint az inzulin, így a cukorbeteg nők nagyobb valószínűséggel kapnak mellrákot. A pajzsmirigy állapota közvetlenül kapcsolódik az emlőmirigyekhez és a méhhez.
A pajzsmirigy által termelt hormonok hatására: tiroxin (T4) és trijódtironin (T3) fordul elő:
- az anyagcsere szabályozása a szervezetben;
- szív- és érrendszeri aktivitás;
- a gyomor-bél traktus munkája;
- a reproduktív rendszer funkcionális munkája;
- mentális tevékenység.
Érdekes tudni! A bal mell nagyobb, mint a jobb mell. Az endokrin rendszer zavara a férfiaknál a mellek növekedéséhez és a tejelválasztáshoz vezet. Újszülötteknél az emlőmirigyek kóros szekrécióra, az úgynevezett "boszorkánytej"-re képesek.
Az emlőmirigyek fejlődése rendellenes lehet, ezért figyelje meg:
- amastia - az emlőmirigyek egy- vagy kétoldali atrófiája (MF);
- makromasztia - a mell növekedése 30 kg-ig mindkét oldalon;
- polymastia - további MF jelenléte a hónalj területén;
- polythelia - a mell rendellenes fejlődése több mellbimbó formájában a test vonala mentén.
Mellrák - mi ez?
A mirigy lebenyeiből vagy csatornáiból származó hámdaganatot mellráknak vagy emlőráknak nevezik. Leggyakrabban rosszindulatú onkopatológia fordul elő - késői diagnózissal és negatív eredménnyel.
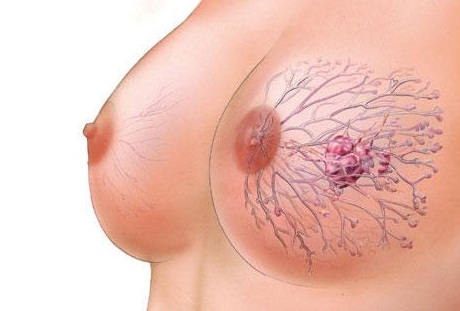
A mellrákot (BC) a következő tényezők válthatják ki:
- magas ösztrogénszint a vérben;
- hormonális fogamzásgátlók szedése;
- a menstruációs ciklust szabályozó hormonokat tartalmazó gyógyszerek;
- hormonpótló terápia alkalmazása menopauzában;
- emlőrákos rokonok jelenléte az 1. női vonalban;
- első terhesség 30 év után;
- meddőség;
- 40 év felettiek;
- korábbi petefészekrák vagy MOH;
- érintkezés radioaktív forrással;
- az emlőben bekövetkező változások, például atipikus epiteliális hiperplázia;
- endokrinológiai és anyagcserezavarok - pajzsmirigybetegség, elhízás;
- a zsíros ételek fokozott fogyasztása;
- a menstruáció korai kezdete (9-11 éves korban);
- késői menopauza kezdete.
A mell méretének növekedésével nő a rák kialakulásának kockázata.
A daganatok okai, az emlőrák rákmegelőző betegségei
Rák alakulhat ki az emlő szöveteinek korábbi kóros folyamataival kapcsolatban - ismételt dyshormonalis hiperplázia, amelyben fibrocisztás mastopathia (fibroadenomatosis) gócok képződnek.
Az endokrin rendellenességek a petefészek-betegségek hátterében, a gyermek helytelen táplálása, az abortuszokkal összefüggésben ezeknek a kóros folyamatoknak az okai.
A nőknél az emlőrák okai az egészséges emlősejtekben előforduló mutációk következményei lehetnek. A rákkeltő anyagoknak való kitettség, valamint a rák kockázati tényezői megváltoztathatják a DNS-t, ezért mutációk és a normál sejtek onkogén sejtekké alakulnak át, különösen gyakori osztódásukkal.
A mellben rosszindulatú daganat alakulhat ki a következők miatt:
- mechanikai sérülések: a mell zúzódásai hematómákkal, zúzódások;
- emelkedett ösztrogénszint;
- a mellékvesék és más endokrin mirigyek rendellenességei;
- gyakori abortuszok, amelyek kizárják a laktációt;
- rossz szokások: dohányzás, állati zsírok és sör fokozott fogyasztása;
- napi stressz, ülő életmód;
- férfiaknál - egy kísérő betegség - gynecomastia.
Gyakori rákmegelőző betegségek:
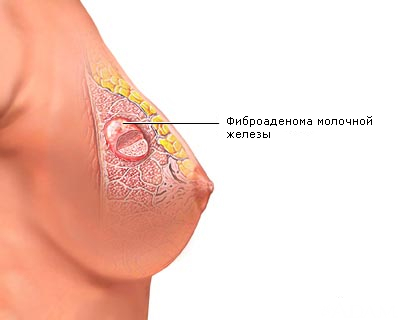
- a fibrocisztás mastopathiát jóindulatú hormonális és morfológiai változások jellemzik az emlőszövetben;
- tőgygyulladás - az emlő gennyes gyulladására utal, amely gyakran a szülés után fordul elő a tömítések kialakulása során az éles tejfelesleg miatt;
- a mell bőrelváltozásai daganatok nélkül kombinálják a mellbimbó ekcémáját, a mell alatti redők candidiasisát, bakteriális fertőzéseket.
Mellrák: a betegség tünetei és jelei nőknél és férfiaknál
Az emlőrák korai stádiumában jelentkező jeleit a mell alapos tapintása során nem lehet észrevenni. Előfordulhat, hogy még a tapasztalt szakemberek sem észlelnek tapintással egy apró daganatot. A mammográfia segítségével meghatározhatja az emlőben bekövetkező összes változást. Bizonyos kockázati tényezők esetén a diagnózist ultrahang- vagy MRI-szűréssel erősítik meg.
Ha az emlőrák jeleit daganat formájában kezdték kimutatni otthoni tapintáskor vagy orvosi rendelésen, akkor ez már a rák súlyosabb stádiumának kialakulását jelzi.
A napi emlővizsgálatok során figyelnie kell, ha:
- bőrpír és hámlás;
- vizuális változás a mellbimbóban és fájdalom benne;
- váladékozás a mellbimbóból;
- csomó vagy kis csomó, különösen az egyik mellben;
- a mell deformációja és duzzanata;
- a mell kontúrjának megváltozása a tapintás során, amelyet a hely tünetének neveznek;
- "citromhéj" - észrevehető pórusok a bőrön;
- sebek a bőrön;
- a mellbimbó visszahúzódása és a daganat felett - a bőr;
- megnagyobbodott nyirokcsomók a hónalj alatt.
Az emlőrák gyanúja esetén a tünetek diagnosztikus vizsgálatokkal ellenőrizhetők: biopsziával és mammográfiával, amelyek a mell sűrű szövetén keresztül is kimutatják a daganatot.
Fájnak a mellek a rákkal? Erre a kérdésre válaszolva hozzátehetjük, hogy éjszakai alvás közben nem csak a mellkasban, hanem a háton is jelentkezik a húzó fájdalom a lapockák között. Ugyanakkor a mély légzés és / vagy a testhelyzet nem kapcsolódik hozzá.
A tünetek és jelek leggyakrabban kedvezőtlen környezeti feltételekben nyilvánulnak meg, negatív hatás káros vegyi anyagok a termelésben és a háztartási vegyszerekből, áthatoló sugárzás, napsugárzás, széles körben elterjedt és indokolatlan gyógyszerhasználat a nagy ipari városok lakói által.
Az emlőrák férfiaknál (tinédzsereknél és időseknél) akkor fordulhat elő, ha:
- gynecomastia - a mellszövet növekedése a hormonok egyensúlyának megsértésével;
- daganat vagy májbetegség megjelenése, ami az ösztrogén - a női nemi hormon - fokozott termeléséhez vezet;
- bizonyos gyógyszerek alkalmazása peptikus fekélyek, valamint nőgyógyászati betegségeket okozó szív- és érbetegségek kezelésére;
- Klinfelter-szindróma, egy ritka genetikai betegség, amely gynecomastiát okoz és növeli a mellrák kockázatát.
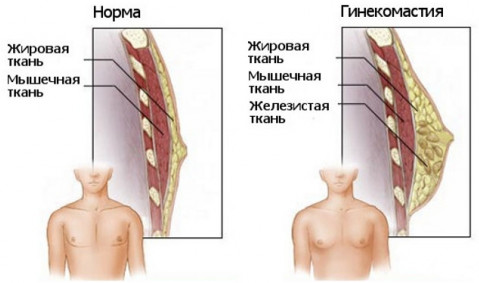
A megbetegedések kockázati tényezői közé tartozik még az öröklődés, a sugárterhelés, a fizikai inaktivitás és az elhízás. A tünetek egyértelműen emlőrákra utalnak férfiaknál, amelyet a mellbimbó alatt vagy a bimbóudvar területén található daganatok jellemeznek. Véres anyag fog kijönni a mellbimbóból. A rák utolsó szakaszában zavarják őket: a bőr fekélyesedése, a hónalji nyirokcsomók gyors növekedése és tömörödése. Ebben az esetben a rák túlterjedhet a mellen, mivel a férfiaknál kisebb, mint a nőknél. A gyógyulás prognózisa csalódást keltő lehet.
A mellrák egyéb tünetei
A rák kivizsgálása és gyanúja során az orvos figyelmet fordít a pecsétek jellegére, amelyeket aztán laboratóriumban megvizsgálnak. Az onkológiát világos kontúrú, fájdalommentes, sűrű szerkezetű, korlátozott mobilitású csomópontok jelzik (egyszeri vagy csoportos), a csomópont (csomópontok) feletti ráncos bőrbehúzódások. Ebben az esetben a hónalj alatt tapinthatóak a nyirokcsomók. A mellbimbó vastagabb lesz, a bőr kifekélyesedik és úgy néz ki, mint egy citromhéj.
A diffúz tömítések hasonlóak a mastitis vagy mastopathia akut formájához. Öt változatban kaphatók:
- ödémás, gyakrabban terhesség alatt és szoptatás. A mell bőre megduzzad és telítődik infiltrátummal, kipirosodik és úgy néz ki, mint egy citromhéj. Az ödéma a tejcsatornák infiltrátumának összenyomódása miatt jelenik meg;
- jellegzetes szöveti beszivárgással páncélozott és a mellkasra terjedt. A bőr sűrűvé, kékes-vörössé, inaktívvá és ráncossá válik. Ebben sok csomót érezhet, fekélyeket és héjkérget találhat;
- erysipelatos (gyulladt) gócos vörösséggel, duzzadt, szaggatott szélekkel. A mellkasfal bőre részt vesz a gyulladásos folyamatban. Gyulladás kíséri magas hőmérsékletű 40 C-ig és lázzal. Rosszul kezelik.
- Vastitis-szerű, a bőrfelület növekedésével, feszüléssel, bőrpírral és a helyi hőmérséklet emelkedésével a tömörítési zónában. Sűrűek, enyhén mozgékonyak és minden területen tapinthatók az ujjak alatt. Gyorsan terjedő, lázzal járó gyulladás jellemzi.
- pikkelysömör vagy ekcéma (Paget-kór) formájában, amelyet fényes hiperémia kísér, a mellbimbó és a bimbóudvar megnagyobbodása, először száraz, majd síró kéreg és varasodás megjelenésével, alattuk pedig nedves granulátumok. A karcinogenezis terjedése a tejcsatornákon keresztül, mélyen a mellbe kerül.
Tájékoztató videó a témában: "A mellrák 3 fő jele"
Metasztázisok mellrákban
Az emlőrák áttétjei akkor jelennek meg, amikor az egyes daganatsejtek a véráramban (hematogén úton) és a nyirokfolyadékon (limfogén úton) keresztül terjednek az időszak alatt. korai fejlesztés onkogén daganat. A másodlagos daganatok gyors előfordulása az áttétek miatt csak a szervezet kimerült immunrendszere esetén, különösen a rák agresszív formáinál jelentkezik.
Magas immunitás mellett a szervezet megakadályozza a rákos sejtek reprodukcióját az emlőmirigyeken kívül, és nem képződnek metasztatikus gócok. Nem invazívnak nevezik azt a daganatot, amely nem lépi túl a kialakulás helyét: az emlőmirigyet vagy csatornát.
Ha a daganat ellenőrizetlen növekedéssel megnövekszik, és túlterjed a mell lebenyén vagy csatornáján, akkor invazívnak (inváziónak) nevezik.
A tumorsejtek - ErbB-2 fehérjék - expressziójával megkezdődik a metasztázis. Ezért az emlőbiopszia immunológiai elemzése kimutathatja ezt a kifejeződést, hogy megerősítse a betegség korai stádiumának agresszivitását, még mielőtt a metasztázisok megjelennének. Amikor szcintigráfiával vagy PET-CT-vel metasztázisokat észlelnek, már jelezhető a sejtek elterjedése a máj, az agy, a tüdő és a csontok szöveteiben.
Az emlőrák, áttétek mind a neoplazma kialakulásának kezdeti szakaszában, mind a kiújulása után kimutathatók. A daganatos áttétek gyakran hosszú ideig látens (alvó) állapotban maradnak. Az elsődleges daganatképződés eltávolítása után 7-10 évig hajlamosak "aludni", és csak provokatív tényezők hatására jelennek meg.
A metasztázis kialakulásának helye a legközelebbi (regionális) nyirokcsomók - mellkas elülső, hónalj, subclavia, supraclavicularis és parasternalis. A rák előrehaladtával a nyirokcsomók mérete megnő, ezt limfadenopátiának nevezik.

A regionális nyirokcsomók már nem képesek megakadályozni a rákos sejtek további metasztázisát, így a hematogén áttétek elérik:
- agy és gerincvelő;
- máj és vesék;
- tüdő;
- szivacsos csontok.
Amikor a rákos sejtek bejutnak ezekbe a szervekbe, a daganatsziget áttét méretűvé növekszik, és a következő tünetekkel nyilvánul meg:
- az agyban- fejfájás, általános és izomgyengeség a végtagokban, látásromlás: kettős látás vagy látómező elvesztése, pszichés zavarok, tudatszint csökkenés, görcsök;
- a gerincvelőben- fájdalom és zsibbadás, paresztézia és izomgyengeség, lógó kéz és csapkodó láb tünetei, Horner-szindróma figyelhető meg a brachialis plexusban;
- a májban- elhúzódó fájdalommal járó hasi nehézség és puffadás, sárgaság kialakulása a működőképes májszövet csökkenésével, fogyás;
- a vesékben- vér a vizeletben, hematuria, fáradtság, hirtelen fogyás, étvágytalanság vagy csökkenés, erős izzadás, magas láz, hátfájás, vérszegénység, károsodott hormontermelés és ennek következtében a vörösvértestek számának csökkenése, magas vérnyomás;
- a tüdőben- tartós köhögés: száraz és nedves, légszomj terhelés közben és nyugalomban;
- szivacsos csontokban- folyamatosan fokozódó fájdalom a hátban (csigolyákban), a medencecsontokban és a nagy ízületekben, beleértve a térd- és boka-, csípő- és vállízületeket. Amikor a gerincvelői idegek gyökereit az érintett csigolyák összenyomják (gyakrabban az ágyéki régióban), a tünetek a végtagok zsibbadásában vagy gyengeségében, a belek és a húgyhólyag élettani aktivitásának megsértésében nyilvánulnak meg: széklet- és vizelet-inkontinencia. fejlődik.
Az emlőrák stádiumai és osztályozásuk
Az emlőrák öt stádiumának meghatározásakor (0-tól 4-ig) felvázolják a betegek kezelési rendjét, és megjósolják a gyógyulás hatékonyságát.

a következő tényezők határozzák meg:
- tumor mérete (T1, T2, T3, T4);
- az oktatás invazivitása;
- a nyirokcsomók károsodása (N 0, N1, N2, N3);
- metasztázisok jelenléte más szervekben - M0, (hiányzik) M1 (rendelkezésre áll).
Az emlőrák szakaszai - osztályozás:
| Színpad | Méret, lásd | A nyirokcsomók veresége | távolimetasztázisok |
| 0 | Hiányzó | Hiányzó | |
| én | T1 = 2 | Nincs metasztázis - N 0 | Nem azonosított - M 0 |
| II | T2 = 3-5 | N 1 - I-II szintű áttétek egyrészt a nyirokcsomókban, tapinthatóak | M 0 vagy M 1 - hiányzik, vagy egyetlen távoli metasztázis van |
| II-A | T2 = 2 vagy 2-5 | Érintett nyirokcsomók a hónalj alatt, a nyirokcsomók nem érintettek |
«» «» |
| II-B | T3=2-5 vagy T3>5 | A nyirokcsomók érintettek., a nyirokcsomók nem érintettek. | |
| III | T 3 >5 | A hónalj alatti üreg nyirokcsomóiban N 2 I-II szintű áttétet észleltünk | M 0 vagy M 1 - hiányzik vagy távoli metasztázisok vannak. |
| III-A | Bármi | A hónalj alatt forrasztott nyirokcsomók | «» |
| III-B | Bármi | A mell bőrébe nő, a hónalj alatt nyirokcsomók vannak forrasztva | «» |
| III-C | Bármi | A kulcscsont alatti és feletti nyirokcsomók érintettek és/vagy a daganat a mellkasba nőtt | «» |
| IV | Bármi | A daganat az emlő határain túlra terjedt, a bőrön csomók, fekélyek vannak, N 3 - III-as szintű áttétek a mellkas mindkét oldalán, mell alatt, hónalj alatt, kulcscsont felett, tapinthatóak | M 1 - bármely szervben és csontban több metasztázis található |
Az emlőrák korai szakaszai - 1, II-A, II-B és III-A.
A műtét után az 1. stádiumú emlőrák kezelése 2-3 hétig tart. A várható élettartamról elmondható, hogy mértékét a terápia befejezését követő 10 éven belül határozzák meg. Ha 1. stádiumú emlőrákot diagnosztizálnak, a prognózis pozitív, az 5 éves túlélési arány meghaladja az összes eset 85%-át. Ha a 2. stádiumú emlőrákot azonosítják, az 5 év feletti várható élettartam az összes eset körülbelül 66%-át teszi ki.
Az emlőrák késői szakaszai - III-B, III-C és IV. Az előrejelzés optimista vagy negatív. Ha 3. stádiumú emlőrákot diagnosztizálnak, az 5 évnél hosszabb várható élettartam az összes eset 41%-a. Ez lehetséges 5 cm-nél nagyobb daganatok jelenlétében, amelyek a mellet körülvevő szövetekben csíráznak, a karok alatti nyirokcsomók elváltozásai és más területeken, de metasztázisok hiányában.
Ha a diagnózis „4. stádiumú emlőrák”, a betegek várható élettartama csak az esetek 10%-ában haladja meg az 5 évet. Ez lehetséges 5 cm-nél nagyobb daganat esetén, a nyirokcsomókban lévő elváltozások jelenlétében, és ha metasztázisokat észlelnek távoli fontos szervekben.
Invazív emlőrák, duktális és lebenyes. Az ösztrogén és a progeszteron szintje az emlőmirigyben, egy specifikus fehérje, a HER2 / neu, jelzi a rák típusát (formáját).
A nők állapota a hormonális háttértől függően változik. Számukra a petefészkek által termelt hormonok fontosak. A természetes élettani folyamatok ösztrogének, progeszteron, agyalapi mirigy hormonok - LH, FSH - hatására mennek végbe.
Az emlőhiperplázia számos formája endokrin rendellenességekkel és magas ösztrogén- és prolaktinszinttel, valamint csökkent progeszteronszinttel fordul elő. Az emlőrák azonos arányban nyilvánulhat meg, és lehet ösztrogén- és progeszteronfüggő.
A kezelés hormonális egyensúlyhiánya esetén endokrin terápiát alkalmaznak. A kezelés hatékonysága 75%. Ugyanakkor a petefészek működését szabályozzák, és fizikai (besugárzás) és sebészeti kasztrálást alkalmaznak.
A negatív rák a legsúlyosabb formája, mivel nehéz kezelni. Hármas negatív emlőráknak nevezik, mivel a szervezetben három fehérje egyikének receptorai vannak jelen, mint például az ösztrogén, a progeszteron és a specifikus tumorfehérje, a HER2/neu.
Kétféle ösztrogénfüggő rák létezik, az A és a B.
A típusú luminális rák a nők a menopauza idején az esetek 30-40%-ában megbetegedhetnek. Hormonsejtek: az ösztrogént és a progeszteront a tumorsejtek receptorai jól érzékelik, de a HER2/neu tumorfehérje sejtjeit egyáltalán nem érzékelik. Érzékenységük az emlőrák sejtnövekedési markerére alacsony lesz - Ki67.
A luminális rák jól kezelhető hormonterápiával, tamoxifennel (ösztrogén antagonista) és aromatáz inhibitorral, egy mellékvese enzimmel, amely elősegíti a tesztoszteron ösztrogénné történő átalakulását. Ugyanakkor csökken a visszaesések száma, és nő a gyógyulás százaléka.
B típusú luminális rák a fogamzóképes korú nők megbetegednek (14-18%). A rákot gyakori visszaesések jellemzik, amelyeket a nyirokcsomókban kialakuló áttétek kísérnek. A betegség nehezen kezelhető, rosszul kezelhető hormon- és kemoterápiával. Ritka esetekben az immunterápia (az immunitás stimulálása) a transztuzumab gyógyszerrel, a HER2 / neu tumorprotein elleni humán monoklonális antitestekkel leállítja a sejtnövekedést.
A beszűrődő rák többféle formában jelentkezik:
- a nem invazív rák két formája a mell csatornáiban és lebenyeiben;
- az invazív (infiltráló) rák két formája a csatornákban és lebenyekben;
- a rák szövettani formája: metaplasztikus, papilláris, kolloid, medulláris.
A beszűrődő rákos megbetegedések az áramlásokat és a lebenyeket érintik, és 70%-ban ductalis karcinóma tünetei vannak. A daganat sűrű burgonyaszerű képződménynek tűnhet.
Ha rosszul differenciált sejteket észlelnek, akkor a betegség lefolyását agresszív tünetek jellemzik, amelyeket a hónaljban metasztázisok és a nyirokcsomók károsodása kísér.
A legsúlyosabb a kevert forma a lebenyekben és a csatornákban szövettani változásokkal. A kezelést végezzük műtéti eltávolításés kemoterápia.
A mellrák diagnózisa nőknél
A mellrákot korai stádiumban diagnosztizálják. Az orvos álló helyzetben megvizsgálja a beteget. Ezzel egyidejűleg elengedik és felemelik a kezüket, hogy felmérhesse a mellkas bőrének körvonalait, méretét, szimmetriáját és állapotát. Az orvos azonosíthatja:

- mennyire elmozdult, deformálódott a mellbimbó és változott a szintje;
- a mellbimbó bőrének kóros ráncosodása, duzzanat, hiperémia és váladékozás;
- a hónalj alatti nyirokcsomók tapintásakor, a kulcscsontok felett és alatt - elváltozás jelenléte (a csomópont megnagyobbodása);
- a mirigy tapintásakor - a mirigy konzisztenciája és szerkezeti homogenitása.
Az emlőrák diagnózisa magában foglalja a Hodgkin-kór, a tüdő-, petefészek-, hasnyálmirigyrákok kizárására (vagy megerősítésére) szolgáló teszteket, valamint a bőrbetegségek, például a laphámsejtes karcinóma azonosítását. Egyes esetekben vak mastectomiát végeznek - az emlőmirigyet citológiai vizsgálat nélkül eltávolítják.
Klinikai vizsgálat után a diagnózis megerősítésre kerül a következő indikációk alapján:
- mammográfia (az emlőmirigyek röntgenfelvétele);
- ultrahangvizsgálat (ultrahang) a formáció természetének meghatározására: szilárd vagy cisztás;
- punkciós biopszia - a mellszövet citológiai vizsgálata;
- aspirációs biopszia és az aspirátum ezt követő citológiai vizsgálata;
- mélyen elhelyezkedő képződmények szelektív excíziós biopsziája.
Ha a biopsziában ösztrogén és progeszteron receptorok vannak, akkor a receptor-pozitív daganatok kezelésére hormonterápiát alkalmaznak. Ezt követően a prognózis még a 3. stádiumú mellrák esetén is javul.
A diploidia (DNS index = 1,00) vagy aneuploidia (DNS index + 1,00) és a mitózis S-fázisában lévő sejtek frakciójának meghatározásához duct citometriát végeznek. A nagy frakciójú aneuploid daganatok rontják a prognózist a kezelés után.
A metasztázisok meghatározására és a kiújulás gyanúja esetén az emlőrák onkomarkereit használják: CEA, CA15-3, CA 27-29, és meghatározzák azok szintjét. Mivel a metasztázisok keresésekor a test nagy területét kell megvizsgálni, a csontrendszer szcintigráfiáját az egyes gyanús csomópontok röntgensugárzással történő egyidejű vizsgálatával végzik.
A mellrák tumormarkerét a diagnózis megerősítésére a klasszikus kutatási módszerekkel együtt használják:
- A hasi szervek ultrahangja;
- Az agy és a gerincvelő MRI-je;
- az agy, a medence, a has, a mellkas számítógépes tomográfiája;
- PET-CT.
A cikk egy tájékoztató videót mutat be a témában: „Mellrák: kockázati tényezők, tünetek, diagnózis, kezelési lehetőségek”
Az emlőrák kezelésének módszerei
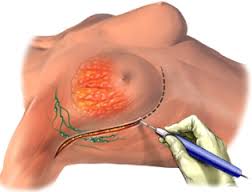
Az emlőrák sebészeti kezelését a betegség stádiumának, a daganat méretének és elhelyezkedésének, az onkogén daganatok számának, az emlő alakjának és méretének figyelembevételével végzik. Megfontolásra kerül a sugárterápia technikai valószínűségeinek elérhetősége és maga a műtét, az emlőmirigy megőrzésének lehetősége.
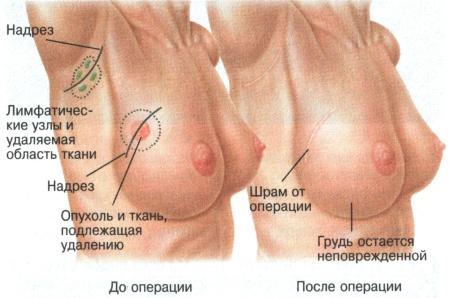
Az emlőrák módosított radikális mastectomiával történő kezelése megmenti az emlőmirigyet. A tyectomiát a daganat kiterjedésének helyes felmérése és a kozmetikai eredmény javítása érdekében végezzük.
Az emlőmirigy szervmegőrző műveleteinek ellenjavallatai a következők:
- nagy daganatok a kis emlőmirigyeken;
- a mellbimbó közelében található elsődleges daganatok;
- többszörös daganatok az emlőben;
- a sugárterápia ellenjavallata;
- késői kezelés (2. szakasz után);
- mikromeszesedés a csatornában vagy egy nagy elváltozás azon belül.
Megtartott palliatív vagy radikális. Ebben az esetben multifokális rák esetén a teljes érintett emlőt és a karok alatti nyirokcsomókat eltávolítják.
Lumpectomia (ágazati reszekció), A karok alatti nyirokcsomók limfadenektómiája (1 és 2 szint), besugárzás (műtét után) kisméretű (4 cm-nél kisebb) primer daganatok és intraductalis carcinoma észlelésekor történik.
Szintén végrehajtották:
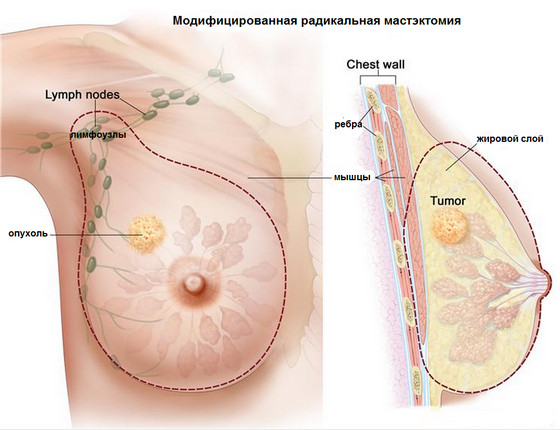
- mastectomia:
- egyszerű (Maden műtét): a mell eltávolítása a mellbimbó és az 1. szintű nyirokcsomók közelében;
- módosított gyök (Patey-műtét): bőrt távolítanak el az emlőből, az emlőmirigyből, a mellizom kisebb részéből és a zsírszövetből, a hónalj alatti nyirokcsomókból, a kulcscsont felett és alatt;
- radikális Halsted-műtét: szövetet távolítanak el, mint a Patey-műtétnél és a nagy mellizomot, de a mellideg megmarad, hogy megelőzze a serratus elülső denervációját és megszűnjön a pterygoid scapula tünete;
- kiterjedt és radikális, amelynek során a mediastinalis nyirokcsomókat, a nagy vagy mediálisan elhelyezkedő daganatokat parasternális (mellkason belüli) metasztázisokkal eltávolítják;
- helyreállító műtét szubpectoralis protézissel.
Az emlő rekonstrukcióját mastectomiával kombinálják, vagy az első műtéti seb gyógyulása után hajtják végre.
Ha mellrákot diagnosztizálnak, mennyi ideig élnek a műtét után? Minden beteg szeretne tudni erről, de határozott választ aligha tud valaki adni. A prognózis függ a daganat korától, helyétől, inváziójának és terjedésének mértékétől, stádiumától, szövettani paramétereitől, működőképességétől (a daganat teljes vagy részleges eltávolítása) és a kísérő betegségektől. A legkedvezőbb prognózis a teljesen eltávolított primer elváltozás és regionális nyirokcsomók, áttétek nélkül, a kemoterápiás kúra utáni pozitív válasz és a műtét és kezelés utáni egy éven belüli kiújulás hiánya lesz.
Sugárterápia lefolytatása
Háromféle sugárterápia létezik az emlőrák kezelésére. Tölt:
- külső sugárterápia;
- sugárterápia modulált intenzitással;
- brachyterápia (belső vagy intersticiális ballon vagy katéter segítségével). Független kezelési módszerként vagy műtét után kiegészítőként alkalmazzák.
Itt megtudhatja, hogyan történik. A műtét előtt az emlőmirigyet és a metasztáziszónákat a testrészekben besugározzák, utána - az emlőmirigyet és a nyirokcsomókat, áttétek jelenlététől függően. A műtét utáni sugárterápiát azok végzik, akiket korábban nem végeztek, valamint kockázati tényezőkkel rendelkező betegek:
- daganatok (elsődleges) 5 cm-nél nagyobb;
- metasztázisok a hónalj alatti 4 vagy több nyirokcsomóban;
- a daganat behatolása a mellkas fasciájába és/vagy izomzatába, elérve a reszekciós vonalat, átterjedve a nyirokcsomókból a hónalj alatti zsírszövetbe.
Az emlőrák sugárterápiájának klasszikus hatásai, mint a hajhullás és a tartós hányinger, a nagyon kis dózisú ionizáló sugárzás miatt nem jelentkeznek. Akut sugárbetegség nem alakul ki.
A tanfolyam közepén jelentkező mellékhatások:
- általános fáradtság, amely a terápia után 1-2 hónapig tart;
- epizódszerű rövid távú fájdalom a mirigyben: éles lövöldözés (ritkán) és tompa fájdalom;
- sugárzásos bőrgyulladás: a mell bőrének helyi irritációja 3-4 hét elteltével, amelyet a bőr alatti szövet duzzanata, bőrpír, viszketés, száraz bőr vagy bőrgyulladás kísér leégés, amelyben a hám hámlik, és nedves hólyagok képződnek (gyakrabban a mell alatt és a hónalj alatt).
A további kezelést nem igénylő besugárzás következményei megnyilvánulnak:
- mérsékelt duzzanat, amely 6-12 hónap után eltűnik;
- a bőr bronzosodása (sötétedése);
- mérsékelt fájdalom a mellkasban és a körülöttük lévő izmokban a besugárzást követő izomgyulladás következtében.
Fontos! A következő szövődmények kezelése szükséges:
- a felső végtag nyiroködémája (ödéma) a hónalj alatti nyirokcsomók besugárzása és lymphadenectomia (nyirokcsomó-eltávolító műtét) után
- súlyos paresztézia krónikus fájdalom szindrómával a felső végtag izomerejének elvesztése, beleértve a kezet is, hátterében az idegrostok degenerációja miatt;
- sugárzási tüdőgyulladás - a tüdő reaktív gyulladása röntgensugárzás után (3-9 hónap elteltével);
- sugárfekélyek a mell bőrén. Szükségük lehet műtéti kezelésre.
Kemoterápia lefolytatása
A távoli metasztázisok fokozott kockázatával járó adjuvánst sugárterápiával együtt alkalmazzák a kiújulás lassítása vagy megelőzése, valamint a túlélés javítása érdekében nyirokcsomó-áttéttel rendelkező vagy anélküli betegeknél.
Az emlőrák kombinált kemoterápiáját gyakrabban végzik, mint a monoterápiát, különösen metasztázisok esetén. Hat havi tanfolyamok lebonyolítása. A kezelést toxicitás szempontjából vizsgált gyógyszerekkel végzik.
Maximális adagokat írnak elő, például:
- három gyógyszer egyszerre: Fluoruracillus, Metotrexát és Ciklofoszfamid (Cyclophosphamid);
- gyakori relapszusokkal vagy metasztázisokkal - Fluorouracil, Doxorubicin-hidroklorid és Ciklofoszfamid;
- metasztázisokkal - Taxol (Paclitaxel), Vinblasztin, Tiofoszfamid, Doxorubicin.
Ne végezzen sugárterápiát a következő okok miatt:
- terhesség;
- korábban más szervnek volt kitéve;
- kötőszöveti betegségek: lupus erythematosus, szisztémás vasculitis, scleroderma, amelyek ellen a páciens fokozott érzékenységet fog szenvedni az eljárásokra;
- egyidejű betegségek jelenléte: súlyos diabetes mellitus, szív- és érrendszeri elégtelenség, vérszegénység.
A mellrák kemoterápia klasszikus mellékhatásai a következők:
- étvágytalanság hányinger és hányás miatt;
- emésztési zavarok, hasmenés és székrekedés;
- apátia, gyengeség, letargia és erővesztés;
- hajhullás (alopecia);
- láz és láz;
- a szervezet védekezőképességének csökkenése és a krónikus betegségek aktiválódása, akut új betegségek megjelenése;
- a petefészkek funkcionális munkájának gátlása;
- vérszegénység és csökkent hemoglobinszint;
- leukopenia (a leukociták számának csökkenése) és thrombocytopenia (a vérlemezkék számának csökkenése) a vérben.
Hormonterápia elvégzése
A mellrák adjuváns hormonterápiáját akkor írják elő, ha:
- hosszú időszak (több mint 5 év) metasztázisok kialakulása nélkül;
- idős betegek;
- metasztázisok jelenléte a csontszövetekben;
- minimális áttétek kialakulása a tüdőben és többszörös regionális metasztázisok;
- az I. és II. fokú rák szövettani megerősítése;
- a korábban végzett hormonterápia utáni hosszú remissziós időszak.
Az emlőrák hormonterápiája hatékony a kemoterápia után, valamint a progeszteron receptorok (PR +) és az ösztrogén receptorok (ER +) esetében a rákos sejteken.
A betegek premenopauza alatti kezelését olyan gyógyszerekkel végzik, mint például:
- Tamoxifen, Luliberin antagonisták: Leuprolid-acetát, Aminoglutetimid, Hidrokortizon.
A posztmenopauzális időszakban a betegek kezelése olyan gyógyszerekkel történik, mint például:
- Tamoxifen, Megestrol-acetát, Aminoglutetimid;
- nagy dózisú ösztrogén - Diethylstilbestrol, Luliberin antagonisták.
ERc-pozitív daganatok jelenlétében célszerű tamoxifennel kezelni. ERc-negatív daganatokban a tamoxifen kevésbé hatékony. Ezenkívül a kezelést aromatáz enzim inhibitorokkal, Zoladex-szel (Goserelin) és peteeltávolítással (a petefészkek eltávolítása és/vagy besugárzása) végzik. Oophorectomia után egy nő terméketlenné válik. A mellékhatások a bőr kivörösödésében és szárazságában, a hüvely szárazságában, a hangulat éles változásában nyilvánulnak meg.
Célzott terápia lefolytatása
Az emlőrák célzott terápiája a rákkezelés egyik új fejlesztése. Különbsége a fenti kezelési módoktól a testszövetekre gyakorolt mellékhatások hiánya és a daganat gyors pusztulása. A kezelés célzott gyógyszerekkel történik (pontexpozíció), amelyek a daganatsejtek növekedését elősegítő molekulára hatnak. Ezt a kezelést "molekuláris célzott terápiának" nevezik, mert gátolja a daganatsejtek növekedését és beindítja pusztulásuk folyamatát. Gyakran kombinálják kemoterápiával és sugárterápiával.
A célzott terápia alkalmazása előtt a biopszia vagy műtét során eltávolított daganatszövet immunhisztopatológiai vizsgálatával teszteket végzünk a receptor érzékenység meghatározására.
Az immunhisztokémiát a HER-2 receptorok, az ösztrogén és a progeszteron számának meghatározására használják a tumorsejtek felszínén.
Ezért a kezelést a következő gyógyszerekkel végzik:
- Tamoxifen, Toremifen (Fareston), Fulvestrant (Fazlodex);
- gyógyszerek, amelyek befolyásolják az ER-pozitív daganatokat, például: Anastroizol (Arimidex), Letrozole (Femara), Exemestane (Aromasin) - az ösztrogént termelő aromatáz enzim inhibitorai;
- szelektív növekedési faktor blokkolók: Bevacizumab (Avastin), Panitumumab (Vectibix), Cetuximab (Erbitux), Trastuzumab (Herceptin). Megakadályozzák az angiogenezist (érnövekedést), és gátolják a daganatsejtek körüli érhálózat kialakulását, ezáltal lassítják a daganat növekedését.
A sejtekben a sérült DNS-t a PARP fehérje inhibitoraival (blokkolóival) helyreállítják, majd az apoptózis program („sejthalál”) gyógyszerekkel aktiválódik: Veliparib, Iniparib, Olaparib, feltéve, hogy a sejtekben nincsenek olyan fő receptorok, mint pl. :
- Her-2 (epidermális növekedési faktor);
- ösztrogén receptor ER;
- progeszteron receptor PR.
Az emlőrák célzott terápiájának prognózisa optimista. Az esetleges kiújulás megelőzésére és a metasztázisok terjedésének megakadályozására használják. A gyógyszerek használata lehetővé teszi a betegek számára, hogy hosszú ideig éljenek a rákos megbetegedésekkel, anélkül, hogy az életminőséget veszélyeztetnék.
Immunterápia elvégzése
Az immunterápia segítségével a rákos sejtek megjelölhetők és láthatóvá tehetők az immunsejtek számára. Közvetlenül elpusztíthatja az újjászületett sejteket vagy erősítheti az immunrendszert.
Az emlőrák immunterápiáját nem specifikus védőoltással hajtják végre: BCG alkalmazása, a fagocita aktivitás stimulálása tuberkulin fehérjeszármazék segítségével, Timidrin felvétele a leukocitákba stb.
Fontos tudni! Immun terápia:
- helyreállítja és normalizálja az immunvédő mechanizmusokat, ha az immunitás csökkent mutatóit találják: humorális és celluláris;
- műtét, sugár- és kemoterápia után alkalmazzák, ha e stressz hatására a szervezet reakcióképessége károsodott;
- távoli áttétek esetén használják: manifesztálódó és szubklinikai, hogy megakadályozzák a másodlagos daganat megjelenését.
A gyógyszeres kezelés jól mutatkozott: Levimezol, Zimozan, Prodigiozan. Ugyanakkor specifikus és nem specifikus immunitási faktorok aktiválódtak. A helyreállított immunitás hozzájárul a mastectomia utáni hosszú relapszusmentes időszakhoz.
Relapszusok és áttétek esetén az immunterápia segít a rákos gócok visszafejlődési gyakoriságának növelésében. A betegek immunreaktivitásának tartós gátlásával az immunterápia nem hoz magas eredményeket.
Betegségmegelőzés
A mellrák megelőzése magában foglalja a mell önvizsgálatát a menstruáció után. Kellene:
- a fibrocisztás mastopathia konzervatív kezelésének időben történő végrehajtása;
- évente nőgyógyász-mammológus megfigyelése, különösen 30-40 év után;
- a 40-50 éves nők évente vagy kétévente egyszer mammográfiás vizsgálaton estek át;
- kockázati tényezőkkel rendelkező 50 éves nők - évente vizsgálják meg a mellet mammográfiával;
- viseljen kényelmes melltartót széles pántokkal, hogy ne legyen dörzsölés és bőrpír, különösen a mellkas duzzanatával járó menstruáció során;
- egészséges életmód vezetése, beleértve az egészséges táplálkozást;
- védje a mellkast a közvetlen napfénytől, sérülésektől és sebészeti beavatkozásoktól.
Tájékoztató videó: a mellrák modern képe
Egészségesnek lenni!
Az emlő onkopatológiája az emlősejtek degenerációja (mutációja) következtében fellépő betegség. A mellrák nem nevezhető tisztán női patológiának. Bár a rák első jeleit nem nehéz önállóan észlelni, a daganatot leggyakrabban a nőgyógyász által végzett vizsgálat során fedezik fel. Minél korábban észlelik az eltéréseket, annál kevésbé traumatikus kezelési módszereket alkalmaznak.
Okoz
A rák kialakulását bizonyos gének (DNS) mutációja okozza, amelyek felelősek a tumor növekedésének gátlásáért. A mellrák kockázatának kitett nők a következők:
- terhelt öröklődés (a rák jelenléte a korábbi generációkban akár 25%-kal is növeli a kockázatot);
- nulliparos, életkorú elsőszülés (az első szülés 30 év után történt);
- 50 évnél idősebb (menopauza idején);
- a kórelőzményében abortusz szerepelt;
- megtagadta a szoptatást;
- hormonális fogamzásgátlók hosszú távú alkalmazása;
- akik mastopathián estek át (diffúz formából csomóssá degenerálódott), mastitis;
- sérüléseket, zúzódásokat, az emlőmirigyek hipotermiáját szenvedett;
- kifejezett korai pubertással;
- endokrin patológiával (beleértve az elhízást és a cukorbetegséget);
- korábban kapott sugárterápiás tanfolyamokat;
- dohányosok, alkoholfogyasztók;
- magas háttérsugárzású területeken élnek;
- gyakran tapasztal stresszt.
A férfiaknál az emlőrák rendkívül ritka (a férfiak előfordulási gyakorisága csak a nők 1%-a), leggyakrabban hormonális egyensúlyhiány (gynecomastia - az emlőmirigyek növekedése a női hormonok mennyiségének növekedése miatt a férfi testben).
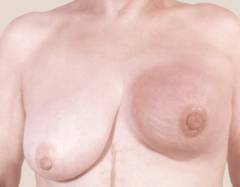
Tünetek
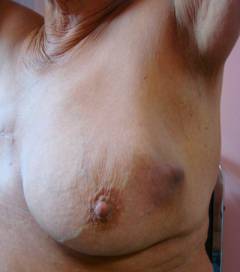
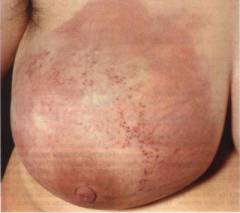
A nők általában nem tulajdonítanak jelentőséget az enyhe fájdalomnak és kellemetlen érzésnek a mellkasban, azonban ezek a jelek jelezhetik a daganat kialakulását. A rákos mell így néz ki (egy vagy több külső jel):
- a bőr területe megkeményedett, a bőr "citromhéj" formájában van;
- helyi bőrpír, duzzanat;
- a visszahúzódás megjelenése a bőrön;
- az emlőmirigy deformációja (megnagyobbodás, aszimmetrikus "fodrozódás");
- vénás mintázat megjelenése az emlőmirigyek bőrén;
- mellbimbó visszahúzódása;
- kóros váladékozás a mellbimbóból (sóros, véres lehet);
- erodált terület megjelenése a mellkason;
- a tömörödés kimutatása tapintással.
Fontos! Ha a fenti tüneteket tapasztalja és fájdalom mamológus felkeresése kötelező.
Az emlőrák hosszú távú tünetei:
- tapintható szilárd daganat, néha pépes csomó;
- csomópontok megjelenése a második mirigyben (a második mellre való terjedés kockázata 4-szeresére nő);
- az axilláris, supraclavicularis és subclavia nyirokcsomók növekedése (3. stádiumú daganat);
- mellkasi fájdalom (az emlőrák eseteinek csak 15%-ában);
- általános tünetek (gyengeség, subfebrilis állapot stb.);
- távoli metasztázisok (az onkológiai folyamat 4. szakasza).
Az emlőrák szakaszai:
- 0 szakasz. A nem invazív daganat, a rákos sejtek a fókuszra korlátozódnak.
- 1 szakasz. A megváltozott sejtek a szomszédos szövetekbe nőnek, károsítva a mirigyet. A daganat legfeljebb 2 cm átmérőjű.
- 2 fokozatú. Tömörítés 5 cm-ig, a nyirokrendszer beletartozik az onkofolyamatba.
- 3a szakasz. A csomópont több mint 5 cm, a nyirokcsomók kiterjedt károsodása.
- 3b szakasz. A főcsomó mérete nem számít, az onkofolyamat a mellkasra terjed, befolyásolva a belső nyirokcsomókat.
- 4 fokozatú. Távoli áttétek jellemzik a tüdőben, májban, nyaki szervekben.
Fontos! A rák 0-2 stádiumban történő kimutatása 70%-os 5 éves túlélést garantál. A Németországban és más külföldi országokban végzett kezelés magasabb előfordulási arányt eredményez - 90-100%.
Az emlőmirigyek önvizsgálata

Minden nőnek ismernie kell az emlővizsgálat szabályait, és rendszeres önvizsgálatot kell végeznie az emlőrák időben történő felismerése érdekében.
A tükörbe nézve
Egy nő tükör előtt megvizsgálja a melleit, hogy nem észlelhetők-e kóros elváltozások a mell méretében, alakjában, a bőrben és a mellbimbókban, a hónaljban. A vizsgálat két pozícióban történik: a kar a vizsgált szerv oldaláról a fej mögé hátravetve, a test mentén nyújtott karral. A mirigy körüli nyomásnak és a mellbimbó összenyomásának gyengéden kell lennie. A mirigyek vizsgálata a zuhany alatt megismételhető. Az ujjbegyeket a nedves bőrre csúsztatva körkörös mozdulatokkal gondosan megvizsgálják az emlőmirigyet.
Fontos! A nők bal emlőmirigye fiziológiailag valamivel nagyobb, mint a jobb.
Fekvési vizsgálat
A lapocka alá párnát helyeznek a vizsgált oldalon. Három középső ujjal óvatosan vizsgálja meg a mellkast körben a perifériától a közepéig, a szegycsonttól kezdve. A vizsgálat időtartama körülbelül 5 perc.
Diagnosztika
Az emlőmirigyek onkológiai betegségeinek diagnosztizálása a következő vizsgálatokat foglalja magában:
- a mell orvosi vizsgálata nőgyógyász / mamológus által;
- Az emlőmirigyek ultrahangvizsgálata (különbséget tesz a cisztás patológia és a rák között);
- vérvizsgálatok (oncomarkerek - a rákot néha hiányuk kíséri, immunológiai vizsgálatok);
- mammográfiás vizsgálat a daganatos anyag esetleges biopsziához történő felvételével;
- a tényleges biopszia sztereotaxiás / vákuum (meghatározza a tumorsejtek típusát).
A más rendszerekbe és szervekbe metasztatizálódott rák felismerése segít:
- A mellkas, a csontok röntgenfelvétele;
- számítógépes tomográfia (rétegekben vizsgálja a sérült szervet);
- metasztázisgyanús szervek és nyirokcsomók pozitronemissziós tomográfiája.
Kezelés
A kezelési rendet mamológus-onkológus határozza meg az onkológiai folyamat stádiumától, az általános állapottól és a hormonterápiára való érzékenységtől függően.
Kezelési stratégia:
Sugárkezelés
Cyberknife - modern és elég hatékony módszer a daganat sugársebészeti eltávolítása erős gamma-sugárral közvetlenül a daganaton. A sugárterápiás tanfolyamok megelőzhetik vagy kiegészíthetik a sebészeti beavatkozást az onkológiai folyamat bármely szakaszában.
Kemoterápia
A legnépszerűbb citosztatikum a tamoxifen. Aromasin kúrákat ritkábban írnak fel erős mellékhatásai miatt.
hormonterápia
Az emlőrák 75%-át hormonfüggő daganatok képviselik. Az egyénileg kiválasztott ösztrogén- vagy progeszteron-dózisú kezelést a daganatos műtét előtt végezzük nagy méretek, prevenciós céllal a visszaesések megelőzésére és terápiás céllal, még inoperábilis betegeknél is.
Célzott terápia
A technika lényege a ponthatásban rejlik: a gyógyszereket közvetlenül a daganatba juttatják, nem érintik az egészséges sejteket.
Immun terápia
A specifikus rákellenes gyógyszerek (Herceptin) szedése lehetővé teszi az immunrendszer stimulálását a megváltozott sejtek elleni küzdelemre.
Művelet
Gyakrabban elfogadható a mell (a lebeny, amelyben a daganat kialakult) részleges eltávolítása. A mell teljes eltávolítása (mastektómia) akkor javasolt, ha az egész mirigy részt vesz az onkológiai folyamatban. A pszichológiai kényelmetlenség kiküszöbölése érdekében a nőknek utólagos protéziseket ajánlanak implantátumokkal. A 4. szakaszban a műtét gyakran nem megfelelő.
A maximális gyógyító hatás kombinált kezeléssel és az adagok egyéni megválasztásával érhető el.
Az Egyesült Államokban egy egészséges nő, akinek rokonai közül mellrákos, és legalább két gyermeket szült saját akarata döntsenek a profilaktikus mastectomiáról, majd a protézisről.
A mellrák nem halálos ítélet. Nyugati szakértők szerint a nők 70%-ának nincs szüksége a mell radikális eltávolítására, a rák korai felismerése esetén. Az éves orvosi vizsgálat, az emlő önvizsgálata és az azonnali klinikai látogatás lehetővé teszi a daganatos folyamat korai stádiumban történő diagnosztizálását, amely kevésbé radikális kezelést igényel, és jelentősen növeli a túlélési arányt. Ha azonban kóros jeleket találnak, akkor nem szabad riasztani, gyakran a talált pecsétek mastopathia vagy jóindulatú csomó.
Mellrák (karcinóma)- az emlőmirigyek leggyakoribb rosszindulatú daganata.
A betegséget magas előfordulási gyakoriság jellemzi. A fejlett országokban a nők 10%-ánál fordul elő. Európa élen jár. Japánban a legalacsonyabb a mellrák előfordulása.
Néhány epidemiológiai adat az emlőrákról:
- a legtöbb betegséget 45 éves kor után regisztrálják;
- 65 év után a mellrák kialakulásának kockázata 5,8-szorosára nő, és a fiatal korhoz képest (30 éves korig) 150-szeresére nő;
- leggyakrabban az elváltozás az emlőmirigy felső külső részén lokalizálódik, közelebb a hónaljhoz;
- Az összes emlőkarcinómás beteg 99%-a nő, 1%-a férfi;
- a betegség izolált eseteit gyermekeknél írják le;
- a mortalitás ebben a daganatban az összes többi rosszindulatú daganat 19-25%-a;
- Az emlőrák napjainkban a nők egyik leggyakoribb daganata.
Jelenleg világszerte növekszik az incidencia. Ugyanakkor számos fejlett országban csökkenő tendenciát mutatnak a jól szervezett szűrések (nők tömeges vizsgálata) és a korai felismerés miatt.
Az emlőrák okai
Létezik nagyszámú az emlőkarcinóma kialakulását elősegítő tényezők. De szinte mindegyik kétféle rendellenességgel jár: a női nemi hormonok (ösztrogének) fokozott aktivitásával vagy genetikai rendellenességekkel.Az emlőrák kialakulásának kockázatát növelő tényezők:
- női;
- kedvezőtlen öröklődés (a betegség eseteinek jelenléte közeli rokonoknál);
- 12 évnél korábban kezdődő vagy 55 évnél későbbi befejeződés, jelenlétük több mint 40 éve (ez fokozott ösztrogénaktivitást jelez);
- hiánya vagy annak első fellépése 35 év után;
- rosszindulatú daganatok más szervekben (méhben, petefészkekben, nyálmirigyekben);
- különböző mutációk a génekben;
- az ionizáló sugárzás (sugárzás) hatása: különféle betegségek sugárkezelése, fokozott sugárzási háttérrel rendelkező területen élők, gyakori fluorográfia tuberkulózis, foglalkozási veszélyek stb.
- az emlőmirigyek egyéb betegségei: jóindulatú daganatok, a mastopathia csomós formái;
- rákkeltő anyagok (rosszindulatú daganatokat kiváltó vegyi anyagok), egyes vírusok hatása (ezek a pontok eddig kevéssé lettek tanulmányozva);
- magas nő;
- alacsony a fizikai aktivitás;
- visszaélés , ;
- hormonterápia nagy dózisban és hosszú ideig;
- folyamatos használat fogamzásgátlás céljából;
- után .
Általában az emlőmirigyek rosszindulatú daganatai heterogének. A következőkből állnak különböző típusok a különböző sebességgel szaporodó sejtek eltérően reagálnak a kezelésre. Ebben a tekintetben gyakran nehéz megjósolni, hogyan alakul a betegség. Néha minden tünet gyorsan, néha pedig a daganat lassan nő, anélkül, hogy hosszú ideig észrevehető zavarokhoz vezetne.
Az emlőrák első jelei
 Más rosszindulatú daganatokhoz hasonlóan a mellrákot is nagyon nehéz korai stádiumban felismerni. A betegséget hosszú ideig semmilyen tünet nem kíséri. Tüneteit gyakran véletlenül fedezik fel.
Más rosszindulatú daganatokhoz hasonlóan a mellrákot is nagyon nehéz korai stádiumban felismerni. A betegséget hosszú ideig semmilyen tünet nem kíséri. Tüneteit gyakran véletlenül fedezik fel. Azonnali orvosi ellátást igénylő tünetek:
- mellfájdalom, amelynek nincs nyilvánvaló oka, és hosszú ideig fennáll;
- kellemetlen érzés hosszú ideig;
- pecsétek az emlőmirigyben;
- a mell alakjának és méretének megváltozása, duzzanat, deformáció, az aszimmetria megjelenése;
- mellbimbó deformitások: leggyakrabban visszahúzódik;
- váladék a mellbimbóból: véres vagy sárga;
- megváltozik a bőr egy bizonyos helyen: behúzódik, hámlani vagy ráncosodni kezd, megváltozik a színe;
- gödröcske, mélyedés, amely az emlőmirigyen jelenik meg, ha felemeli a kezét;
- duzzadt nyirokcsomók a hónaljban, a kulcscsont felett vagy alatt;
- duzzanat a vállban, az emlőmirigy régiójában.
- Rendszeres önvizsgálat. Egy nőnek képesnek kell lennie arra, hogy megfelelően megvizsgálja a melleit, és azonosítsa a rosszindulatú daganatok első jeleit.
- Rendszeres látogatások az orvoshoz. Évente legalább egyszer mamológust (emlőbetegségek szakorvosát) kell felkeresni.
- A 40 év feletti nőknek rendszeres röntgenvizsgálaton kell részt venni az emlőrák korai felismerése érdekében.
Hogyan vizsgálhatja meg egyedül a melleit?
Az emlőmirigyek önvizsgálata körülbelül 30 percet vesz igénybe. Havonta 1-2 alkalommal kell elvégezni. Előfordul, hogy a kóros elváltozások nem érezhetők azonnal, ezért célszerű naplót vezetni, és abba feljegyezni az egyes önvizsgálatok eredményei alapján az adatokat, érzéseidet.Az emlőmirigyek vizsgálatát a menstruációs ciklus 5-7. napján kell elvégezni, lehetőleg ugyanazokon a napokon.
szemrevételezés
 Ezt egy meleg, világos szobában, tükörrel kell megtenni. Vetkőzz le derékig, és állj pontosan a tükör elé, hogy jól lásd az üvöltő mellkast. Lazítson és egyenletes légzést. Ügyeljen a következő pontokra:
Ezt egy meleg, világos szobában, tükörrel kell megtenni. Vetkőzz le derékig, és állj pontosan a tükör elé, hogy jól lásd az üvöltő mellkast. Lazítson és egyenletes légzést. Ügyeljen a következő pontokra: - A jobb és a bal emlőmirigy szimmetrikus?
- nőtt-e az egyik emlőmirigy a másikhoz képest (érdemes emlékezni arra, hogy normál esetben a jobb és a bal emlőmirigy mérete kissé eltérhet)?
- normálisnak tűnik a bőr, vannak-e gyanús területek, amelyek megjelenése megváltozott?
- jól néznek ki a mellbimbók?
- nem láttál más gyanúsat?
Érzés
 A mellkas tapintása álló vagy fekvő helyzetben is elvégezhető, amelyik kényelmesebb. Ha lehetséges, jobb ezt két pozícióban megtenni. A vizsgálatot ujjbegyekkel végezzük. A mellkasra nehezedő nyomás ne legyen túl erős: elegendő ahhoz, hogy érezhető legyen az emlőmirigyek konzisztenciájának változása.
A mellkas tapintása álló vagy fekvő helyzetben is elvégezhető, amelyik kényelmesebb. Ha lehetséges, jobb ezt két pozícióban megtenni. A vizsgálatot ujjbegyekkel végezzük. A mellkasra nehezedő nyomás ne legyen túl erős: elegendő ahhoz, hogy érezhető legyen az emlőmirigyek konzisztenciájának változása. Először az egyik emlőmirigy érezhető, majd a második. Kezdje a mellbimbótól, majd mozgassa az ujjait kifelé. A kényelem érdekében a tükör előtt érezheti magát, feltételesen osztva az emlőmirigyet 4 részre.
Pillanatok, amelyekre figyelni kell:
Az emlőmirigyek általános konzisztenciája - sűrűbb lett az utolsó vizsgálat óta?
- tömítések, csomópontok jelenléte a mirigy szövetében;
- változások, tömítések jelenléte a mellbimbóban;

Ha változásokat talál, lépjen kapcsolatba az egyik szakemberrel:
 Az önvizsgálat segítségével nemcsak a mellrák kimutatására nyílik lehetőség, hanem jóindulatú daganatok, mastopathia. Ha valami gyanúsat talál, akkor ez nem jelzi rosszindulatú daganat jelenlétét. Pontos diagnózist csak vizsgálat után lehet felállítani.
Az önvizsgálat segítségével nemcsak a mellrák kimutatására nyílik lehetőség, hanem jóindulatú daganatok, mastopathia. Ha valami gyanúsat talál, akkor ez nem jelzi rosszindulatú daganat jelenlétét. Pontos diagnózist csak vizsgálat után lehet felállítani. Az emlőrák korai diagnosztizálása érdekében a 40 év feletti nőknek évente három vizsgálaton kell részt venniük:
- Mammográfia – a mell röntgenfelvétele. Felfedik a szövetben meglévő tömítéseket. A modern módszer a digitális mammográfia.
- A női nemi hormonok szintjének meghatározása - ösztrogének. Ha ez magas, akkor megnő a mellrák kialakulásának kockázata.
- Az Oncomarker CA 15-3 egy olyan anyag, amelyet emlőkarcinóma sejtek termelnek.
A mellrák különböző formáinak tünetei és megjelenése
| Az emlőrák csomós formája | Az emlőmirigy vastagságában fájdalommentes sűrű képződmény tapintható. Lehet kerek vagy szabálytalan alakú, egyenletesen növekszik különböző irányban. A daganat a környező szövetekhez van forrasztva, ezért amikor egy nő felemeli a kezét, a megfelelő helyen depresszió képződik az emlőmirigyen. A daganat területén a bőr ráncos. A későbbi szakaszokban felülete citromhéjra kezd hasonlítani, fekélyek jelennek meg rajta. Idővel a daganat a mell méretének növekedéséhez vezet. Hogyan néz ki a csomós mellrák? |
| Ödéma-infiltratív forma | Az emlőrák ezen formája leggyakrabban fiatal nőknél fordul elő. A fájdalom gyakran hiányzik vagy enyhe. Van egy pecsét, amely a mell szinte teljes térfogatát elfoglalja. Tünetek:
 |
| héjrák | A daganat a teljes mirigyszöveten és zsírszöveten keresztül nő. Néha a folyamat az ellenkező oldalra, a második emlőmirigyre megy. Tünetek:
|
| Paget rákja | A mellrák speciális formája az esetek 3-5%-ában fordul elő. Tünetek:
|
Az emlőrák fokozatai
Az emlőrák mértékét az általánosan elfogadott TNM rendszer szerint határozzák meg, amelyben minden betűnek megjelölése van:- T az elsődleges daganat állapota;
- M - metasztázisok más szervekben;
- N - metasztázisok a regionális nyirokcsomókban.
| A daganatos folyamat mértéke | Főbb jellemzők |
| T x | Az orvosnak nincs elegendő adata a daganat állapotának felméréséhez. |
| T0 | A mellben daganatot nem találtak. |
| T1 | A daganat a legnagyobb méretben 2 cm-nél kisebb. |
| T2 | 2-5 cm-es daganat a legnagyobb méretben |
| T3 | 5 cm-nél nagyobb daganat. |
| T4 | A mellkasfalba vagy a bőrbe nőtt daganat. |
| N |
|
| N x | Az orvos nem rendelkezik elegendő információval a nyirokcsomók állapotának felméréséhez. |
| N0 | A folyamatnak a nyirokcsomókba való terjedésére utaló jelek nincsenek. |
| N 1 | Metasztázisok benne hónalj nyirokcsomók, egyben vagy többben. Ebben az esetben a nyirokcsomók nincsenek a bőrhöz forrasztva, könnyen elmozdulnak. |
| N 2 | Metasztázisok a hónalj nyirokcsomóiban. Ebben az esetben a csomópontok egymáshoz vagy a környező szövetekhez vannak forrasztva, nehezen mozgathatók. |
| N 3 | Metasztázisok benne peristernalis nyirokcsomók az érintett oldalon. |
| M |
|
| Mx | Az orvosnak nincs olyan adata, amely segítene megítélni a daganatos áttétek más szervekben. |
| M0 | Más szervekben nincsenek áttétek jelei. |
| M1 | Távoli metasztázisok jelenléte. |
Természetesen a TNM besorolása szerint csak egy vizsgálat után orvos tud daganatot tulajdonítani egyik vagy másik stádiumnak. Ettől függ a további kezelési taktika.
Osztályozás a daganat helyétől függően:
- mell bőre;
- mellbimbó és bimbóudvar (a mellbimbó körüli bőr);
- a mell felső belső kvadránsa;
- a mell alsó belső negyede;
- a mell felső külső kvadránsa;
- a mell alsó külső negyede;
- az emlőmirigy hátsó axilláris része;
- a daganat helye nem határozható meg.
Az emlőrák diagnózisa
Ellenőrzés
A vizsgálat során az orvos:
- kérdezze meg részletesen a nőt, próbáljon meg a legteljesebb információt szerezni a betegség lefolyásáról, azokról a tényezőkről, amelyek hozzájárulhatnak annak előfordulásához;
- hason fekvő helyzetben, felemelt és leengedett karokkal állva megvizsgálja és kitapintja (tapintja) az emlőmirigyeket.
Műszeres diagnosztikai módszerek
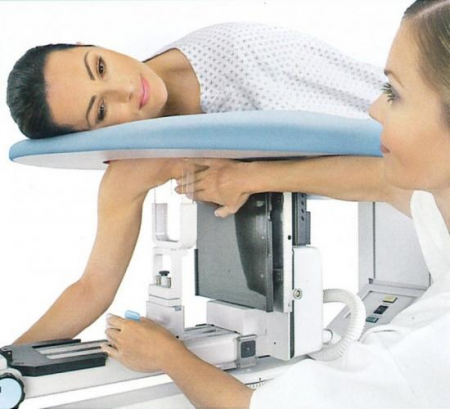
| Diagnosztikai módszer | Leírás | Hogyan történik? | |
| Mammográfia- a diagnosztikai szakasz, amely azzal foglalkozik nem invazív(metszés és szúrás nélkül) az emlőmirigy belső szerkezetének vizsgálatával. | |||
| Röntgen mammográfia | az emlőmirigy vizsgálatát alacsony intenzitású sugárzást generáló eszközökkel végzik. Ma a mammográfiát tekintik az emlő rosszindulatú daganatainak korai diagnosztizálásának fő módszerének. 92%-os pontossággal rendelkezik. Európában minden 45 év feletti nő számára kötelező a röntgen mammográfia rendszeresen. Oroszországban a 40 év feletti nők számára kötelező, de a gyakorlatban nem mindenki hajtja végre. Röntgen-mammográfia segítségével a 2-5 cm-es daganatok mutathatók ki legjobban. A rosszindulatú daganat közvetett jele a nagyszámú meszesedés - a kalciumsók felhalmozódása, amelyek jól kontrasztosak a képeken. Ha több mint 15 per cm 2 -t találnak, akkor ez további vizsgálatra ad okot. 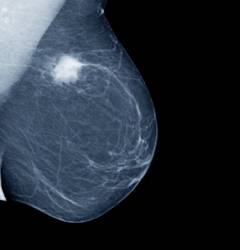 | A vizsgálatot ugyanúgy végezzük, mint a hagyományos röntgenvizsgálatot. A nőt derékig lecsupaszítják, egy speciális asztalnak támaszkodik, ráteszi a tejmirigyét, utána kép is készül. A röntgen mammográfiai eszközöknek meg kell felelniük a WHO által meghatározott követelményeknek. A röntgen mammográfia típusai:
 |
|
| MRI mammográfia | Az MRI mammográfia az emlőmirigyek vizsgálata mágneses rezonancia képalkotás segítségével. Az MRI mammográfia előnyei a röntgen-tomográfiával szemben:
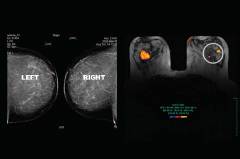 | A vizsgálat előtt minden fémtárgyat el kell távolítania magáról. Semmilyen elektronikát nem szabad magával vinni, mivel a készülék által generált mágneses tér letilthatja azt. Ha a betegnek bármilyen fém implantátuma van (pacemaker, ízületi protézisek stb.), Figyelmeztetnie kell az orvost - ez ellenjavallat a vizsgálathoz. A páciens vízszintes helyzetben kerül a készülékbe. A vizsgálat teljes ideje alatt álló helyzetben kell lennie. Az időt az orvos határozza meg. |
|
| - mammográfia | Az ultrahangvizsgálat jelenleg egy további módszer az emlőmirigyek rosszindulatú daganatainak diagnosztizálására, bár számos előnnyel rendelkezik a radiográfiával szemben. Például lehetővé teszi, hogy különböző vetületekben készítsen képeket, nincs káros hatással a szervezetre. Az ultrahangos diagnosztika alkalmazásának főbb javallatai emlőrákban:
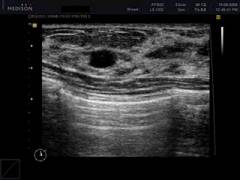 | Az eljárás nem különbözik a hagyományos ultrahangtól. Az orvos egy speciális érzékelőt használ, amelyet az emlőmirigyre alkalmaznak. A kép a monitorra kerül, rögzíthető vagy kinyomtatható. Dopplerográfia és duplex szkennelés végezhető az emlőmirigyek ultrahangvizsgálata során. |
|
| Számítógépes tomomamográfia | A tanulmány az emlőmirigyek számítógépes tomográfiája. A számítógépes tomomamográfia előnyei a röntgen mammográfiával szemben:
A vizsgálat rosszabb, mint a röntgen mammográfia, kis struktúrákat és meszesedéseket tár fel.  | A vizsgálatot ugyanúgy végezzük, mint a hagyományos számítógépes tomográfiát. A pácienst egy speciális asztalra helyezik a készülék belsejében. A vizsgálat során mozdulatlannak kell maradnia.  |
|
| Biopszia- a mellszövet egy töredékének kimetszése, majd mikroszkóp alatti vizsgálattal. |
|||
| Tű biopszia | A technika pontossága 80-85%. Az esetek 20-25% -ában hamis eredményt kapnak. | A kutatáshoz a mellszövet töredékét fecskendővel vagy speciális szívópisztollyal nyerik ki. Az eljárást helyi érzéstelenítésben végzik. A tű vastagságától függően kétféle szúrási biopszia létezik:
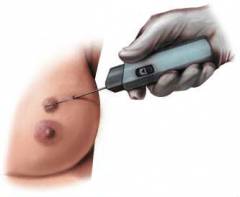 |
|
| Trepanobiopszia | Az emlőmirigyek trepanobiopsziáját olyan esetekben végezzük, amikor több anyagot kell beszerezni a kutatáshoz. Az orvos egy darab mellszövetet kap oszlop formájában. | A trepanobiopsziát egy speciális eszközzel végzik, amely egy tüskével ellátott kanülből áll, amelybe egy vágó rudat helyeznek be. A beavatkozás helyi érzéstelenítésben történik. A sebész bemetszést ejt a bőrön, és egy trepanobiopsziás műszert helyez át rajta. Amikor a metszőfog hegye eléri a daganatot, kihúzzák a kanülből. Kanül segítségével egy szövetoszlopot levágunk, majd eltávolítjuk. Az anyag átvétele után a sebet gondosan koagulálják, hogy megakadályozzák a rákos sejtek terjedését. A laboratóriumi vizsgálat során meg lehet határozni a daganatsejtek szteroid hormonokkal szembeni érzékenységét (beleértve az ösztrogéneket is). Ez segít a kezelési taktika további megválasztásában. 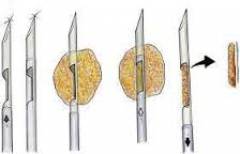 |
|
| Excíziós biopszia | Kivágás - a daganat teljes eltávolítása a környező szövetekkel. A teljes tömeget a laboratóriumba küldik elemzésre. Ez lehetővé teszi a daganatos sejtek kimutatását a metszés határán, a daganat nemi hormonokkal szembeni érzékenységének vizsgálatát. | A műtét során a sebész eltávolítja a daganatot a környező szövetekkel együtt. Így az excíziós biopszia terápiás és diagnosztikai eljárás is. |
|
| Sztereotaktikus biopszia | A sztereotaxiás biopszia során több különböző helyről vesznek mintát egyetlen tűn keresztül. | Az eljárás a hagyományos tűbiopsziához hasonlít. Mindig röntgen mammográfia felügyelete alatt történik. A tűt egy bizonyos helyre szúrják, mintát vesznek, majd kortyolgatják, megváltoztatják a dőlésszöget, és ismét beszúrják, ezúttal egy másik helyre. Több mintát vesznek, így a diagnózis pontosabb. |
|
Laboratóriumi módszerek a mellrák diagnosztizálására
| Tanulmány | Leírás | Módszertan |
| A CA 15-3 onkomarker meghatározása a vérben (szin.: szénhidrát antigén 15-3, szénhidrát antigén 15-3, rák antigén 15-3) | A tumormarkerek különböző anyagok, amelyek a vérben meghatározódnak a rosszindulatú daganatok során. A különböző daganatoknak saját tumormarkereik vannak. A CA 15-3 egy antigén, amely az emlőcsatornák és a szekretáló sejtek felszínén található. A korai stádiumú emlőrákban szenvedő nők 10%-ánál, a metasztázisokkal járó daganatos nők 70%-ánál emelkedik meg a vér tartalma. A vizsgálat indikációi:
| A kutatáshoz vért vesznek vénából. A teszt elvégzése előtt fél órával ne dohányozzon. |
| A mellbimbói váladék citológiai vizsgálata | Ha egy nőnek folyása van a mellbimbóból, akkor laboratóriumi vizsgálatra küldhetik. Mikroszkóp alatt megvizsgálva daganatos sejteket lehet kimutatni. A mellbimbón képződő kéregekről lenyomatot is készíthet
| A mellbimbó váladékának mikroszkóp alatti vizsgálatakor a rosszindulatú daganatra jellemző sejteket észlelik. |
Mellrák kezelése*
A mellrák kezelésének módszerei:- sebészeti;
- kemoterápia;
- hormonterápia;
- Immun terápia;
- sugárkezelés.
Sebészet
 A műtét a mellrák fő kezelése. Jelenleg az onkológiai sebészek igyekeznek kisebb volumenű beavatkozásokat végezni, a mellszövetet minél jobban megőrizni, kiegészítve a műtéti módszereket sugár- és gyógyszeres terápiával.
A műtét a mellrák fő kezelése. Jelenleg az onkológiai sebészek igyekeznek kisebb volumenű beavatkozásokat végezni, a mellszövetet minél jobban megőrizni, kiegészítve a műtéti módszereket sugár- és gyógyszeres terápiával. A mellrák sebészeti beavatkozásainak típusai:
- Radikális mastectomia: az emlőmirigy teljes eltávolítása a zsírszövettel és a közeli nyirokcsomókkal együtt. A műveletnek ez a változata a legradikálisabb.
- Radikális reszekció: mellszektor eltávolítása a bőr alatti zsírszövettel és nyirokcsomókkal együtt. Jelenleg a sebészek egyre inkább előnyben részesítik a sebészeti beavatkozásnak ezt a változatát, mivel a radikális mastectomia gyakorlatilag nem hosszabbítja meg a betegek életét a reszekció. A beavatkozást sugárterápiával és kemoterápiával kell kiegészíteni.
- Quadrantectomia- magának a daganatnak és a környező szöveteknek 2-3 cm sugarú körben, valamint a közeli nyirokcsomók eltávolítása. Ez a sebészeti beavatkozás csak a daganat korai szakaszában végezhető el. A kimetszett daganatot biopsziára kell küldeni.
- Lumpectomia- térfogatát tekintve legkisebb műtét, amely során a daganatot és a nyirokcsomókat külön távolítják el. A sebészeti tanulmányt a National Breast Surgery Augmentation Project (NSABBP, USA) tanulmányai során fejlesztették ki. A beavatkozás feltételei megegyeznek a quadrantectomiával.
Sugárkezelés
A sugárterápia típusai az időzítéstől függően:| Név | Leírás |
| Preoperatív | Intenzív, rövid távú besugárzási tanfolyamokat végeznek. A mellrák preoperatív sugárkezelésének céljai:
|
| Posztoperatív | A sugárterápia fő célja a posztoperatív időszakban a daganat kiújulásának megelőzése. A posztoperatív sugárterápia során besugárzott helyek:
|
| intraoperatív | A sugárterápia már a műtét alatt is alkalmazható, ha a sebész igyekszik minél jobban megőrizni a mellszövetet. Ez hasznos a daganat stádiumában:
|
| Független | A gamma-terápia műtét nélküli alkalmazásának indikációi:
|
| Közbeiktatott | A sugárforrás közvetlenül a daganatba kerül. Az intersticiális sugárterápiát távoli kezeléssel kombinálva (ha a forrás távol van) főként a rák csomós formáiban alkalmazzák. A módszer célja: a lehető legnagyobb sugárdózist juttatni a daganatba, hogy azt minél jobban elpusztítsa. |
Sugárzásnak kitett területek:
- közvetlenül maga a daganat;
- a hónaljban található nyirokcsomók;
- a kulcscsont felett és alatt található nyirokcsomók;
- a szegycsontban található nyirokcsomók.
Kemoterápia
 Kemoterápia- mellrák gyógyszeres kezelése, amely citosztatikumokat alkalmaz. Ezek gyógyszerek elpusztítja a rákos sejteket és gátolja szaporodásukat.
Kemoterápia- mellrák gyógyszeres kezelése, amely citosztatikumokat alkalmaz. Ezek gyógyszerek elpusztítja a rákos sejteket és gátolja szaporodásukat. A citosztatikumok olyan gyógyszerek, amelyeknek számos mellékhatása van. Ezért mindig szigorúan a megállapított előírásoknak megfelelően és a betegség jellemzőinek figyelembevételével írják fel őket.
Az emlőmirigy rosszindulatú daganataiban használt fő citosztatikumok:
- adriblasztin;
- metotrexát;
- 5-fluor-uracil;
- paclitaxel;
- ciklofoszfamid;
- docetaxel;
- xeloda.
- CMF (ciklofoszfamid, fluorouracil, metotrexát);
- CAF (ciklofoszfamid, fluorouracil, adriablasztin);
- FAC (fluorouracil, ciklofoszfamid, adriablasztin).
hormonterápia
A hormonterápia fő célja a női nemi hormonok (ösztrogének) daganatra gyakorolt hatásának megszüntetése. A módszereket csak hormonérzékeny daganatok esetén alkalmazzák.A hormonterápia módszerei:
| Módszer | Leírás |
| A petefészkek eltávolítása | A petefészkek eltávolítása után a szervezetben az ösztrogén szintje élesen csökken. A módszer a betegek egyharmadánál hatásos. 15-55 éves korban alkalmazzák. |
"Gyógyászati kasztrálás" gyógyszerek:
| Gyógyszerek gátolja a follikulus-stimuláló hormon (FSH) felszabadulását az agyalapi mirigyben, ami aktiválja a petefészkek ösztrogén termelését. A módszer a 32 és 45 év közötti nők egyharmadánál hatásos. |
Antiösztrogén szerek:
| Az antiösztrogének olyan gyógyszerek, amelyek elnyomják az ösztrogének működését. A 16 és 45 év közötti nők 30-60%-ánál hatásos. |
Az aromatáz enzimet gátló gyógyszerek:
| Az aromatáz enzim részt vesz a szteroid hormonok képződésében, beleértve a női nemi hormonokat, az ösztront és az ösztradiolt. Az aromatáz aktivitás gátlásával ezek a gyógyszerek csökkentik az ösztrogén hatást. |
Progesztinek (gesztagonok):
| A progesztinek a női nemi hormonok egy csoportja, amelyek nemcsak a sejtfelszínen lévő saját receptoraikkal lépnek kölcsönhatásba, hanem az ösztrogének számára kialakított receptorokkal is, ezáltal részben blokkolják azok hatását. A 9-67 éves korban felírt progesztint tartalmazó gyógyszerek hatékonysága 30%. |
| Az androgének a férfi nemi hormonok készítményei. | Az androgének gátolják a tüszőstimuláló hormon (FSH) termelődését, amely aktiválja az ösztrogén termelődését a petefészekben. A módszer a 10 és 38 év közötti lányok és nők 20%-ánál hatásos. |
Hogyan választja meg az orvos a mellrák kezelésének taktikáját?
 Az emlőrák kezelési terve egyénileg készül.
Az emlőrák kezelési terve egyénileg készül. Jellemzők, amelyeket az orvosnak figyelembe kell vennie:
- a neoplazma mérete;
- metasztázisok jelenléte a nyirokcsomókban;
- csírázás a szomszédos szervekben, távoli metasztázisok jelenléte;
- a sejtösszetételt, a daganat rosszindulatúságának mértékét jellemző laboratóriumi adatok.
Milyen alternatív kezelési módszerek alkalmazhatók emlőrák kezelésére?
A modern kezelési módszerek jó prognózist biztosítanak az emlőmirigy rosszindulatú daganataiban szenvedő nők többségénél. Tehát a kezelés kezdetén az I. szakaszban a betegek körülbelül 95%-a 5 évnél tovább él. Sokan teljesen felépültek.Az alternatív módszerek nem képesek hatékonyan küzdeni a daganatos folyamat ellen. Az öngyógyítás késlelteti az orvos látogatását. Az ilyen betegek gyakran fordulnak szakemberhez, amikor már vannak távoli áttétek a nyirokcsomókban. Ugyanakkor a betegek 70%-a nem éli túl 3 évig.
Az egyetlen helyes döntés az emlőrák gyanúja esetén, ha mielőbb orvoshoz fordul, diagnosztikát végez, és szükség esetén onkológiai szakrendelésen kezdi meg a kezelést.