«Знання – це сила» – ми з радянського дитинства звикли до цього терміну, і не замислюємося, що знання – це життя. Насамперед, це стосується раку грудей. Середня тривалість майбутнього життя у пацієнток із вперше виявленим раком молочної залози становить 12-15 років у країнах Західної Європи та 3-5 років – у нашій країні. Така істотна відмінність у результаті захворювання, враховуючи в цілому загальні підходи до діагностики та лікування самого захворювання, була детально проаналізована і результати пригнічили експертів.
Першою важливою відмінністю є дбайливе ставлення жінки до свого здоров'я, своєчасна оцінка ранніх симптомів захворювання. правильне сприйняття необхідності регулярного проходження оглядів. В результаті, понад 90% європейок і лише 30% наших співвітчизниць вперше звертаються за медичною допомогою на 1 стадії раку молочної залози. Багато хто просто бояться прийти в кабінет лікаря, щоб не почути діагноз «рак». Більшість наших жінок вперше звертається за медичною допомогою вже на 2-й та 3-й стадіях раку. Багато в чому така відмінність продиктована низьким рівнем знань і бажання берегти власне здоров'я. Потім психологічне сприйняття діагнозу «рак» як вироку, який не дає шансу лікування.
Другою принциповою відмінністю наших пацієнток є той факт, що після постановки діагнозу «рак» близько 90% всіх пацієнток протягом першого півроку, найбільш цінного для практично практично зникають з поля зору лікарів, прагнучи домогтися лікування «народними засобами».
Враховуючи, що кожна 8 жінка протягом життя хворіє на рак грудей, необхідно твердо засвоїти основні ранні прояви раку, принципи самодіагностики та ранньої діагностики раку молочної залози.
Кому необхідно бути особливо уважними та настороженими щодо раку грудей?
Основні фактори ризику раку грудей зумовлені порушеннями в гормональному балансі жінки. Насамперед це обтяжений сімейний анамнез (рак молочної залози по жіночій лінії – у сестри, мами, бабусі), зміни в молочних залозах (після травм, пологів; фіброзно-кістозна мастопатія), рання менопауза (особливо, до 30 років в результаті хірургічної кастрації, наприклад, двостороння резекція яєчників після апоплексії), пізні пологи або бездітність віком від 30 років.
Як рак грудей проявляється?
Запобіжними сигналами для тривоги можуть бути такі симптоми як:
- «шишка» або ущільнення в області грудної залози, що не зникає після менструації;
- осередкові зміни в контурах, розмірі або формі грудей, переважно з одного боку;
- виділення із сосків (світлі рідкі чи криваві);
- шишка або ущільнення у молочній залозі розміром з горошину;
- почервоніння соска чи шкіри грудної залози, втягнутість соска з одного боку;
- камнеподібне ущільнення у грудній залозі;
- зміна зовнішнього вигляду соска або шкіри грудей (запалення, лущення, бриж або зморшкувата шкіра);
- область на грудях виразно відрізняється;
- під пахвою збільшені лімфовузли;
- набрякання тканин пахвової западини та плеча.
Ці зміни можуть побачити першими самі жінки. Необхідно навчитися не лише уважно бачити зміни свого тіла, а й володіти практичними навичками самообстеження, включаючи самопальпацію молочної залози та найближчих лімфовузлів.
Самообстеження грудей слід проводити щомісяця, приблизно через 3-5 днів після менструації. Потрібно пам'ятати, що більш ніж половина жінок виявляє зміни грудних залоз, і тільки кожна восьма хворіє на рак грудей.
При підозрі на це підступне захворювання потрібно терміново звернутися за допомогою до фахівців (мамолога та онколога). У медичному закладі буде проведено огляд та професійна пальпація грудних залозта навколишніх тканин, проведено детальне опитування з уточненням історії життя та захворювання (збір анамнезу) та призначено адекватні методи діагностики, за підсумками проведення яких вже можна буде судити про наявність захворювання та його стадії.
Виявити рак грудей допомагають такі дослідження:
- ультразвукове - УЗД;
- цитологічне дослідження мазка виділення із соска молочної залози;
- мамографія (рентгенівська);
- магнітно-резонансна томографія – МРТ.
- біопсія ділянки підозрілої тканини під контролем УЗД.
У ряді випадків, особливо при вузлах менше 5 мм, може проводитися прецизійна комп'ютерна біопсія з використанням автоматизованої системи.
Матеріал, отриманий при біопсії, повинен обов'язково пройти гістологічне обстеження, бажано у двох різних центрах, а також при позитивному діагнозі «рак» - імуногістохімічне дослідження та дослідження на експресію естрогенових, прогестеронових та інших рецепторів пухлинними клітинами.
У міру потреби лікар може призначити додаткові дослідження, які допомагають оцінити загальний стан організму, поширеність пухлинного процесу, визначитися з наявністю метастазів у лімфовузлах або інших органах, виявити супутню патологію:
- рентгенографію легень;
- УЗД органів черевної порожнинита малого тазу;
- загальноклінічні аналізи, обстеження;
- біопсію периферичних лімфатичних вузлів;
- сцинтиграфію скелета;
- КТ грудної кліткита органів черевної порожнини.
За наявності яких факторів проявляється рак молочної залози?
- вік 40 років та старше;
- у крові – підвищений рівень естрогенів;
- багаторічний прийом високодозованих гормональних засобів;
- родички 1-ої лінії, у яких було виявлено рак грудей;
- раніше перенесене онкозахворювання молочної залози чи яєчника;
- перша вагітність була у віці 30 років і старше, або жінка безплідна;
- тривалий контакт із радіоактивними ізотопами та/або джерелами жорсткого рентгенівського випромінювання;
- відсутність вагітностей та пологів;
- атипові зміни в епітелії грудних проток (епітеліальна гіперплазія) – виявляються під час проведення цитологічного дослідження мозку з молочної залози;
- початок менструацій до 12-ти років та/або початок менопаузи пізніше звичайного;
- обмінні та ендокринні порушення (ожиріння, цукровий діабет типу 2);
- надмірне вживання жирної їжі.
У чому полягає профілактика раку грудей?
Насамперед попередити розвиток цього захворювання дозволяє дотримання нормального фізіологічного ритму життя (вагітність, пологи, тривале годування) з винятком або скороченням до мінімуму кількості абортів. Також важливо пацієнткам своєчасно лікувати передракові ущільнення в молочних залозах.
Слід проводити щомісячне самообстеження грудей. Жінкам старше 40 років проходити щорічні профілактичні огляди та раз на 2 роки – мамографію. Щорічна мамографія рекомендована жінкам із групи ризику (незалежно від віку) та старшим 50 років.
Новоутворення, що виникають у молочній залозі, можуть мати злоякісну формувідрізнятися агресивним розмноженням клітин, що призводить до метастазів.
Симптоми онкології грудей
Як визначити залози у жінок, які симптоми мають насторожувати? Існує чимало ознак хвороби молочної залози, але мало звертають уваги. Пов'язано це з тим, що вони не викликають дискомфорту на ранніх стадіях патології. Тим часом, час є головним чинником під час лікування РМЗ.
Важливо! 80% жінок змогли уникнути летального результату завдяки вчасному діагнозу онкологія молочних залоз і своєчасно розпочатої терапії.
Симптоми при раку молочної залози бувають різні, залежить це від форми та розміру аномалії, ступеня поширення та місця локалізації.
Поширені симптоми раку молочної залози:
- Наявність ущільнень;
- із соска з'явилися виділення;
- сосок запал усередину.
Незвичайні ознаки онкології молочних залоз:
- Постійне відчуття болю у спині;
- швидкоплинна асиметрія бюста;
- на шкірі грудей з'явилися лущення, роздратування, почервоніння, свербіж.
Рак молочної залози та його симптоми при кожній формі хвороби необхідно розглянути докладніше:
- При вузликовій формі розпізнати новоутворення можна за твердою кулькою. Діаметр його може бути від 0,5-5 см і більше. При цьому виді хвороби виявлятимуться і всі перелічені нижче ознаки.
- Дифузний вид раку молочних залоз поділяється на три типи:
- Панцирний – при цьому виді патології злоякісне новоутворення поширюється залізницею у вигляді «кірки», яка стягує та зменшує у розмірі уражені груди.
- Рожевий - шкіра на поверхні погруддя стає червоного кольору, з'являється відчуття болю, може підвищитися температура тіла до 40 ° С.
- Псевдовоспалительный – ознаки, як із бешихою хвороби. Через цю симптоматику складно правильно діагностувати патологію, пацієнтці призначають терапію тих хвороб, які є у назві цієї форми онкології.
Усі ці три види дуже агресивні. Ракове зростання клітин відбувається блискавично і розповзається по всьому бюсту, не маючи чітких меж.
Є випадки, коли новоутворення маніфестує метастазами у лімфовузли з ураженої сторони. При цьому пухлина не виявляється, діагностувати рак складно. У таких випадках цей вид патології називають «прихованою онкологією».
Якщо освіта незначна за розміром, то якихось явних проявів немає. Самостійно жінка таку пухлину може промацати лише за невеликого розміру.
Злоякісний вузол, як правило, при пальпації нерухомий, а якщо відбувається зміщення, воно незначне, не доставляє болю, має нерівну поверхню і щільність каменю.

При онкології шкіра над новоутворенням значно відрізняється – стає зморшкуватою, з'являються складки. Втягується, стає набрякою. З'являється ознака "лимонної кірки". У поодиноких випадках спостерігається «цвітна капуста» - проростання пухлини назовні, крізь дерму.
Важливо! Якщо при самодіагностиці були виявлені такі ознаки, слід перевірити стан лімфовузлів. Не варто виявляти занепокоєння при їх незначному збільшенні, відчутті болю та їх рухливості при промацуванні. Але у випадку, коли лімфатичний вузол великий, що злився в одне ціле з іншими і щільний за консистенцією, це місце локалізації метастаз.
Одним із симптомів онкології цієї частини організму може стати набряк руки з боку новоутворення. Якщо є такий розпізнаний ознака, слід знати, що це останні стадії захворювання. Метастази проникли в пахвові вузли лімфи і запечатали відтік рідини та крові руки.
Для підбиття підсумку, всього, що було перераховано вище, варто вказати основні симптоми цього захворювання:
- Будь-яка зміна форми - зменшення або збільшення розміру однієї з них, западання або зміщення соска.
- Зміна дерми mamma – виразки у зоні ареоли, соска. Зміна кольору будь-якого місця на шкірі – посиніння, почервоніння чи пожовтіння. Потовщення або стислість обмеженої ділянки - "лимонна скоринка".
- Твердий, нерухомий вузол.
- У пахвовій зоні збільшено лімфовузли, що дають незначний біль при промацуванні;
- При натисканні на соски з'являються виділення з сукровицею або прозорі;
Важливо! Виявляти самостійно рак погруддя на ранніх стадіях неможливо. Тому важливо регулярно відвідувати мамолога.
Зрозуміло, ознак онкології даної аномалії набагато більше, але перераховані найчастіше відзначають жінки.
Як виявити патологію хвороби у домашніх умовах цікавить багатьох жінок.
Самообстеження
Фахівці рекомендують усім жінкам, які входять до групи ризику виникнення раку, регулярно проводити обстеження самостійно. Діагностику слід робити в один і той же час критичних днів. Пов'язано це з тим, що в менструальний цикл жіночі груди зазнають змін у структурі та розмірі mamma.
Більше підходить для обстеження час це на п'ятий, шостий день від початку циклу. У клімактеричний період процедуру слід проводити, вибравши один день у місяці.
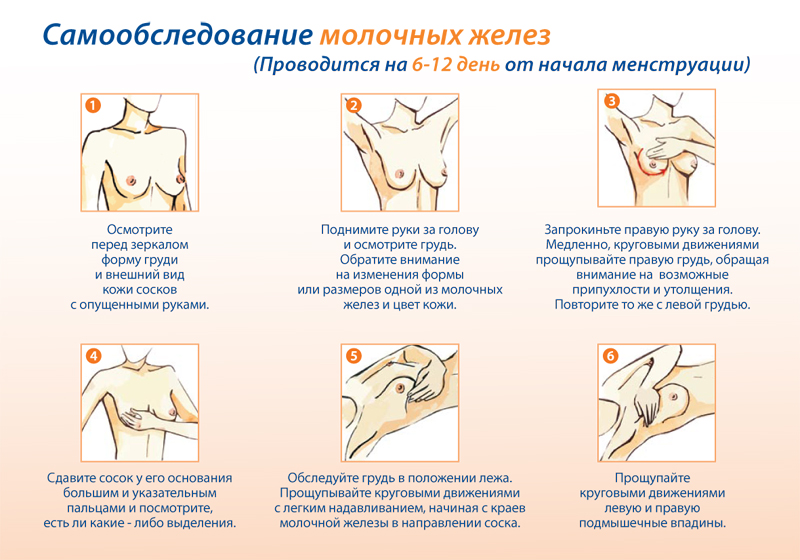
Дослідження складається із шести етапів, до яких входять:
- Огляд спідньої білизни - пов'язано це з тим, що при змінах, що відбуваються в молочних залозах, можуть виникнути виділення. Вони можуть бути непомітні на соску, але залишити слід на бюстгальтері у вигляді сукровиці, запеченого гною, зелених або бурих плям.
- Зовнішній вигляд погруддя - для візуального огляду потрібно встати перед дзеркалом і роздягнутися до пояса і уважно вивчити окремо mamma. В першу чергу, необхідно звернути увагу на симетрію обох грудок - вони повинні бути розташовані на одному рівні, рівномірно переміщатися при піднятих або заведених за голову руках, при поворотах і нахилах тулуба, що здійснюються. Слід звертати при цій перевірці увагу на те, чи відбувається зміщення або фіксація однієї з грудей убік. Далі, підняти руки вгору над головою і уважно вивчити погруддя на приклад зміщення останньої вгору, вниз або вбік.
При такій перевірці потрібно дивитися, чи не з'являться зміни у вигляді вм'ятин, опуклостей, западань соска і не почне виділятися рідина з нього в момент здійснення цих рухів.
- Загальний стан дерми бюста необхідно звертати увагу на еластичність, колір шкіри. Чи є на ній почервоніння, попрілість, висипання, «лимонна скоринка», виразки.
- Пальпація стоячи – таку процедуру можна проводити у душі. За допомогою намиленої руки можна легко промацати mamma. Ліві груди досліджують правою рукоюі навпаки. Пальпація проводиться за допомогою подушечок пальців, а не кінчиками. З'єднати три або чотири пальці і по спіралі здійснювати рухи, що проникають. Якщо груди мають великий розмір, її слід підтримувати рукою під час дослідження.
Перший етап такої перевірки називається поверхневий – подушечки не проникають глибоко усередину. У такий спосіб можна виявляти утворення, що знаходяться під шкірою.
Після цього можна приступати до другого етапу – глибшої пальпації. При цьому виді пальці проникають внутрішньо поступово до самих ребер. Дане обстеження проводиться у напрямку від ключиці до ребра та від середини грудини до пахвової западини включно.
- Промацування лежачи відноситься до важливих етапів самодіагностики онкології грудей. Пов'язано це з тим, що у такому положенні добре пальпується залізо. Для дослідження необхідно лягти на тверду поверхню, підклавши під ділянку грудей валик. Одну кінцівку потрібно витягнути вздовж тулуба або розташувати за головою. У такому положенні проводити діагностику можна двома методами – квадратний та спіральний.
Квадратний - подумки всю грудну частину розділити на квадрати і провести обмацування кожної ділянки зверху донизу;
Спіральний - від зони пахв до соска подушечками пальців проводити рухи по колу.
- Дослідження соска необхідна для того, щоб своєчасно визначити онкологію грудей. Адже виявлений на ранніх стадіях рак легше піддається терапії.
При огляді соска слід звертати увагу на його форму, колір – чи не змінилися вони. Чи не з'явилися тріщини та виразки. Зону навколо соска і сам сосок потрібно пропальпувати, щоб виключити пухлину.
Під кінець самообстеження взяти сосок двома пальцями та натиснути на нього. Це необхідно для того, щоб дізнатися є виділення з соска.
Якщо після останньої діагностики в домашніх умовах відбулося певне зрушення в негативний бік, то терміново потрібно звернутися до фахівця, який провівши повне дослідження, врахувавши клінічні симптоми, і лікування зможе призначити відповідне діагнозу.
Важливо! Перш ніж впадати в паніку при виявленні ущільнень у грудях, слід проконсультуватися з фахівцем. Адже тільки він зможе сказати це карцинома або аденома молочної залози, симптоми якої під час самообстеження можуть нагадувати злоякісне утворення.
Перше місце за частотою ця хвороба посідає у жінок, друге – після серед чоловічої та жіночої аудиторії, оскільки у чоловіків рак також зустрічається (рідше за 1%).
Що таке груди, молочна залоза, рак молочної залози?
Потова залоза, яка еволюціонувала у молочну, називають грудьми. Структура жіночих і чоловічих молочних залоз ідентична, але рівень їх розвитку різна. У період статевого дозрівання на тлі гормональних змін розвиток та функціонування грудей хлопчиків і дівчаток починає відрізнятися, оскільки у хлопчиків організм запускає процеси, відмінні від жіночих внутрішніх процесів.
При зростанні грудей, що починається раніше появи місячних, дівчинка перетворюється на жінку, що вказує на те, що груди є гормонозалежним органом.
Важливо знати!Оскільки груди складаються з правого та лівого органу, то й гормональні зміни впливають на обидві груди однаково.
Тому при змінах у грудях, що відбуваються, можна правильно зреагувати на діючий процес. Наприклад, якщо болюватимуть обидві груди перед місячними, то це відбувається у зв'язку з передменструальним набряком залози. Але при болях тільки в одному грудях варто відразу звернутися до лікаря гінеколога-мамолога, якщо вона не пов'язана з потертостями від ліфчика. Болі можуть бути пов'язані з патологічними процесами усередині грудей, як рак молочної залози.
Анатомія молочної залози
Грудний м'яз утримує обидві молочні залози, в основі яких знаходиться залозиста та жирова тканина. Від кількості жирової та залізистої тканини залежить розмір грудей. Сполучна тканина розділяє залозу на 15-20 часток, а кожну частку - на безліч дрібних часточок діаметром 0,05-0,07 мм, простір між якими заповнює жирова клітковина. У місці прикріплення залози до стінки грудей також лежить жирова тканина як подушки. Вона підтримує залозу та створює форму грудей.
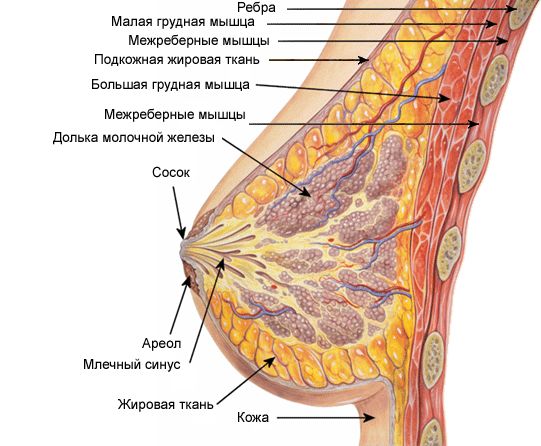
Окремі чумацькі залозки, що складаються з безлічі трубочок з розширеннями на кінці - альвеолами (мікроскопічними бульбашками) складають залозисту частину, що розташовується в часточках залози. В альвеолах йде освіта молока. Вивідні протоки (трубочки) транспортують його в залозу за допомогою кінцевих відділів трубочок і далі розширених синусів, що відкриваються на соску. Сосок розташований трохи нижче центру грудей і навпаки проміжку 4-5 ребра. Форма соска конусоподібна - у жінок, що не народжували, і циліндрична - у народжували.
На поверхні сосків та їх ареолів (пігментованої ділянки з діаметром 3-5 см) є клітини м'язів з великою кількістю нервових закінчень, за рахунок подразнення яких при вигодовуванні із сосків виділяється грудне молоко. Колір соска і ареолу рожевий або темно-червоний у жінок, що не народжували, буруватий - у народжували.
Соски з нервовими закінченнями стають чутливою ерогенною зоною та піднімаються при скороченні клітин м'язів у період сексуального збудження (ерекції). Невеликі рудиментарні молочні залози Монтгомері є також у кухлі біля сосків у вигляді невеликих піднесень.
Соски покриті зморшкуватою шкірою з невеликими отворами у верхівки – чумацькими порами (закінченнями молочних проток) діаметром 1,7-2,3 мм. При зливанні деяких молочних проток між собою кількість отворів досягає 8-15, що менше, ніж загальна кількість проток.
Постачання кров'ю молочних залоз відбувається за грудними артеріями: внутрішньою та бічною.
Вид молочної залози при дозріванні
До 11-12 років молочні залози у дівчат складаються з молочних залоз у вигляді коротких трубочок без розгалуження та альвеол. На тлі естрогенів, що виробляють яєчники, починається зростання дрібних трубочок у довжину, а на їхніх кінцях – альвеол з одночасним збільшенням кількості сполучної, жирової та залізистої тканини. Так у жінки формується розмір грудей.
Вид молочної залози під час менструального циклу
Під час менструації розпочинаються цикли змін молочної залози. У другій фазі циклу прогестерон сприяє розвитку альвеолу протягом 12-14 днів. При припиненні виробітку прогестерону альвеоли припиняють свій розвиток і зникають до початку наступного циклу.
Наприкінці циклу менструації трохи збільшується розмір молочних залоз, вони «нагрубають» з одночасним дискомфортом та хворобливістю. Так починається передменструальний синдром.
Вид молочної залози під час вагітності та після пологів
Вагітність сприяє повному розвитку молочної залози, оскільки відбувається тривале виділення прогестерону, що активізує розвиток альвеол. До кінця вагітності виробляється інший гормон - пролактин, який сприяє виробленню в альвеолах молозива - особливого секрету, що містить багато білка і менше ліпідів на відміну грудного молока.
Синтез гормону пролактину, що відповідає за секрецію молока та стимуляцію розвитку молочних часточок, відбувається у гіпофізі. У чоловіків також відбувається вироблення пролактину. Підвищений рівень пролактину призводить до стресів та проблем у грудях.
Після пологів молочною залозою виробляється грудне молоко – починається лактація під впливом альвеоли основного гормону – окситоцину, і навіть гормонів щитовидної залози.
Отже, на функціонування грудей впливають прогестерон, пролактин і окситоцин, а також інсулін, тому жінки з цукровим діабетом частіше хворіють на рак молочної залози. Стан щитовидки безпосередньо пов'язаний із молочними залозами та маткою.
Під впливом гормонів, що виробляються щитовидкою: тироксину (Т4) та трийодтироніну (Т3) відбувається:
- регулювання обміну речовин у організмі;
- серцево-судинна діяльність;
- робота шлунково-кишкового тракту;
- функціональна робота статевої системи;
- психічна діяльність.
Цікаво знати!Ліві груди за розміром більше правих грудей. Розлад ендокринної системи призводить до збільшення у чоловіків грудей та секреції молока. У новонароджених молочні залози здатні до патологічного вироблення секрету, так званого «молочка відьом».
Розвиток молочних залоз може бути аномальним, тому спостерігають:
- амастію – односторонню або двосторонню атрофію молочних залоз (МР);
- макромастію – збільшення МР до 30 кг із двох сторін;
- полімастію - наявність додаткових МЖ в зоні пахвових западин;
- політелію - аномальний розвиток МЖ у вигляді декількох сосків по лінії тулуба.
Рак молочної залози – що це?
Епітеліальну пухлину, що виходить з часток або проток залози, називають раком грудей або молочної залози. Найчастіше зустрічається злоякісна онкопатологія – при пізній діагностиці та з негативним результатом.
Рак молочної залози (МР) може бути спровокований такими факторами:
- високим рівнем у крові естрогенів;
- прийомом гормональних контрацептивів;
- препаратів із гормонами, що регулюють менструальний цикл;
- застосуванням у менопаузі замісної терапії гормонами;
- наявністю родичів по 1-й жіночій лінії з онкологією грудей;
- першою вагітністю після 30 років;
- безпліддям;
- віком понад 40 років;
- раніше перенесеним раком яєчника або МОЗ;
- контактом із радіоактивним джерелом;
- виникненням змін у МР, як атипова епітеліальна гіперплазія;
- ендокринологічними та обмінними порушеннями – захворюванням щитовидки, ожирінням;
- підвищеним вживанням жирної їжі;
- раннім початком менструації (9-11 років);
- пізнім початком менопаузи.
При збільшенні розміру МР підвищується ризик виникнення онкозахворювання.
Причини виникнення пухлини, передракові захворювання грудей
Рак може розвиватися у зв'язку з попередніми патологічними процесами у тканинах МР – повторними дисгормональними гіперплазіями, при яких утворюються осередки фіброзно-кістозної мастопатії (фіброаденоматози).
Ендокринні порушення на тлі хвороб яєчників, неправильного годування дитини у зв'язку з абортами стають причинами цих патологічних процесів.
Причини раку молочної залози у жінок можуть бути укладені в мутаціях, що відбуваються у здорових клітинах МР. Вплив канцерогенів, як і факторів ризику розвитку раку, може змінити ДНК, тому й відбуваються мутації та перетворення нормальних клітин на онкогенні, особливо при їх частому розподілі.
Злоякісна пухлина в МР може розвиватися у зв'язку з наявністю:
- механічних травм: ударів МР з гематомами, синцями;
- підвищений рівень естрогенів;
- порушення діяльності надниркових залоз та інших ендокринних залоз;
- частих абортів, що унеможливлює лактацію;
- шкідливих звичок: куріння, посиленого вживання тваринних жирів та пива;
- щоденних стресів, малорухомого способу життя;
- у чоловіків – супутнього захворювання – гінекомастії.
Часті передракові захворювання:
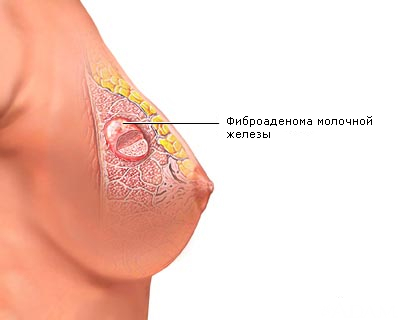
- фіброзно-кістозна мастопатія характерна доброякісними гормональними та морфологічними змінами тканини МР;
- мастит - відноситься до гнійного запалення МЖ, що часто виникає після пологів при утворенні ущільнень за рахунок різкого надлишку молока;
- шкірні ураження МР без пухлин поєднують екзему соска, кандидоз складок під грудьми, бактеріальні інфекції.
Рак молочної залози: симптоми та ознаки хвороби у жінок та чоловіків
Ознаки раку молочної залози на ранній стадії жінки можуть і не помітити при проведенні ретельного самостійного пальпування грудей. Навіть досвідчені фахівці можуть виявити крихітну пухлину пальпуванням. Визначити зміни МЖ можна з допомогою дослідження мамографии. За певних факторів ризику підтверджують діагноз скринінгом на УЗД або МРТ.
Якщо ознаки раку грудей як пухлини стали виявлятися при пальпації вдома чи прийомі в лікаря, це вже свідчить про розвитку більш серйозної стадії раку.
При щоденних оглядах грудей слід насторожитися за наявності:
- почервоніння та лущення шкіри;
- візуальної зміни соска та болю в ньому;
- виділень із соска;
- грудочка або невеликого ущільнення, особливо в грудях;
- деформації та припухлості МР;
- змін контуру МР при пальпації, що називають симптомом майданчика;
- "лимонної кірки" - помітних пір на шкірі;
- виразок на шкірі;
- втягування соска та над пухлиною – шкірного покриву;
- збільшених лімфовузлів під пахвами.
При підозрі на рак грудей, симптоми можна перевірити діагностичними тестами: біопсією та мамографією, яка покаже пухлину навіть через щільну тканину МР.
Чи болить груди при раку? Відповідаючи на це питання, можна додати, що біль, що тягне, з'являється не тільки в грудях, але і в спині між лопатками під час нічного сну. При цьому глибоке дихання та/або положення тіла з нею не пов'язані.
Симптоми та ознаки найчастіше виявляються при несприятливій екологічній обстановці, негативний вплившкідливих хімікатів на виробництві та від побутової хімії, проникаючої радіації, сонячного випромінювання, широкого та необґрунтованого використання ліків у мешканок великих промислових міст.
Рак грудей у чоловіків (підлітків та старих) може виникати у разі:
- гінекомастії – збільшення тканин МШ при порушенні балансу гормонів;
- появи пухлини або захворювання печінки, що призводить до посиленого вироблення естрогену – статевого гормону жінок;
- застосування деяких препаратів при лікуванні виразкових та хвороб серця та судин, що викликають гінекомастію;
- синдрому Клінфельтера – рідкісного генетичного захворювання, що викликає гінекомастію та підвищує ризик онкології грудей.
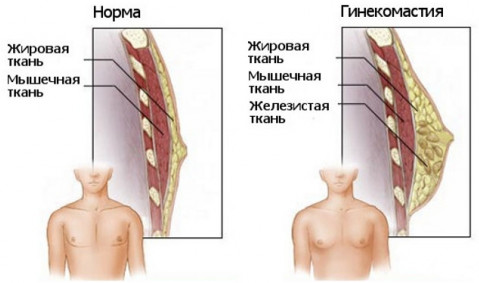
До факторів ризику захворіти також належать спадковість, опромінення радіацією, гіподинамія та ожиріння. Явно вказують на рак молочної залози у чоловіків симптоми, що характерні новоутворення в МЖ, розташованими під соском або в області ареоли. З соска виділятиметься кров'яниста субстанція. На останніх стадіях раку турбуватимуть: виразки шкіри, стрімке збільшення пахвових лімфатичних вузлів та їх ущільнення. При цьому рак може поширитися за межі МР, оскільки у чоловіків вона менша, ніж жіноча. Прогноз на одужання може бути невтішним.
Інші симптоми онкології грудей
Лікар при огляді та підозрі на рак приділяє увагу характеру ущільнень, які потім досліджує у лабораторії. На онкологію вказують вузли (поодинокі або група) з чіткими контурами, безболісні, із щільною консистенцією, обмеженою рухливістю та наявністю зморшок втягнення шкіри над вузлом (вузлами). При цьому під пахвами можна пропальпувати лімфовузли. Сосок стає товстішим, шкіра покривається виразками і схожа на лимонну кірку.
Дифузні ущільнення подібні до гострої форми маститу або мастопатії. Вони бувають п'яти варіантів:
- набряклими, частіше при вагітності та грудному вигодовуванні. Шкіра МР набрякає та просочується інфільтратом, червоніє та має вигляд лимонної кірки. Набряк з'являється за рахунок стискання інфільтратом молочних проток;
- панцирними з характерною тканинною інфільтрацією та поширенням на грудну клітину. Шкіра стає щільною, синюшно-червоною, малорухливою та зморщеною. У ній можна намацати безліч вузликів, виявити виразки і панцирну скоринку;
- бешихи (запалені) з вогнищевим почервонінням, припухлими нерівними краями. У запалений процес залучається шкіра грудної стінки. Супроводжується запалення високою температуроюдо 40С та лихоманкою. Погано лікується.
- ваститоподібними із збільшенням ділянки на шкірі, напругою, почервонінням та збільшенням місцевої температури у зоні ущільнення. Вони будуть щільними, слабо рухливими та відчутними під пальцями на всіх ділянках. Характерні запаленням, що швидко поширюється, у супроводі лихоманки.
- у вигляді псоріазу або екземи (при хворобі Педжета) у супроводі яскравої гіперемії, нагрубання соска та ареоли з появою на них спочатку сухих, потім мокнучих скоринок і струпів, а під ними – вологих грануляцій. Поширення канцерогенезу проходитиме за допомогою молочних проток вглиб МЖ.
Інформативне відео на тему: «3 головні ознаки раку грудей»
Метастази при раку молочної залози
Метастази раку молочної залози з'являються при поширенні одиночних пухлинних клітин кровоносним руслом (гематогенним чином) та лімфатичною рідиною (лімфогенними шляхами) у період раннього розвиткуонкогенної пухлини. Швидке виникнення вторинних пухлин через метастази відбувається тільки у разі виснаженої імунної системи організму, особливо при захворюванні на агресивні форми раку.
При високому імунітет організмом запобігає розмноженню клітин раку за кордоном молочних залоз і метастатичні осередки не утворюються. Пухлину, яка не виходить за межі місця свого утворення: молочної залози чи протоки, називають неінвазивною.
Якщо пухлина збільшується при неконтрольованому зростанні і поширюється за межі часточки або протоки МР, її називають інвазивною (вторгається).
При експресії клітин пухлини – білків ErbB-2 починається метастазування. Тому імунологічний аналіз біоптату МЖ може показати цю експресію з метою підтвердження агресивності ранньої стадії хвороби до того, як виявляться метастази. При виявленні метастазу сцинтиграфією або ПЕТ-КТ вже можна свідчити про поширення клітин у тканині печінки, головного мозку, легень та кісток.
Рак молочної залози, метастази можна виявити, як у початкових стадіях розвитку новоутворення, і після його рецидиву. Метастази пухлини часто тривалий час зберігаються в латентному (дрімливому) стані. Після видалення первинної пухлинної освіти вони схильні «спати» 7-10 років і виявляються лише під впливом факторів-провокаторів.
Місцем розвитку метастаз стають найближчі (регіонарні) лімфатичні вузли – передні грудні, пахвові, підключичні, надключичні та навкологрудинні. При прогресуванні раку лімфовузли збільшуються у розмірі, що називають лімфаденопатією.

Регіонарні лімфатичні вузли більше не здатні запобігати подальшому метастазування ракових клітин, тому гематогенні метастази досягають:
- головного та спинного мозку;
- печінки та нирок;
- легень;
- губчастих кісток.
При попаданні клітин раку в ці органи пухлинний острівець збільшується до розміру метастази, і проявляється такими симптомами:
- у головному мозку– головним болем, загальною та м'язовою слабкістю в кінцівках, порушеннями зору: двоїнням зображення чи випаданням поля зору, психологічними порушеннями, зниженням рівня свідомості, судомами;
- у спинному мозку– болями та онімінням, парестезіями та м'язовою слабкістю, симптомами звисаючої кисті та шльопаючої стопи, у плечовому сплетенні може спостерігатися синдром Горнера;
- у печінці– тяжкістю та здуттям живота у супроводі тривалого болю, розвитком жовтяниці при зменшенні тканини печінки, здатної функціонувати, зниженням маси тіла;
- у нирках- кров'ю в сечі, гематурією, втомою, різкою втратою ваги, відсутністю або зниженням апетиту, високим потовиділенням, високою температурою, нападами болю в попереку, анемією, порушенням вироблення гормонів і зменшенням червоних кров'яних тілець, високим АТ;
- у легенях- кашлем, що не проходить: сухим і мокрим, задишкою при навантаженнях і в спокої;
- у губчастих кістках– стабільно наростаючим болем у спині (хребцях), тазових кістках та великих суглобах, включаючи колінні та гомілковостопні, тазостегнові та плечові. При стисканні корінців спинномозкових нервів ураженими хребцями (частіше в ділянці попереку) симптоми виявляються онімінням або слабкістю кінцівок, порушенням фізіологічної активності кишечника та сечового міхура: розвивається нетримання калу та сечі.
Стадії раку молочної залози їхня класифікація
При визначенні п'яти стадій раку МР (від 0 до 4) намічають схему лікування пацієнтів і прогнозують ефективність одужання.

визначають за такими факторами:
- розміру пухлини (Т1, Т2, Т3, Т4);
- інвазивність освіти;
- ураження лімфавузлів (N 0, N1, N2, N3);
- наявності метастазів в інших органах - М0, (відсутні) М1(є).
Стадії раку молочної залози – класифікація:
| Стадія | Розмір, див. | Поразка лімфовузлів | Віддаленіметастази |
| 0 | Відсутнє | відсутні | |
| I | Т1 = 2 | Метастази відсутні - N 0 | Не виявлено - М 0 |
| II | Т2 = 3-5 | N 1 – виявлено метастази І-ІІ рівня в лімфавузлах з одного боку, пальпуються | M 0 або M 1 - відсутні або є поодинокі віддалені метастази |
| ІІ-А | Т2 = 2 або 2-5 | Уражені лімфовузли під пахвами, лімфовузли не вражені |
«» «» |
| II-В | Т3 = 2-5 або Т3> 5 | Лімфовузли вражені., лімфовузли не вражені | |
| III | Т 3 >5 | N 2 виявлено метастази I-II рівня в лімфовузлах у западині під пахвами | M 0 або M 1 - відсутні або є віддалені метастази. |
| ІІІ-А | Будь-який | Під пахвами спаяні лімфовузли | «» |
| III-В | Будь-який | Проростає в шкіру МЖ, під пахвами спаяні лімфовузли. | «» |
| III-С | Будь-який | Уражені лімфовузли під і над ключицею та/або пухлина проросла в грудну клітину | «» |
| IV | Будь-який | Поширена пухлина за межі МЖ, є вузлики та виразки на шкірі, N 3 – метастази III рівня по обидва боки грудей, під МЖ, під пахвами, над ключицею, пальпуються | M 1 – є множинні метастази у будь-якому органі та кістках. |
Ранні стадії раку МЖ - 1, II-А, II-В та III-А.
Після операції лікування раку молочної залози 1 стадії триває 2-3 тижні. Щоб сказати про тривалість життя, її ступінь визначають протягом 10 років після закінчення терапії. Якщо діагностовано рак молочної залози 1 стадії, прогноз – позитивний, 5-річний термін виживання перевищує 85% від усіх випадків. Якщо визначено рак молочної залози 2 ступеня, тривалість життя понад 5 років становитиме близько 66% всіх випадків.
Пізні стадії раку МР - III-В, III-С та IV. Прогноз оптимістичний чи негативний. Якщо визначено рак молочної залози 3 ступеня, тривалість життя понад 5 років становить – 41% усіх випадків. Це можливо за наявності пухлин понад 5 см з проростанням їх у тканини, що оточують МР, уражень лімфовузлів під пахвами та в інших зонах, але за відсутності метастазів.
Якщо встановлено діагноз – «рак молочної залози 4 стадія», тривалість життя понад 5 років у пацієнтів буде лише у 10% всіх випадків. Це можливо при розмірі пухлини понад 5 см, наявності уражень лімфатичних вузлів та при виявленні у віддалених важливих органах метастазів.
Інвазивний рак молочної залози, протоковий та часточковий. Рівень естрогенів та прогестерону у тілі молочної залози, специфічного білка HER2/neu вказує на вид (форму) раку.
Стан жінок змінюється залежно від фону гормонального. Для них важливі гормони, які виробляють яєчники. Природні фізіологічні процеси відбуваються під впливом естрогенів, прогестерону, гормонів гіпофіза – ЛГ, ФСГ.
Багато форм гіперплазії МЖ виникають при ендокринних порушеннях та високому рівні естрогенів та пролактину при зниженому рівні прогестерону. Рак МЖ може виявлятися при такому ж співвідношенні і бути естрогенозалежним і прогестероназалежним.
Для гормонального розбалансування під час лікування застосовують ендокринну терапію. Ефективність лікування – 75%. Разом з цим регулюють функцію яєчників та застосовують фізичну (опромінення) та хірургічну кастрацію.
До найважчої форми відносять негативний рак, оскільки його важко лікувати. Його називають тричі негативним раком молочної залози через наявність рецепторів одного з трьох білків в організмі, як естроген, прогестерон і специфічний пухлинний білок HER2/neu.
До естрогенозалежного раку відноситься люмінальна форма двох типів - А і В.
Люмінальним раком типу Ажінки можуть захворіти у період менопаузи у 30-40% всіх випадків. Рецепторами онкоклітин будуть добре сприйматися клітини гормонів: естрогену та прогестерону, але зовсім не сприйматися клітини білка пухлини HER2/neu. Їхня чутливість до маркеру росту клітин раку МЖ буде низькою - Ki67.
Люмінальний рак добре лікується гормонотерапією з Тамоксифеном (антагоністом естрогену) та інгібітором ароматази – ферментом надниркових залоз, що сприяє трансформуванню тестостерону в естроген. При цьому знижуються рецидиви і підвищується відсоток лікування.
Люмінальним раком типу Вхворіють жінки дітородного віку (14-18%). Рак характерний частими рецидивами у супроводі метастазів у лімфовузли. Хворобу важко лікувати, вона слабо піддається гормоно- та хіміотерапії. У поодиноких випадках зупиняє ріст клітин імунотерапія (стимулювання імунітету) за допомогою препарату Транстузумаба – людських моноклональних антитіл до білка пухлини HER2/neu.
Інфільтруючий рак буває кількох форм:
- двох форм раку неінвазивного у протоках та часточках МЖ;
- двох форм раку інвазивного (інфільтруючого) у протоках та часточках;
- гістологічної форми раку: метапластичного, папілярного, колоїдного, медулярного.
При раку інфільтруючого уражаються потоки і часточки і в 70% мають симптоми протокової карциноми. Пухлина може мати вигляд щільного картоплеподібного утворення.
Якщо виявляються низькодиференційовані клітини, тоді перебіг хвороби характерний агресивною симптоматикою, супроводжується метастазами в пахвій западині та пошкодженнями лімфавузлів.
Найважчою вважається змішана форма з гістологічними змінами в часточках та протоках. Лікування проводять хірургічним видаленнямта хіміотерапією.
Діагностика онкологічного захворювання грудей у жінок
Проводиться діагностика раку молочної залози ранніх стадіях. Лікар оглядає пацієнток у положенні стоячи. При цьому вони пускають та піднімають руки, щоб він зміг оцінити контури, величину, симетричність та стан шкіри грудей. Лікар може виявити:

- наскільки змістився, деформувався сосок та змінився його рівень;
- наявність патологічного зморщування шкіри соска, набряклості, гіперемії та виділень;
- при пальпуванні лімфатичних вузлів під пахвами, над та під ключицями – наявність ураження (збільшення вузла);
- при пальпуванні залози – консистенцію та структурну однорідність залози.
Діагностика раку грудей включає дослідження для виключення (або підтвердження) хвороби Ходжкіна, онкології в легенях, яєчниках, підшлунковій залозі та для визначення захворювання шкіри, як плоскоклітинна карцинома. У деяких випадках виконується сліпа мастектомія – видаляється молочна залоза без проведення цитологічного дослідження.
Після клінічного огляду діагноз підтверджується на підставі показань:
- мамографії (рентгену молочних залоз);
- ультразвукового дослідження (УЗД) для визначення характеру освіти: солідного чи кістозного;
- пункційної біопсії – цитологічного дослідження тканини МР;
- аспіраційної біопсії та подальшого цитологічного дослідження аспірату;
- вибіркової ексцизійної біопсії утворень, розташованих глибоко.
За наявності в біоптаті естрогенних та прогестеронових рецепторів, тоді для лікування рецепторопозитивних пухлин застосовують гормональну терапію. Після неї покращується прогноз навіть при раку грудей 3 стадії.
Щоб визначити диплоїдність (при ДНК-індексі = 1,00) або анеуплоїдність (при ДНК-індексі + 1,00) та фракцію клітин у S-фазі мітозу проводиться цитометрія у протоці. Високі фракції анеуплоїдні пухлини погіршують прогноз після лікування.
Для визначення метастазів та при підозрі на рецидив застосовують онкомаркери раку молочної залози: СЕА, СА15-3, СА 27-29 та визначають їх рівень. Оскільки доводиться досліджувати при пошуку метастазів велику площу тіла, виконується сцинтиграфія кісткової системи з одночасним дослідженням поодиноких підозрілих вузлів за допомогою рентгену.
Онкомаркер на рак молочної залози використовують для підтвердження діагнозу разом із класичними методами дослідження:
- УЗД органів очеревини;
- МРТ головного та спинного мозку;
- комп'ютерною томографією головного мозку, тазу, ділянці живота, грудної клітини;
- ПЕТ-КТ.
У статті наведено інформативне відео на тему: «Рак молочної залози: фактори ризику, симптоми, діагностика, варіанти лікування»
Методи лікування раку молочної залози
Хірургічне лікування раку молочної залози проводиться з урахуванням стадії хвороби, розміру та локалізації пухлини в МР, кількості онкогенних новоутворень, форми та розміру МР. Розглядається питання про наявність технічних ймовірностей для проведення променевої терапії та самої операції, про можливість зберегти молочну залозу.
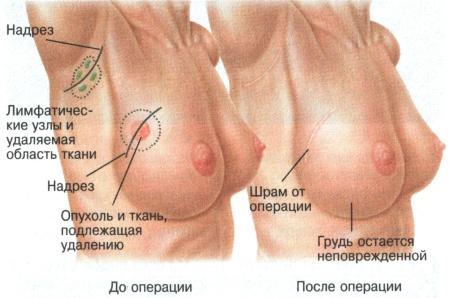
Лікування раку грудей методом модифікованої радикальної мастектомії дозволить зберегти молочну залозу. Проводять тілектомію для правильної оцінки поширеності пухлини та покращення косметичного результату.
Протипоказаннями до проведення органозберігаючих операцій на молочній залозі є:
- пухлини великого розміру на дрібних молочних залозах;
- первинні пухлини, розташовані поблизу соска;
- множинні пухлини в МР;
- протипоказання до проведення променевої терапії;
- пізнє лікування (після 2-ї стадії);
- мікрокальцифікати в протоці або велика зона ураження усередині нього.
Проводиться паліативна або радикальна.При цьому у разі багатофокусності рак видаляють усю уражену МР та під пахвами лімфатичні вузли.
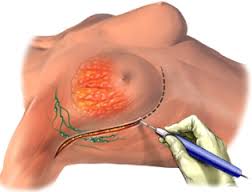
Лампектомію (секторальну резекцію),лімфаденектомію лімфовузлів під пахвами (1 та 2 рівні), опромінення (після операції) проводять при виявленні невеликих первинних пухлин (менше 4 см) та інтрадуктальної карциноми.
Також проводять:
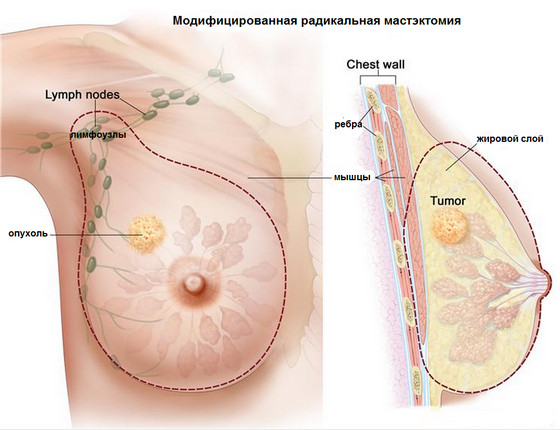
- мастектомію:
- просту (операцію Мадена): видаляють МЖ біля соска та лімфовузли 1-го рівня;
- модифіковану радикальну (операцію Пейті): видаляють шкіру в межах МР, молочну залозу, малий грудний м'яз і жирову клітковину, лімфовузли під пахвами, над та під ключицею;
- радикальну операцію Холстеда: видаляють тканини як при операції Пейті та великий грудний м'яз, але зберігають грудний нерв, щоб запобігти денервації зубчастого м'яза спереду та виключити симптом крилоподібної лопатки;
- велику та радикальну, протягом якої видаляють лімфатичні вузли середостіння, великі або медіально-розташовані пухлини з присутністю парастернальних (всередині грудей) метастазів;
- операцію реконструктивну із застосуванням субпекторального протезування.
Реконструкція молочної залози поєднується з мастектомією або вона виконується після того, як загоїться перша операційна рана.
За діагнозу рак молочної залози, скільки живуть після операції? Про це хочуть знати всі пацієнти, але навряд чи хтось зможе дати однозначну відповідь. Прогноз залежить від віку, локалізації, ступеня інвазії та поширення пухлини, стадії, гістологічних показників, операбельності (повного чи часткового видалення пухлини) та супутніх захворювань. Найбільш сприятливим прогноз буде при повністю віддаленому первинному осередку та регіонарних лімфавузлах, відсутності метастазів, позитивній відповіді після проведеного курсу хіміотерапії та відсутності рецидиву протягом року після операції та лікування.
Проведення променевої терапії
Радіотерапія при раку молочної залози буває трьох видів. Проводять:
- зовнішню променеву терапію;
- радіотерапію з наявністю модульованої інтенсивності;
- брахітерапію (внутрішню чи інтерстиціальну із застосуванням балона чи катетера). Використовують як самостійний метод лікування або додаткового після операції.
Тут ви можете дізнатися, як проводиться . Опромінюється молочна залоза та зони метастазування в регіонах тіла перед операцією, після неї – молочна залоза та лімфатичні вузли за умови наявності метастазів. Променеву терапію після операції проводять ті, кому не виконували до неї, а також пацієнтам за наявності факторів ризику:
- пухлини (первинної) понад 5 см;
- метастазів у 4-х і більше лімфовузлах під пахвами;
- проникнення пухлини в фасцію або м'яз грудей, досягнення резекційної лінії, поширення в жирову клітковину під пахвами з лімфовузлів.
Класичні наслідки променевої терапії при раку молочної залози, як випадання волосся та стійка нудота відсутні за рахунок дуже маленької дози іонізуючого випромінювання. Не розвиватиметься променева хвороба у гострій формі.
Побічні ефекти всередині курсу проявляються:
- загальною стомлюваністю, що тримається 1-2 місяці після терапії;
- епізодичними короткочасними нападами болю в залозі: гострих стріляючих (рідко) та тупих ниючих;
- променевим дерматитом: місцевим подразненням шкіри МЖ через 3-4 тижні у супроводі набряку підшкірної клітковини, почервоніння, свербежу, сухістю шкіри або дерматитом у вигляді сонячного опіку, при якому відшаровується епідерміс, і формуються вологі бульбашки (частіше під грудьми та під пахвами).
Наслідки опромінення, що не потребують додаткового лікування, виявляються:
- помірною набряклістю, що зникає через 6-12 місяців;
- бронзуванням (потемнінням) шкіри;
- помірно вираженим больовим дискомфортом у грудях та м'язах навколо них через міозит після опромінення.
Важливо! Вимагають лікування ускладнення, що проявляються:
- лімфодемою (відтіком) верхньої кінцівки після опромінення лімфавузлів під пахвами та лімфадисекції (операції з видалення лімфавузлів)
- вираженими парестезіями з хронічним больовим синдромом на тлі втрати сили м'язів верхньої кінцівки, включаючи кисть через дегенерацію нервових волокон;
- радіаційним пневмонітом – реактивним запаленням легень після опромінення рентгеном (через 3-9 місяців);
- променевими виразками на шкірі МР. Вони можуть потребувати оперативного лікування.
Проведення хіміотерапії
Ад'ювантна з підвищеним ризиком віддаленого метастазування проводиться спільно з променевою терапією для уповільнення або попередження рецидивів, покращення виживання хворих з наявністю метастазів у лімфатичних вузлах або з їх відсутністю.
Комбінована хімія при раку молочної залози частіше проводиться ніж монотерапія, особливо при метастазах. Проводять шість місячних курсів. Лікування виконують перевіреними на токсичність препаратами.
Призначаються максимальні дози, наприклад:
- відразу трьох ліків: Фторурацилла, Метотрексату та Циклофосфаміду (Циклофосфану);
- при частих рецидивах або метастазах – Фторурацилла, Доксорубіцину гідрохлориду та Циклофосфану;
- при метастазах - Таксола (Паклітаксела), Вінбластіна, Тіофосфаміда, Доксорубіцину.
Не проводять променеву терапію через:
- вагітності;
- отриманого раніше опромінення іншого органу;
- захворювань сполучної тканини: червоного вовчаку, системного васкуліту, склеродермії, на тлі яких пацієнт страждатиме підвищеною чутливістю до процедур;
- наявності супутніх хвороб: тяжкої форми цукрового діабету, серцево-судинної недостатності, анемії.
Класичні наслідки хіміотерапії при раку молочної залози проявляються:
- відсутністю апетиту через нудоту та блювання;
- розладом шлунка, діареєю та запорами;
- апатією, слабкістю, млявістю та занепадом сил;
- випадання волосся (алопецією);
- підвищенням температури та лихоманкою;
- зниженням захисних сил організму та активацією хронічних хвороб, появою гострих нових захворювань;
- пригніченням функціональної роботи яєчників;
- анемією та зниженням рівня гемоглобіну;
- лейкопенією (зменшенням числа лейкоцитів) та тромбоцитопенією (зменшенням числа тромбоцитів) у крові.
Проведення гормонотерапії
Ад'ювантна гормональна терапія при раку молочної залози призначається за умови:
- тривалого періоду (понад 5 років) без утворення метастазів;
- літнього віку пацієнтів;
- наявності метастазів у тканинах кісток;
- розвитку мінімальних метастаз у легких та множинних регіонарних;
- гістологічного підтвердження І та ІІ ступеня раку;
- тривалого ремісії після гормонотерапії, проведеної раніше.
Гормонотерапія при раку молочної залози ефективна після хіміотерапії та у разі знаходження на ракових клітинах рецепторів прогестерону (PR+) та естрогену (ER+).
Лікування пацієнток у період передменопаузи проводять препаратами, як:
- Тамоксифен, антагоністи Люліберіна: Леупроліду ацетат, Аміноглютитемід, Гідрокортизон.
Лікування пацієнток під час постменопаузи здійснюється препаратами, як:
- Тамоксифен, Мегестролу ацетат, Аміноглютетимід;
- високі дози естрогену - Діетілстильбестрол, антагоністи Люліберіна.
За наявності ЕРц-позитивних пухлин краще лікувати Тамоксифеном. При ЕРц-негативних пухлинах Тамоксифен менш ефективний. Також лікування проводиться інгібіторами ферменту ароматази, Золадексом (Гозереліном) та оваріоектомією (видаленням або опроміненням яєчників). Після оваріектомії у жінки настає безпліддя. Побічні ефекти проявляються почервонінням та сухістю шкіри, сухістю у піхві, різкою зміною настрою.
Проведення таргентної терапії
Таргетна терапія при раку молочної залози відноситься до нових розробок лікування раку. Її відмінність від вищеописаних видів лікування у відсутності побічних впливів на тканини організму та швидкому знищенні пухлини. Лікування проводиться таргетними препаратами (точкового впливу), що впливають на молекулу, що сприяє зростанню клітин пухлини. Дане лікування називають «молекулярною таргетною терапією», оскільки блокується зростання клітин пухлини та запускається процес їх знищення. Її часто поєднують з хіміо- та радіотерапією.
Перед використанням таргетної терапії проводять тести, щоб визначити рецепторну чутливість імуногшистологічним дослідженням тканини пухлини, вилученої при біопсії або під час операції.
Імуногістохімія застосовується для уточнення кількості HER-2-рецепторів, естрогенових та прогестеронових на поверхні клітин пухлини.
Тому лікування проводять наступними препаратами:
- Тамоксифеном, Тореміфеном (Фарестоном), Фулвестрантом (Фазлодекс);
- препаратами, що впливають на ER-позитивні пухлини, наприклад: Анастроізол (Арімідекс), Летрозол (Фемара), Екземестан (Аромазин) – інгібітори ферменту ароматази, що виробляє естрогени;
- селективними блокаторами факторів росту: Бевацизумабом (Авастином), Панітумумабом (Вектібіксом), Цетуксимабом (Ербітуксом), трастузумабом (Герцептіном). Вони блокують ангіогенез (зростання судин) та гальмують розвиток мережі судин навколо пухлинних клітин, цим уповільнюють ріст пухлини.
Відновлюється пошкоджена ДНК у клітинах інгібіторами (блокаторами) PARP-білка, після чого включається програма апоптозу («смерті клітин») препаратами: Веліпариб, Ініпариб, Олапариб за умови відсутності в клітинах таких основних рецепторів, як:
- Her-2 (епідермальний фактор зростання);
- естроген-рецептор ЕR;
- прогестероновий рецептор PR.
Прогноз таргетної терапії раку МР оптимістичний. Її використовують як профілактику можливого рецидиву і для контролю за поширенням метастазів. Застосування препаратів дозволяє пацієнтам довго жити з онкозахворюванням без погіршення якості життя.
Проведення імунотерапії
За допомогою імунотерапії можна помітити клітину раку і зробити їх видимими для клітин імунітету. Вона здатна безпосередньо вбити клітини, що переродилися, або зміцнити систему імунітету.
Імунотерапія раку молочної залози виконується неспецифічною вакцинацією: використанням БЦЖ, стимуляцією фагоцитарної активності за допомогою білкового деривату туберкуліну, включенням Тімідріна в лейкоцити та ін.
Важливо знати! Імунотерапія:
- відновлює та нормалізує імунозахисні механізми, якщо виявлено знижені показники імунітету: гуморального та клітинного;
- використовується після операції, променевої та хіміотерапії, якщо внаслідок цього стався стрес та порушена реактивність організму;
- застосовуються при віддалених метастазах: маніфестуючих та субклінічних для запобігання появі вторинної пухлини.
Добре виявило себе лікування препаратами: Левімезолом, Зимозаном, Продігіозаном. При цьому активізувалися фактори імунітету специфічного та неспецифічного. Відновлений імунітет сприяє тривалому безрецидивному періоду після масектомії.
У разі рецидивів та при метастазах імунотерапія допомагає збільшити частоту регресій вогнищ раку. При стійкому пригніченні імунореактивності у пацієнтів імунотерапія високих результатів не принесе.
Профілактика хвороби
Профілактика раку молочної залози включає самостійне обстеження МР після менструації. Слід:
- вчасно проводити консервативну терапію фіброзно-кістозної мастопатії;
- щорічно спостерігатися у геніколога-маммолога, особливо після 30-40 років;
- жінкам 40-50 років проходити мамографію щорічно або один раз на 2 роки;
- жінкам 50 років за наявності факторів ризику – щорічно досліджувати груди за допомогою мамографії;
- носити зручний ліфчик з широкими бретельками, щоб не залишалося натертостей і почервоніння, особливо в період менструації при набряку грудей;
- вести здоровий спосіб життя, включаючи здорове харчування;
- оберігати груди від прямих сонячних променів, травм та хірургічних втручань.
Інформативне відео: сучасний погляд на рак молочної залози
Будьте здорові!
Онкопатологія грудей - недуга, що виникає внаслідок переродження (мутації) клітин молочних залоз. Рак грудей не можна назвати суто жіночою патологією. Хоча самостійно виявити перші ознаки раку нескладно, пухлина найчастіше виявляється під час огляду гінеколога. Чим раніше виявлено відхилення, тим менш травматичні методики лікування будуть застосовані.
Причини
Розвиток раку обумовлено мутацією певних генів (ДНК), які відповідають за стримування пухлинного росту. До групи ризику виникнення пухлини грудей входять жінки:
- мають обтяжену спадковість (наявність раку в попередніх покоління підвищує ризик до 25%);
- неродили, вікові первородящі (перші пологи сталися після 30 років);
- старше 50 років (у період менопаузи);
- які мають в анамнезі аборти;
- які відмовилися від грудного вигодовування;
- тривалі гормональні контрацептиви;
- перенесли мастопатію (переродилася з дифузної форми до вузлової), мастит;
- перенесли травми, забиті місця, переохолодження молочних залоз;
- із зазначеним раннім статевим дозріванням;
- з ендокринною патологією (у тому числі ожиріння та діабет);
- раніше одержували курси променевої терапії;
- курці, які зловживають алкоголем;
- які проживають у місцевості з підвищеним радіаційним тлом;
- стреси, що часто переживають.
Рак грудей у чоловіків зустрічається вкрай рідко (чоловіча захворюваність становить лише 1% від жіночої), найчастіше спровокований гормональним дисбалансом (гінекомастія – зростання молочних залоз через збільшення кількості жіночих гормонів у чоловічому організмі).
Симптоматика
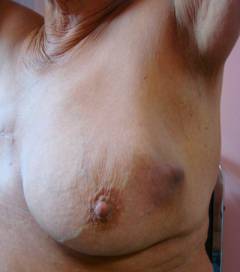
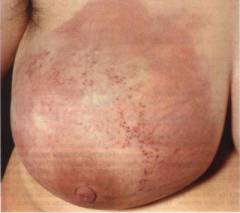
Жінки зазвичай не надають значення слабкої хворобливості та дискомфорту в грудях, проте саме ці ознаки можуть вказувати на розвиток пухлини. Груди хворі на рак виглядають наступним чином (одна або кілька зовнішніх ознак):
- ділянка шкіри стала твердою, шкіра у вигляді «лимонної кірки»;
- місцеве почервоніння, припухлість;
- поява втягування на шкірі;
- деформація молочної залози (збільшення, асиметрична «брижі»);
- поява на шкірі молочних залоз венозного малюнка;
- втягування соска;
- патологічні виділення із соска (серозні, можуть бути кров'янистими);
- поява ерозованої ділянки на грудях;
- виявлення ущільнення під час пальпації.
Важливо! При виявленні вищевказаних симптомів та хворобливих відчуттівобов'язково відвідування мамолога.
Віддалені симптоми раку грудей:
- тверда пухлина, що промацується, іноді тістоподібного вузла;
- поява вузлів у другій залозі (ризик поширення на другі груди збільшується в 4 рази);
- збільшення пахвових, над- та підключичних лімфовузлів (пухлина 3 стадії);
- біль у грудях (лише 15% випадків онкопатології грудей);
- загальна симптоматика (слабкість, субфебрилітет тощо);
- віддалені метастази (4 стадія онкопроцесу).
Стадії раку грудей:
- 0 стадія. Неінвазивна пухлина, ракові клітини обмежені осередком.
- 1 стадія. Змінені клітини проростають у сусідні тканини, ушкоджуючи залізисту. Пухлина до 2 см у діаметрі.
- 2 стадія. Ущільнення до 5 см, онкопроцес включається лімфосистема.
- 3а стадія. Вузол більше 5 см, широке ураження лімфовузлів.
- 3б стадія. Розміри основного вузла немає значення, онкопроцесс поширюється до грудної клітини, зачіпаючи внутрішні лімфовузли.
- 4 стадія. Характеризується віддаленими метастазами у легенях, печінці, органах шиї.
Важливо! Виявлення раку на 0-2 стадії гарантує 5-річну виживаність 70%. Лікування в Німеччині та інших зарубіжних країнах дає більш високі показники захворюваності – від 90 до 100%.
Самостійне обстеження молочних залоз

Кожна жінка повинна знати правила обстеження грудей та регулярно проводити самостійний огляд, щоб своєчасно визначити рак грудей.
Огляд біля дзеркала
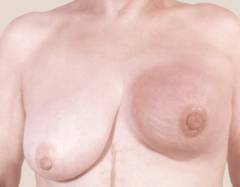
Жінка перед дзеркалом оглядає груди на наявність патологічних змін у розмірі, формі грудей, шкіри та сосків, у пахвових западинах. Огляд проводиться у двох позиціях: при закинутій за голову руці з боку обстежуваного органу, при витягнутій вздовж тулуба руці. Натискання, що охоплює залозу, і здавлення соска повинні бути ніжними. Обстеження залоз можна повторити у душі. Ковзаючи подушечками пальців по мокрій шкірі, молочна залоза ретельно обстежується круговими рухами.
Важливо! Ліва молочна залоза у жінок фізіологічно дещо більша за праву.
Обстеження лежачи
Під лопатку з досліджуваного боку підкладається подушка. Трьома середніми пальцями дбайливо обстежують груди по колу від периферії до центру, починаючи від грудини. Тривалість обстеження – близько 5 хв.
Діагностика
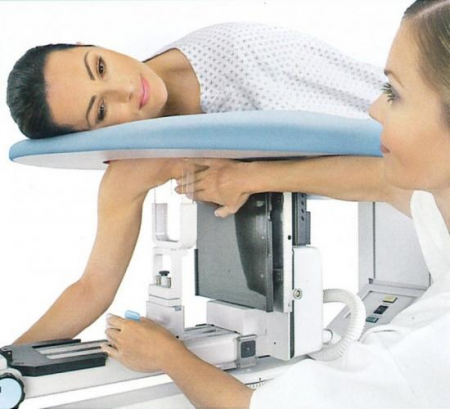
Діагностика онкозахворювань молочних залоз включає такі обстеження:
- медичний огляд грудей у гінеколога/маммолога;
- УЗ-дослідження молочних залоз (дозволить відрізнити кістозну патологію від раку);
- аналізи крові (на онкомаркери – рак іноді супроводжується їх відсутністю, імунологічні аналізи);
- мамографія з можливим взяттям матеріалу пухлини на біопсію;
- власне біопсія стереотаксична/вакуумна (визначає різновид пухлинних клітин).
Розпізнати рак, що метастазував в інші системи та органи допомагають:
- рентген грудної клітки, кісток;
- комп'ютерна томографія (пошарово сканує пошкоджений орган);
- позитронно-емісійна томографія органів з підозрою на метастази та лімфовузли.
Лікування
Схему лікування визначає мамолог-онколог відповідно до стадії онкопроцесу, загального стану та чутливості до гормональної терапії.
Стратегія лікування:
Променева терапія
Кіберніж - сучасний та достатньо ефективний спосібрадіохірургічного видалення пухлини за допомогою впливу потужного гамма-пучка безпосередньо на пухлину. Курси променевої терапії можуть передувати чи доповнювати хірургічне втручання на будь-якій стадії онкопроцесу.
Хіміотерапія
Найбільш популярний цитостатик – Тамоксифен. Рідше призначаються курси Аромазину через його сильні побічні ефекти.
Гормональна терапія
До 75% раку грудей представлений гормонозалежними пухлинами. Лікування індивідуально підібраними дозами естрогену або прогестерону проводиться перед операцією на пухлинах. великих розмірів, з профілактичною метою для попередження рецидивів та з лікувальною метою навіть за неоперабельних хворих.
Таргетна терапія
Суть методики полягає у точковому впливі: препарати доставляються безпосередньо до пухлини, не впливають на здорові клітини.
Імунотерапія
Прийом специфічних протипухлинних препаратів (Герцептин) дозволяє стимулювати імунітет боротьби з зміненими клітинами.
Операція
Найчастіше прийнятне часткове видалення молочної залози (частки, у якій розвинулася пухлина). Повне видалення грудей (мастектомія) показана при залученні до онкопроцесу всієї залози. Для усунення психологічного дискомфорту жінкам пропонують наступне протезування імплантатами. На 4 стадії хірургічне втручання часто є недоцільним.
Максимальний оздоровлюючий ефект досягається при поєднаному лікуванні та індивідуальному доборі дозувань.
У США здорова жінка, яка має серед родичок випадки раку грудей і народила мінімум двох дітей, власним бажаннямзважитися на профілактичну мастектомію з наступним протезуванням.
Рак грудей не вирок. На думку західних фахівців, 70% жінок не потрібне радикальне видалення грудей за умови раннього виявлення раку. Щорічний лікарський огляд, самостійне обстеження грудей та негайне відвідування клініки дозволяє діагностувати пухлинний процес на ранніх етапах, що потребує менш радикального лікування та суттєво підвищує відсоток виживання. Однак при виявленні патологічних ознак не варто бити на сполох, часто виявлені ущільнення є мастопатією або доброякісним вузлом.
Рак грудей (карцинома)- Найбільш поширена злоякісна пухлина молочних залоз.
Захворювання характеризується високою поширеністю. У розвинутих країнах воно виникає у 10% жінок. Лідирують країни Європи. Найменша поширеність раку грудей відзначено у Японії.
Деякі епідеміологічні дані щодо раку молочної залози:
- більшість випадків захворювання реєструється у віці після 45 років;
- після 65 років ризик розвитку карциноми грудей збільшується у 5,8 разів, а порівняно з молодим віком (до 30 років) зростає у 150 разів;
- найчастіше ураження локалізується у верхній зовнішній частині молочної залози, ближче до пахвової западини;
- 99% всіх хворих із карциномою молочної залози – жінки, 1% – чоловіки;
- описані поодинокі випадки захворювання у дітей;
- смертність при цьому новоутворенні становить 19 – 25% від інших злоякісних пухлин;
- Сьогодні рак грудей є однією з найпоширеніших пухлин у жінок.
На даний момент відзначається зростання захворюваності у всьому світі. У той же час, у ряді розвинених країн є тенденції до зниження за рахунок добре організованого скринінгу (масового обстеження жінок) та ранньої виявлення.
Причини раку грудей
Існує велика кількістьфакторів, які сприяють розвитку карциноми молочних залоз. Але майже всі вони пов'язані з двома видами порушень: посиленням активності жіночих статевих гормонів (естрогенів) чи генетичними порушеннями.Чинники, що підвищують ризик розвитку раку грудей:
- жіноча стать;
- несприятлива спадковість (наявність випадків захворювання у близьких родичок);
- початок раніше 12 років або їхнє закінчення пізніше 55 років, їх наявність понад 40 років (це свідчить про підвищену активність естрогенів);
- відсутність або її настання вперше після 35 років;
- злоякісні пухлини в інших органах (у матці, яєчниках, слинних залозах);
- різні мутації у генах;
- дія іонізуючого випромінювання (радіації): променева терапія при різних захворюваннях, проживання в місцевості з підвищеним радіаційним тлом, часті флюорографії при туберкульозі, професійні шкідливості та ін.;
- інші захворювання молочних залоз: доброякісні пухлини, вузлові форми мастопатії;
- дія канцерогенів (хімічних речовин, які здатні провокувати злоякісні пухлини), деяких вірусів (поки що ці моменти вивчені слабо);
- високе зростання жінки;
- низька фізична активність;
- зловживання,;
- гормональна терапія у великих дозах та протягом тривалого часу;
- постійне використання контрацепції;
- після.
Зазвичай злоякісні пухлини молочних залоз вирізняються неоднорідністю. Вони складаються з різних типівклітин, які розмножуються різними темпами, по-різному реагують лікування. У зв'язку з цим часто буває складно передбачити, як розвиватиметься захворювання. Іноді всі симптоми наростають стрімко, інколи ж пухлина росте повільно, не призводячи до помітних порушень протягом тривалого часу.
Перші ознаки раку грудей
 Як і інші злоякісні пухлини, рак грудей на ранній стадії виявити дуже складно. Тривалий час захворювання не супроводжується жодними симптомами. Його ознаки нерідко виявляють випадково.
Як і інші злоякісні пухлини, рак грудей на ранній стадії виявити дуже складно. Тривалий час захворювання не супроводжується жодними симптомами. Його ознаки нерідко виявляють випадково. Симптоми, за яких потрібно негайно звернутися до лікаря:
- біль у молочній залозі, який не має видимих причин і зберігається протягом тривалого часу;
- відчуття дискомфорту протягом тривалого часу;
- ущільнення у молочній залозі;
- зміна форми та розмірів грудей, набряклість, деформація, поява асиметрії;
- деформації соска: найчастіше він стає втягнутим;
- виділення із соска: кров'яні або жовтого кольору;
- зміни шкіри у певному місці: вона стає втягнутою, починає лущитися чи зморщуватися, змінюється її колір;
- ямочка, западина, яка з'являється на молочній залозі, якщо підняти руку нагору;
- збільшення лімфатичних вузлів у пахвовій западині, над або під ключицею;
- припухлість у плечі, у ділянці молочної залози.
- Регулярне самообстеження. Жінка повинна вміти правильно оглядати свої груди та виявляти перші ознаки злоякісного новоутворення.
- Регулярне відвідування лікаря. Необхідно з'являтися на огляд до мамолога (фахівця у галузі захворювань молочних залоз) хоча б раз на рік.
- Жінкам після 40 років рекомендується регулярно проходити рентгенівське дослідження, спрямоване на раннє виявлення раку грудей.
Як правильно самостійно оглядати груди?
Самостійний огляд молочних залоз займає близько 30 хвилин. Його потрібно робити 1 – 2 рази на місяць. Іноді патологічні зміни відчуваються не відразу, тому бажано вести щоденник та відзначати у ньому дані, свої відчуття за результатами кожного самоогляду.Огляд молочних залоз потрібно проводити на 5 - 7 день менструального циклу, бажано в ті самі дні.
Візуальний огляд
 Це потрібно робити в теплій світлій кімнаті, де є дзеркало. Роздягніться до пояса і встаньте рівно навпроти дзеркала, так, щоб добре бачити свої груди. Розслабтеся та вирівняйте дихання. Зверніть увагу на такі моменти:
Це потрібно робити в теплій світлій кімнаті, де є дзеркало. Роздягніться до пояса і встаньте рівно навпроти дзеркала, так, щоб добре бачити свої груди. Розслабтеся та вирівняйте дихання. Зверніть увагу на такі моменти: - чи симетрично розташовані права та ліва молочні залози?
- чи не збільшилася одна молочна залоза в порівнянні з іншою (варто пам'ятати про те, що в нормі розміри правої та лівої молочної залоз можуть трохи відрізнятися)?
- чи нормально виглядає шкіра, чи не з'явилися підозрілі ділянки із зміненим зовнішнім виглядом?
- чи нормально виглядають соски?
- Чи не помічено більше нічого підозрілого?
Обмацування
 Обмацування грудей можна проводити в положенні стоячи або лежачи як зручніше. Якщо є можливість, то краще зробити це у двох положеннях. Обстеження проводиться кінчиками пальців. Тиск на груди не повинен бути надто сильним: він повинен бути достатнім для того, щоб можна було відчути зміни у консистенції молочних залоз.
Обмацування грудей можна проводити в положенні стоячи або лежачи як зручніше. Якщо є можливість, то краще зробити це у двох положеннях. Обстеження проводиться кінчиками пальців. Тиск на груди не повинен бути надто сильним: він повинен бути достатнім для того, щоб можна було відчути зміни у консистенції молочних залоз. Спочатку обмацують одну молочну залозу, потім другу. Починають від соска, потім переміщають пальці назовні. Для зручності можна проводити обмацування перед дзеркалом, умовно поділивши молочну залозу на 4 частини.
Моменти, на які потрібно звернути увагу:
Загальна консистенція молочних залоз – чи не стала вона щільнішою з минулого огляду?
- наявність ущільнень, вузлів у тканині залози;
- наявність змін, ущільнень у соску;

При виявленні змін необхідно звернутися до одного із фахівців:
 За допомогою самоогляду можна виявити не тільки рак грудей, а й доброякісні новоутворення, мастопатію. Якщо Ви виявили щось підозріле, це ще не говорить про наявність злоякісної пухлини. Точний діагноз можна встановити лише після обстеження.
За допомогою самоогляду можна виявити не тільки рак грудей, а й доброякісні новоутворення, мастопатію. Якщо Ви виявили щось підозріле, це ще не говорить про наявність злоякісної пухлини. Точний діагноз можна встановити лише після обстеження. З метою ранньої діагностики раку грудей жінкам старше 40 років рекомендується проходити щорічно три дослідження:
- Мамографія – рентгенівські знімки молочної залози. Виявляють наявні ущільнення тканини. Сучасним методом є цифрова мамографія.
- Визначення рівня жіночих статевих гормонів – естрогенів. Якщо він високий - є підвищений ризик розвитку раку грудей.
- Онкомаркер СА 15-3 - речовина, що виробляється клітинами карциноми грудей.
Симптоми та зовнішній вигляд різних форм раку молочних залоз
| Вузлова форма раку молочних залоз | У товщі молочної залози промацується безболісне щільне утворення. Воно може бути округлим або мати неправильну форму, рівномірно росте у різних напрямках. Пухлина спаяна з навколишніми тканинами, тому, коли жінка піднімає руки, на молочній залозі у відповідному місці утворюється западина. Шкіра в ділянці пухлини зморщується. На пізніх стадіях її поверхня починає нагадувати лимонну кірку, у ній з'являються виразки. Згодом пухлина призводить до збільшення молочної залози у розмірах. Як виглядає вузлова форма раку молочних залоз? |
| Набряково-інфільтративна форма | Дана форма раку грудей найчастіше зустрічається у молодих жінок. Больові відчуття найчастіше відсутні або виражені слабо. Є ущільнення, що займає майже весь обсяг молочної залози. Симптоми:
 |
| Панцирний рак | Пухлина проростає через всю залозисту тканину та жирову клітковину. Іноді процес переходить на протилежний бік, другу молочну залозу. Симптоми:
|
| Рак Педжету | Особлива форма раку молочної залози, трапляється у 3 – 5% випадків. Симптоми:
|
Ступені раку грудей
Ступені раку молочних залоз визначаються за загальноприйнятою системою TNM, у якій кожна літера має позначення:- T – стан первинної пухлини;
- M – метастази до інших органів;
- N – метастази у регіонарні лімфатичні вузли.
| Ступінь пухлинного процесу | Основні характеристики |
| T x | Лікар немає достатньої кількості даних, щоб оцінити стан пухлини. |
| T 0 | Пухлина у молочній залозі не виявлена. |
| T 1 | Пухлина, що має діаметр не більше 2 см у найбільшому вимірі. |
| T 2 | Пухлина, що має діаметр від 2 до 5 см у найбільшому вимірі |
| T 3 | Пухлина розмірами понад 5 см. |
| T 4 | Пухлина, що проростає у стінку грудної клітки чи шкіру. |
| N |
|
| N x | Лікар немає достатньої кількості інформації у тому, щоб оцінити стан лімфатичних вузлів. |
| N 0 | Відсутні ознаки, що свідчать про поширення процесу у лімфатичні вузли. |
| N 1 | Метастази в пахвових лімфатичних вузлах, в одному чи кількох. При цьому лімфатичні вузли не спаяні зі шкірою, легко зміщуються. |
| N 2 | Метастази в пахвових лімфатичних вузлах. При цьому вузли спаяні між собою або з навколишніми тканинами, зміщуються насилу. |
| N 3 | Метастази в навкологрудинних лімфатичних вузлахна боці поразки. |
| M |
|
| M x | У лікаря відсутні дані, які б допомогли судити про метастази пухлини в інших органах. |
| M 0 | Ознаки метастазів інших органах відсутні. |
| M 1 | Наявність віддалених метастазів. |
Звичайно, віднести пухлину до тієї чи іншої стадії класифікації TNM може тільки лікар після проведення обстеження. Від цього залежатиме подальша тактика лікування.
Класифікація залежно від розташування пухлини:
- шкіри молочної залози;
- соска та ареоли (шкіра навколо соска);
- верхнього внутрішнього квадранту молочної залози;
- нижнього внутрішнього квадранту молочної залози;
- верхнього зовнішнього квадранту молочної залози;
- нижнього зовнішнього квадранту молочної залози;
- задній пахвовій частині молочної залози;
- місце розташування пухлини не вдається уточнити.
Діагностика раку грудей
Огляд
Під час огляду лікар:
- докладно розпитає жінку, постарається отримати максимально повну інформацію про перебіг захворювання, фактори, які могли сприяти його виникненню;
- здійснить огляд та пальпацію (обмацування) молочних залоз у положенні лежачи, стоячи з опущеними та піднятими руками.
Інструментальні методи діагностики
| Метод діагностики | Опис | Як проводиться? | |
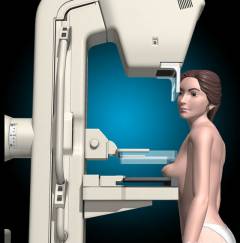
| Мамографія– розділ діагностики, що займається неінвазивним(без розрізів та проколів) дослідженням внутрішньої структури молочної залози. | |||
| Рентгенівська мамографія | Дослідження молочної залози проводиться із застосуванням апаратів, що генерують випромінювання низької інтенсивності. Сьогодні мамографія вважається основним методом ранньої діагностики злоякісних новоутворень молочної залози. Має точність 92%. У країнах Європи рентгенівська мамографія в обов'язковому порядку регулярно проводиться у всіх жінок віком від 45 років. У Росії вона є обов'язковою для жінок старше 40 років, але на практиці проводиться далеко не у всіх. З допомогою рентгенівської мамографії найкраще виявляються пухлини розмірами 2 – 5 див. Непрямою ознакою злоякісного новоутворення є велика кількість кальцинатів – скупчень солей кальцію, які добре контрастуються на знімках. Якщо їх виявляють понад 15 см 2 , це є приводом для подальшого обстеження. 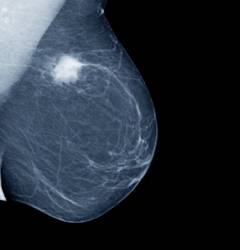 | Дослідження проводиться як і, як і звичайна рентгенографія. Жінка оголюється до пояса, притуляється до спеціального столика, кладе на нього молочну залозу, після чого роблять знімок. Апарати для рентгенівської мамографії мають відповідати вимогам, встановленим ВООЗ. Види рентгенівської мамографії:
 |
|
| МРТ-мамографія | МРТ-мамографія - дослідження молочних залоз за допомогою магнітно-резонансної томографії. Переваги МРТ-маммографії перед рентгенівською томографією:
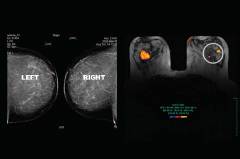 | Перед дослідженням необхідно зняти всі металеві предмети. Не можна брати ніяку електроніку, оскільки магнітне поле, яке генерує апарат, може вивести її з ладу. Якщо пацієнтка має якісь металеві імплантати (кардіостимулятор, протези суглобів тощо), потрібно попередити лікаря – це є протипоказанням до проведення дослідження. Пацієнтку укладають в апарат у горизонтальному положенні. Вона має перебувати у нерухомому становищі протягом усього дослідження. Час визначається лікарем. |
|
| -мамографія | Ультразвукове дослідження нині є додатковим методом діагностики злоякісних новоутворень молочних залоз, хоча має низку переваг перед рентгенографією. Наприклад, воно дозволяє отримувати знімки в різних проекціях, не чинить шкідливого впливу на організм. Основні показання до застосування ультразвукової діагностики при раку грудей:
 | Методика проведення нічим не відрізняється від звичайного УЗД. Лікар використовує спеціальний датчик, який прикладає до молочної залози. Зображення транслюється на монітор, може бути записано або надруковано. Під час ультразвукового дослідження молочних залоз може бути виконана доплерографія та дуплексне сканування. |
|
| Комп'ютерна томомамографія | Дослідження є комп'ютерною томографією молочних залоз. Переваги комп'ютерної томомамографії перед рентгенівською мамографією:
Дослідження гірше, ніж рентгенівська мамографія, виявляє дрібні структури та кальцинати.  | Дослідження проводиться так само, як і стандартна комп'ютерна томографія. Пацієнтку укладають на спеціальний стіл усередині апарату. Вона має бути нерухома протягом усього дослідження.  |
|
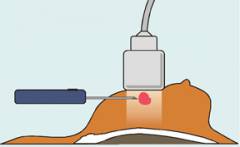
| Біопсія- Висічення фрагмента тканини молочної залози з подальшим вивченням під мікроскопом. |
|||
| Пункційна біопсія | Точність методики – 80 – 85%. У 20 – 25% випадків отримують хибний результат. | Фрагмент тканини молочної залози для дослідження одержують за допомогою шприца або спеціального аспіраційного пістолета. Процедуру проводять під місцевою анестезією. Залежно від товщини голки виділяють два види пункційної біопсії:
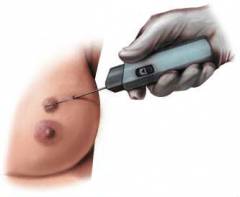 |
|
| Трепанобіопсія | Трепанобіопсія молочних залоз проводиться у випадках, коли необхідно одержати більше матеріалу для дослідження. Лікар отримує фрагмент тканини молочної залози у вигляді стовпчика. | Трепанобіопсія проводиться за допомогою спеціального інструменту, що складається з канюлі з мандреном, в яку вставлений стрижень із різцем. Втручання проводять під місцевою анестезією. Хірург робить надріз на шкірі та вводить через нього інструмент для трепанобіопсії. Коли вістря різця досягає пухлини, його витягують із канюлі. За допомогою канюлі зрізають стовпчик тканин, виймають її. Після отримання матеріалу рану ретельно коагулюють, щоб не допустити поширення ракових клітин. Під час дослідження в лабораторії можна визначити чутливість клітин пухлини до стероїдних гормонів (до яких належать естрогени). Це допомагає за подальшого вибору тактики лікування. 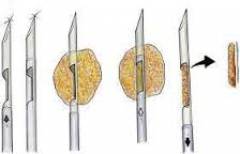 |
|
| Ексцизійна біопсія | Ексцизія - повне видалення пухлини з навколишніми тканинами. Всю масу повністю відправляють до лабораторії на дослідження. Це дає можливість виявити пухлинні клітини на межі розрізу, вивчити чутливість пухлини до статевих гормонів. | Хірург видаляє пухлину з навколишніми тканинами під час операції. Таким чином, ексцизійна біопсія є одночасно і лікувальною, і діагностичною процедурою. |
|
| Стереотаксична біопсія | Під час стереотаксичної біопсії через одну голку беруть зразки з різних місць. | Процедура нагадує звичайну пункційну біопсію. Її завжди проводять під контролем рентгенівської мамографії. Голку вводять у певне місце, отримують зразок, потім потягують, змінюють кут нахилу і знову вводять, тепер вже в іншому місці. Отримують кілька зразків, що робить діагностику точнішою. |
|
Лабораторні методи діагностики раку грудей
| Дослідження | Опис | Методика проведення |
| Визначення в крові онкомаркера СА 15-3 (син: вуглеводний антиген 15-3, carbohydrate Antigen 15-3, cancer Antigen 15-3) | Онкомаркери – різні речовини, які визначаються у крові при злоякісних новоутвореннях. Для різних пухлин характерні власні онкомаркери. СА 15-3 - антиген, розташований на поверхні проток молочних залоз і клітин, що секретують. Його вміст у крові підвищено у 10% жінок з ранніми стадіями раку грудей та у 70% – з пухлинами, що супроводжуються метастазами. Показання до проведення дослідження:
| Для дослідження здійснюється забір крові із вени. Протягом півгодини перед здаванням аналізу не можна курити. |
| Цитологічне дослідження виділень із соску | Якщо у жінки є виділення із соска, їх можна відправити на лабораторне дослідження. Під час огляду під мікроскопом можуть бути виявлені пухлинні клітини. Також можна зробити відбиток скорин, що утворюються на соску
| При вивченні виділень із соска під мікроскопом виявляються клітини, характерні для злоякісної пухлини. |
Лікування раку грудей*
Методи лікування раку грудей:- хірургічний;
- хіміотерапія;
- гормональна терапія;
- імунотерапія;
- променева терапія.
Хірургічне лікування
 Хірургічне втручання є основним методом лікування раку грудей. В даний час хірурги-онкологи намагаються виконувати менш об'ємні втручання, максимально зберегти тканини молочної залози, доповнюючи хірургічні методи променевої та медикаментозної терапії.
Хірургічне втручання є основним методом лікування раку грудей. В даний час хірурги-онкологи намагаються виконувати менш об'ємні втручання, максимально зберегти тканини молочної залози, доповнюючи хірургічні методи променевої та медикаментозної терапії. Види хірургічних втручань при раку молочних залоз:
- Радикальна мастектомія: повне видалення молочної залози разом з жировою клітковиною і лімфатичними вузлами, що знаходяться поруч. Цей варіант операції найбільш радикальний.
- Радикальна резекція: видалення сектора молочної залози разом із підшкірною жировою клітковиною та лімфатичними вузлами. В даний час хірурги все частіше віддають перевагу саме цьому варіанту хірургічного втручання, оскільки радикальна мастектомія практично не продовжує життя пацієнток порівняно з резекцією. Втручання обов'язково доповнюють променевою терапією та хіміотерапією.
- Квадрантектомія- Видалення самої пухлини і навколишніх тканин в радіусі 2 - 3 см, а також лімфатичних вузлів, що знаходяться поруч. Це хірургічне втручання можна здійснювати лише на ранніх стадіях пухлини. Посічену пухлину обов'язково відправляють на біопсію.
- Лампектомія– найменша за обсягом операція, під час якої окремо видаляють пухлину та лімфатичні вузли. Хірургічне дослідження розроблено під час досліджень Національного Проекту Доповнення Операцій на Молочній Залізі (NSABBP, США). Умови проведення втручання – як і для квадрантектомії.
Променева терапія
Види променевої терапії залежно від термінів проведення:| Назва | Опис |
| Передопераційна | Проводяться інтенсивні короткочасні курси опромінення. Цілі передопераційної променевої терапії при раку грудей:
|
| Післяопераційна | Основна мета променевої терапії у післяопераційному періоді – запобігти рецидивам пухлини. Місця, які опромінюють при післяопераційній променевій терапії:
|
| Інтраопераційна | Променева терапія може застосовуватися під час операції, якщо хірург намагається максимально зберегти тканини молочної залози. Це доцільно при стадії пухлини:
|
| Самостійна | Показання для застосування гамма-терапії без хірургічного втручання:
|
| Внутрітканева | Джерело випромінювання підводять безпосередньо до пухлини. Внутрішньотканева променева терапія застосовується у поєднанні з дистанційною (коли джерело знаходиться на відстані) в основному при вузлових формах раку. Мета методу: підвести до пухлини якомога більшу дозу випромінювання, щоб максимально її зруйнувати. |
Області, які можуть піддаватися опроміненню:
- безпосередньо сама пухлина;
- лімфатичні вузли, розташовані в пахвовій ділянці;
- лімфатичні вузли, розташовані над та під ключицею;
- лімфатичні вузли, розташовані в ділянці грудини.
Хіміотерапія
 Хіміотерапія– медикаментозне лікування раку молочної залози, у якому використовуються цитостатики. Ці лікарські засобизнищують ракові клітини та пригнічують їх розмноження.
Хіміотерапія– медикаментозне лікування раку молочної залози, у якому використовуються цитостатики. Ці лікарські засобизнищують ракові клітини та пригнічують їх розмноження. Цитостатики – препарати, що мають численні побічні ефекти. Тому вони завжди призначаються строго відповідно до встановлених регламентів та з урахуванням особливостей захворювання.
Основні цитостатики, які застосовують при злоякісних пухлинах молочних залоз:
- адрібластін;
- метотрексат;
- 5-фторурацил;
- паклітаксел;
- циклофосфан;
- доцетаксел;
- кселоду.
- CMF (Циклофосфан, Фторурацил, Метотрексат);
- CAF (Циклофосфан, Фторурацил, Адріабластін);
- FAC (Фторурацил, Циклофосфан, Адріабластін).
Гормональна терапія
Основна мета гормональної терапії – виключити вплив жіночих статевих гормонів (естрогенів) на пухлину. Методики застосовуються тільки у випадку з пухлинами, що мають чутливість до гормонів.Методи гормональної терапії:
| Метод | Опис |
| Видалення яєчників | Після видалення яєчників в організмі різко знижується рівень естрогенів. Метод ефективний у третини пацієнток. Застосовується у віці 15 – 55 років. |
«Лікарська кастрація» препаратами:
| Лікарські засобипригнічують виділення гіпофізом фолікулостимулюючого гормону (ФСГ), який активує вироблення естрогенів яєчниками. Метод ефективний у третини жінок віком від 32 до 45 років. |
Антиестрогенні препарати:
| Антиестрогени – лікарські препарати, що пригнічують функції естрогенів. Ефективні у 30% - 60% жінок віком від 16 до 45 років. |
Лікарські препарати, що пригнічують фермент ароматазу:
| Фермент ароматазу бере участь в утворенні стероїдних гормонів, у тому числі жіночих статевих гормонів естрону та естрадіолу. Пригнічуючи активність ароматази ці лікарські речовини зменшують естрогенні ефекти. |
Прогестини (гестагени):
| Прогестини – група жіночих статевих гормонів, які взаємодіють як з власними рецепторами лежить на поверхні клітин, а й із рецепторами, призначеними для естрогенів, цим частково блокуючи їх дію. Лікарські препарати, що містять прогестини, призначаються у віці від 9 до 67 років, мають ефективність 30%. |
| Андрогени – препарати чоловічих статевих гормонів. | Андрогени пригнічують утворення фолікулостимулюючого гормону (ФСГ), який активує вироблення естрогенів у яєчниках. Метод ефективний у 20% дівчаток та жінок віком від 10 до 38 років. |
Як лікар обирає тактику лікування раку грудей?
 План лікування раку молочної залози складається індивідуально.
План лікування раку молочної залози складається індивідуально. Особливості, які має враховувати лікар:
- розміри новоутворення;
- наявність метастазів у лімфатичних вузлах;
- проростання до сусідніх органів, наявність віддалених метастазів;
- дані лабораторних досліджень, що характеризують клітинний склад, ступінь злоякісності пухлини.
Які народні методи лікування можна застосовувати при раку грудей?
Сучасні методи лікування забезпечують добрі прогнози у більшості жінок із злоякісними пухлинами молочних залоз. Так, на початку лікування на I стадії близько 95% пацієнток живуть довше 5 років. У багатьох спостерігається повне одужання.Народні методи неспроможні забезпечити ефективну боротьбу з пухлинним процесом. Самолікування відтягує візит до лікаря. Часто такі пацієнтки звертаються до фахівця, коли вже є віддалені метастази у лімфатичних вузлах. У цьому 70% пацієнток не виживають протягом 3 років.
Єдине правильне рішення для пацієнтки з підозрою на рак грудей - якомога раннє звернення до лікаря, проведення діагностики і, при необхідності, початок лікування в онкологічній клініці.